Какие операции бывают на шейке матки
Что такое конизация шейки матки и как её проводят
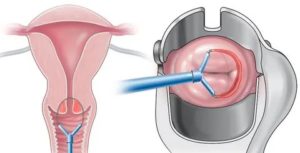
В оперативной гинекологии для лечения и диагностики некоторых патологических состояний применяется конизация шейки матки. Несколько лет назад это вмешательство было востребованным. Однако в долгосрочном наблюдении показало низкую эффективность в плане полного излечивания патологии.
Кроме того, операция травматична и может привести к осложнениям со стороны репродуктивной функции и сохранности женского здоровья. Поэтому ее используют в редких случаях, при сомнениях в диагнозе.
Конизацию шейки матки применяют в оперативной гинекологии и используют ее в редких случаях.
Суть и цель оперативного вмешательства
Конизация (от слова «конус») — хирургическое удаление конусообразного участка шейки матки и части цервикального канала. Вершина конуса направлена в сторону внутреннего зева, а внешняя имеет закругленную форму (см. фото). После удаления ткань направляется на лабораторное исследование.
Гистологический анализ позволяет выявить атипичные клетки, их размер, количество, вид, наличие включений.
В каких случаях назначается
Показанием к назначению конизации являются следующие патологии шейки матки:
- дисплазии II-III степени;
- гипертрофии;
- гиперкератоз;
- рубцы и стриктуры;
- деформация, в т. ч. выворот части слизистой цервикального канала в направлении влагалища;
- истинная и псевдоэрозия;
- новообразования: кисты, опухоли, полипы;
- микроинвазивный рак T1a1 (IA1) и T1a2 (IA2).
Дисплазия шейки матки.
Рекомендуем также почитать — Удаление матки: причины, методы, реабилитация, последствия!
Разновидности и описание процесса операции
Конизация шейки матки может проводится несколькими способами.
Лазерное прижигание
С помощью зеркального световода луч концентрируется и направляется на шейку. Высокоинтенсивное излучение лазера действует как скальпель, не испаряя клетки, а удаляя ткань. Луч перемещается в 3 плоскостях, высекая участок пораженной ткани и около 3 мм здоровой.
Преимуществом лазерного лечения является отсутствие изменения наружного зева: формы, локализации стыка, стеноза, рубцовых изменений. Заживление происходит быстро, эластичность тканей не изменяется.
Ножевая операция
Удаление части тканей с помощью скальпеля применяется редко, т. к. при нем:
- возможно кровотечение;
- необходимо наложение швов;
- нужно применять общий наркоз;
- возможны изменения структуры и эластичности тканей.
Ножевая конизация шейки матки в наше время применяется редко, из-за возможности осложнения.
Радиоволновой метод
Радионож представляет собой петлевой электрод, через который проходит ток. Воздействуя на жидкость клеток, он нагревает ее, заставляя испаряться.
Оказывает узконаправленное действие — соседние клетки не повреждаются. Кроме того, и сам активный электрод остается холодным, поэтому края раны не обугливаются.
Преимуществами радиоволнового лечения являются:
- стерилизующее воздействие на края раны;
- отсутствие риска инфицирования и осложнений;
- коагуляция краев сосудов и отсутствие кровотечения;
- безрубцовое заживление;
- минимальная боль;
- использование местной анестезии.
Криоконизация (заморозка поврежденного участка)
При криоконизации сложно регулировать глубину промерзания тканей, т. к. этот показатель зависит от множества факторов. Струп, который образуется после холодового воздействия, имеет более рыхлую структуру. Поэтому пациентку могут более продолжительное время беспокоить выделения. При этом велик риск инфицирования и воспаления раны.
Криоконизация противопоказана пациенткам с положительным результатом эндоцервикального кюретажа и железистой дисплазией. У некоторых женщин может развиться анафилактический шок как результат аллергической реакции на холод.
Но при соблюдении техники оперативного вмешательства и тщательном подборе больных эффективность криоконизации составляет 88-94%.
При применении криоконизации может возникнуть анафилактический шок.
Общие подготовительные исследования
Перед операцией женщине назначают:
- клинические анализы крови и мочи;
- коагулограмму;
- мазок на микрофлору;
- ЭКГ;
- рентгенографию грудной клетки;
- кольпоскопию.
За 8 часов до операции нужно воздержаться от приема пищи. Конизацию проводят после окончания менструации — в первой фазе цикла.
Конизация шейки матки — последствия, послеоперационный период и заживление
Длительность периода восстановления зависит от применяемого метода, индивидуальных особенностей пациентки, возраста, тяжести патологии. После классической ножевой конизации женщину переводят в реанимационный блок, где в течение 1-2 часов ее наблюдают врачи.
При лазерном, радиоволновом воздействии, криодеструкции пациентка почти сразу отправляется домой и наблюдается амбулаторно. Процесс полного заживления занимает от 1 до нескольких месяцев.
Послеоперационные ощущения зависят от того, как отходит струп после конизации шейки матки.
В первые дни пациентка может испытывать тянущие, ноющие боли внизу живота. Через 2 недели струп отходит и выводится из влагалища естественным путем.При отторжении плотного струпа, образующегося при лазерном и радиоволновом методе, выделения могут быть скудными, а при рыхлом — более обильными. В зависимости от вида поврежденных сосудов они могут быть кровянистыми или серозными.
Это норма, и через время последствия проходят. Месячные после конизации более обильные.
Для ускорения эпителизации, предупреждения инфицирования необходимо:
- применять препараты, назначенные врачом;
- использовать свечи, содержащие вещества, ускоряющие регенерацию;
- тщательно соблюдать личную гигиену, использовать средства интимной гигиены с нейтральным рН.
Какая-либо дополнительная обработка раневой поверхности не требуется.
Что запрещается делать во время реабилитации
Во время реабилитации пациенткам необходимо избегать:
- половых контактов;
- физических нагрузок, занятий спортом;
- перегрева;
- использования внутренних гигиенических средств (тампонов);
- спринцевания.
При строгом соблюдении рекомендаций врача и правил гигиены восстановление проходит в короткие сроки и без побочных явлений.
Негативные последствия операции
Большинство применяемых методов конизации не имеют негативных последствий.
Но при нарушении техники вмешательства возможны:
- несостоятельность мышечной ткани шейки матки, приводящая к ее преждевременному раскрытию, выкидышу;
- рубцы, потеря эластичности зева органа;
- стеноз (сужение), который устраняют с помощью бужирования;
- искривление (загиб) шейки;
- инфекционный или воспалительный процесс;
- нарушение менструального цикла;
- кровотечения;
- выраженный болевой синдром.
При нарушении техники вмешательства возможен болевой синдром.
Возможность рецидива
В большинстве случаев показанием к назначению конизации является дисплазия. Если соблюдать технику выполнения операции при 1 степени болезни, а в некоторых случаях и 2 степени, то удаления участка шейки достаточно для полного излечения.
При 3 степени риск рецидива дисплазии составляет от 7 до 38%. Поэтому проводят повторную операцию или применяют другие виды терапии.
Шанс беременности после конизации
При применении лазера, криодеструкции или радиоволнового метода сохраняются функции фертильности. Поэтому такие вмешательства рекомендуют молодым женщинам, желающим забеременеть и нормально выносить ребенка.
Роды после конизации могут проходить естественным путем. Но для предупреждения акушерских осложнений рекомендуется использовать кесарево сечение.
Рекомендуем к прочтению — Кесарево сечение: преимущества, недостатки, показания и проведение
Как происходит конизация шейки матки смотрим видео.
Стоимость операции
В среднем стоимость конизации составляет от 10 до 40 тыс. руб.
Источник: https://MedOperacii.com/ginekologia/konizatsiya-sheyki-matki.html
Пластика шейки матки: как делают операцию, последствия коррекции, фото до и после
Пластика шейки матки – операция, к проведению которой прибегают после осложненных родов и других нарушений. Часто этот метод вмешательства используют для возвращения женщине репродуктивной функции.
Выделяют и другие показания к использованию радикального метода восстановления анатомического строения, но какие? Процесс нормируется жесткими противопоказаниями к проведению, зависимо от выбранной методики воздействия.
Стоит ли делать пластику и что будет, если отказаться от нее? Какой метод выделяют в качестве эффективного и безопасного единовременно? Как проходит восстановление после операции, какой прогноз? Ответы, волнующие читателя – далее.
Что такое пластика шейки матки и матки
Под понятием пластика шейки матки подразумевают операцию, проводимую на половых органах женщины, обеспечивающую коррекцию внутреннего состояния шейки матки. Этот процесс направлен на изменение формы и структуры влагалища, такая операция носит название метод Эммета. Вмешательство обеспечивает коррекцию внешнего вида и выявление патологий, протекающих в органах женской половой системы.
Диагностическая пластика позволяет выявить или опровергнуть наличие воспаления. Показания для ее проведения могут быть обнаружены при кольпоскопии, цитологическом обследовании или в ходе гинекологического осмотра.
Реконструктивная пластика проводится после тяжелых родов, абортов, проведенных на поздних сроках.
Также показанием для использования метода является анатомически измененная, грубая структура полового органа, с формированием рубцов или спаек на шейке. Такое нарушение приводит к изменению репродуктивной функции, возможно бесплодие.
При деформации шейки матки, женщина часто сталкивается с проблемой невынашивания беременности, ее самопроизвольного прерывания, преждевременных родов.
Перечень показаний
Перечень показаний к проведению пластики шейки матки включает:
- врожденные патологии строения органов репродуктивной системы;
- перенесенные тяжелые роды с многочисленными разрывами;
- спайки и рубцы на шейке матки, влияющие на способность женщины к зачатию;
- нарушение формы шейки, после проведенного вакуумного аборта или выскабливания;
- гипертрофия;
- выворот слизистой оболочки (эктропион), направленный в вагину;
- полипоз;
- открытие шейки матки при беременности (истмико-цервикальная недостаточность).
Медикаментозное лечение в перечисленных случаях не даст заметных результатов. Потому единственный метод, позволяющий вернуть анатомическую форму шейки матки, – пластика.
Внимание! Периодические гинекологические осмотры – залог женского здоровья. Гипертрофия органа и другие нарушения, не всегда проявляются сразу после родов. Патология может быть обнаружена спустя несколько лет.
Виды операций
Оптимальная техника проведения операции определяется зависимо от вида деформации. Лапароскопия – наиболее безопасный, удобный метод проведения, отличающийся коротким периодом восстановления. Лапаротомию используют, если нужно получить доступ к окружающим тканям. Операция с влагалищным доступом позволяет оценить состояние шейки матки и степень ее деформации.
Подробно обо всех используемых методах пластики:
- Лапароскопия. Безопасная операция, отличающаяся щадящим воздействием на внутренние органы. Не требует глубоких иссечений. В 3 местах делаются проколы, рассекается кожа. Для проведения используются специальные ножи и камера.
- Лапаротомия. Доступ к органам обеспечивается через разрез на брюшной стенке. Операция опасна из-за риска возникновения кровотечений и длительного восстановления. Преимущество метода в том, что он обеспечивает получение широкого доступа для обследования всех, рядом расположенных органов.
- Влагалищная. Операция проводится с использованием гинекологического и хирургического оборудования, ультразвуковой и лазерной техники. Врач осматривает полость, оценивает форму и структуру тканей.
- Плазмолифтинг. Проводится после удаления деформированных участков тканей шейки матки. Основной целью является восстановление слизистой оболочки, выстилающей влагалище.
- Конизация. Процедура, направленная на удаление гипертрофии при истмико-цервикальной недостаточности.
Удобный метод доступа определяет врач, рассматривая показания к проведению операции. Сейчас популярностью пользуется влагалищный метод и лапароскопия. Врачи отказываются от использования лапароскопии из-за рисков для репродуктивной функции.
Вмешательства по технологии Штурмфорда и Эммета рассматривают отдельно:
- Метод Эммета – лигатура накладывается по направлению к внешнему зеву. Слизистые оболочки цервикального канала при этом не затрагиваются. Метод применяется при родовых разрывах, если в процесс не вовлечен канал шейки матки.
- Методика Штурмфорда – заключается в проведении пластической операции, сочетающейся с ампутацией. Хирург выполняет круговой разрез над местом поражения, а затем накладывает шовный материал, по разрезу, захватывающему все слои шейки. Метод используют для исправления анатомической структуры основного детородного органа женщины.
Операция Эммета используется для ликвидации старых рубцовых образований. Основным преимуществом техники является отсутствие повреждений слизистой цервикального канала.
ИМЦ или истмико-цервикальная недостаточность проявляется у женщин во 2 и 3 триместре беременности. Если есть патология, зев шейки не справляется с давлением, которое оказывает плод и начинает открываться.
Цервикальный канал увеличивается в размерах. Вмешательство по методу Штурмфорда проводят при беременности, часто именно эта технология позволяет сохранить жизнь ребенка и избежать преждевременных родов.
Противопоказания к проведению пластики
Перечень противопоказаний включает:
- нарушения свертываемости крови;
- наличие патогенной флоры в области женских половых органов;
- инфекционные и воспалительные процессы органов мочеполовой системы;
- период обострения заболеваний;
- образования злокачественного характера;
- ИППП и СПИД.
Нарушения свертываемости крови рассматриваются как временные противопоказания к операции. Вмешательство может быть проведено после стабилизации самочувствия женщины. Перед проведением пластики шейки матки женщина должна пройти полное обследование и сдать анализы, требуется определенная подготовка.
Внимание! Пластику, независимо от выбранного метода нужно проводить после окончания менструального кровотечения, тогда матка успеет восстановиться до следующих месячных.
Предоперационная подготовка
Обследование, необходимое перед пластикой включает:
- УЗИ органов мочеполовой системы;
- рентгенография грудной клетки в двух проекциях;
- ЭКГ;
- общий анализ крови и мочи;
- коагулограмма;
- анализ крови на гемоглобин;
- анализы на СПИД, сифилис;
- онкоцитологический мазок шейки матки;
- мазок на флору.
Участковый гинеколог может направить женщину на операцию после получения всех результатов анализов. Наличие отклонений от норм является поводом для дополнительного медикаментозного лечения.
Как подготовиться
Процесс подготовки к операции включает:
- Прием антигистаминных препаратов за 3 дня до планируемого вмешательства.
- За сутки до операции нужно отказаться от приема гормональных препаратов и антикоагулянтов. О постоянном приеме таких составов нужно уведомить врача-гинеколога. Также стоит отказаться от употребления спиртных напитков.
- Провести удаление волос в интимной зоне.
- Сделать клизму вечером накануне вмешательства и утром перед операцией.
- За 2-3 суток нужно соблюдать диету, исключающую употребление продуктов, активно действующих на органы пищеварения и провоцирующих метеоризм.
- За 6-8 часов до вмешательства нужно отказаться от употребления жидкости.
Внимание! В клинике женщине проведут антисептическую обработку половых органов специальным раствором.
Метод проведения пластики матки и ее шейки определяется в зависимости от показаний к проведению вмешательства. Во всех случаях используются саморассасывающиеся нити, которые удаляются самостоятельно по истечении 1 месяца. Швы после пластики снимать не нужно.
Пациентку укладывают на операционный стол и проводят обработку влагалища и шейки матки антисептическим раствором. При использовании лапаротомии или лапароскопии дополнительно дезинфицируют низ живота.
При лапароскопии, в области брюшины проделывают 3 прокола и помещают инструменты. Для лапаротомии нужен широкий доступ, потому в районе брюшины послойно рассекают ткани, а затем расширяют область специальным инструментом.При использовании влагалищного доступа, в вагину женщины вводят зеркала и расширяют их.
Во время операции, врач при помощи радиоволнового, лазерного и обычного скальпеля иссекает поврежденные ткани. Затем накладываются швы из рассасывающегося материала. Операции позволяют восстановить ткани при опущении или выпадении матки. Длительность вмешательства – около 1 часа. Операцию проводят под местным и общим наркозом. Тип анестезии выбирается после определения вида операции.
Процесс восстановления
Сразу после проведения, женщине рекомендованы к приему обезболивающие препараты и антибиотики, позволяющие снизить риск присоединения патогенной флоры. В первые 48 часов после вмешательства, женщина остается в стационаре. Обработку очага проводит медицинский персонал. После выписки, для обеззараживания влагалища используют специальные свечи.
Процесс реабилитации после операции (в среднем) занимает около 1 месяца. Именно такое время нужно, чтобы обеспечить заживление поврежденных тканей и рассасывание шовного материала. В месте иссечения образуются новые клетки, которые начинают нормально функционировать.
Перечень основных правил, обеспечивающих безопасное течение восстановления:
- нельзя принимать горячую ванну, посещать баню или сауну;
- не стоит сидеть в первые 2 суток;
- запрещено заниматься сексом в первые 3 недели;
- не рекомендуется тужиться в процессе дефекации, чтобы процесс опорожнения проходил просто, можно использовать глицериновые суппозитории;
- использовать тампоны;
- нельзя посещать бассейны и купаться в природных водоемах.
Через месяц после проведения пластики, женщина должна пройти гинекологический осмотр. Врач оценит степень заживления и восстановления.
Внимание! В первые 6 месяцев после вмешательства стоит обеспечивать профилактику нежелательной беременности. В дальнейшем, роды возможны только посредством кесарева сечения.
Последствия и осложнения
Пластика шейки матки, как и любое оперативное вмешательство, опасно послеоперационными осложнениями и последствиями. Причина их появления не всегда заключается в неопытности или некомпетентности оперирующего хирурга. Иногда она заключается в снижении иммунитета пациентки или несоблюдении правил послеоперационного периода.
К перечню опасных осложнений относят:
- кольпит;
- маточные кровотечения;
- эндометрит;
- вульвовагинит;
- сепсис;
- перитонит.
Маточные кровотечения часто связаны с расхождением швов. О возникновении такого осложнения свидетельствует появление боли в послеоперационном периоде, кровяные или гнойные выделения, имеющие неприятный запах. При возникновении таких симптомов, женщине нужно обратиться к врачу в обязательном порядке.
Внимание! Если не делать пластику, например, при ИЦН, женщина не сможет забеременеть и благополучно выносить ребенка. Также нарушения могут стать причиной развития разных новообразований в половых органах.
Проведение пластики шейки матки часто представляет собой единственный возможный метод, позволяющей женщине репродуктивного возраста забеременеть и успешно выносить плод.
Показания к проведению вмешательства определяет врач-гинеколог, он подбирает удобный и нетравматичный метод проведения. После операции, исход и вероятность появления осложнений зависит от самой женщины и ее отношения к собственному здоровью.
После выписки из больницы нужно контролировать свое состояние, при выявлении самых незначительных изменений, обращаться к гинекологу.
Источник: https://sheika-matka.ru/matka/vsjo-o-vidah-plastiki-shejki-matki-i-samoj-matki/
Резекция шейки матки | Университетская клиника
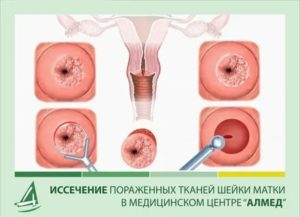
Резекцией шейки матки называется её полное или частичное удаление. Современная медицина практикует частичное вмешательство, сохраняющее детородную функцию женщины. Именно такой тактики придерживаются врачи Университетской клиники, имеющие большой опыт операций на репродуктивных органах.
Резекция шейки матки в Санкт-Петербурге
Показания к резекции шейки матки
- Дисплазия – предраковое поражение шейки матки, вызванное инфицированием папилломавирусом.
- Лейкоплакия и эритроплакия – предраковые состояния слизистой шейки, вызванные возрастными изменениями.
- Карцинома in situ – начальная стадия рака, при которой злокачественный очаг не распространяется за пределы слизистой.
- Опущение матки и шейки. В этом случае резекция шейки проводится в комплексе с другими пластическими операциями на интимных органах.
- Глубокие распространённые рецидивирующие эрозии шейки, не поддающиеся более щадящему лечению.
- Увеличение шейки (гипертрофия) и её удлинение (элонгация).
- Выраженный выворот (эктропион) шеечных тканей, который нельзя убрать другим путем.
Методы резекции шейки матки
- Ножевой – в этом случае изменённую часть шейки убирают с помощью хирургического инструмента. Достаточно эффективный метод проведения операции резекции шейки матки, позволяющий устранить даже распространенные онкологические очаги и скорректировать размеры шеечной части матки при ее увеличении, удлинении, опущении. Современные методики позволяют провести такую операцию без осложнений и кровотечений, сохранив женщине в дальнейшем возможность иметь детей.
- Радионожевой, при котором поражённые участки удаляются специальным прибором – радионожом, действующим с помощью высокочастотных радиоволн. Ткани разрезаются специальным холодным электродом, поэтому не обжигаются. Метод бескровный и малоболезненный. Радиоволны губительно воздействуют на различные микроорганизмы, поэтому при дисплазии 1,2 и даже 3 степени, вызванной вирусом герпеса, после резекции не возникает рецидивов болезни.
- Лазерный – в этом случае патологические очаги вырезают или испаряют с помощью лазера. Это бескровный, безопасный, щадящий метод лечения.
Методики могут сочетаться между собой, давая лучший результат. Выбор метода лечения осуществляется врачом. Это помогает подобрать наиболее подходящую тактику, способствующую быстрому заживлению и не вызывающую рубцовых изменений шейки.
Операции по резекции шейки матки
- Конизация – удаление конусообразного участка шейки матки с захватом части проходящего внутри нее цервикального канала. Применяется при дисплазии и других предраковых состояниях. Может проводиться с помощью радиоволн (радиоволновая конизация) и электрического тока (диатермоконизация).
- Петлевая эксцизия – иссечение патологического очага с помощью специальной нагретой петли из нержавеющей стали.
- Частичная ампутация – резекция 2/3 части шейки матки. Метод применяется при различных злокачественных и доброкачественных опухолях, гиперплазии (увеличение шейки матки) и её элонгации (удлинении). Проводится с помощью лазера или хирургического инструмента (ножевой метод).
Все методики резекции, применяемые в Университетской клинике, не лишают женщину возможности забеременеть и родить ребёнка. Вмешательства, проведённые на ранних стадиях болезней, почти не снижают эластичности шеечных тканей и не увеличивают риск разрывов в родах.
Результативность современных методов резекции шейки матки согласно научным исследованиям
| Критерий | Результат | Пояснение |
| Сохранение менструального цикла | 79,9% | У остальных женщин наблюдается незначительная альгоменорея – болезненные месячные. Менструальная дисфункция развилась только в случаях запущенных форм болезни |
| Наступление беременности после резекции шейки матки | 36,7% | В остальных случаях женщины не планировали иметь детей |
| Успешность беременности у прооперированных женщин | 93,2% | В 6,8% случаев беременность закончилась выкидышем или замиранием. Все эти женщины до операции страдали злокачественными опухолями или запущенной формой дисплазии |
Беременность и роды у прооперированных женщин не вызывают рецидивов болезни и не требуют повторного лечения. Травматичность резекции шейки матки и ее последствия напрямую зависят от степени развития патологического процесса. Поэтому чем раньше выявлено заболевание, тем проще и легче проходит лечение.
Подготовка к резекции шейки матки
Перед ее проведением женщине назначаются:
- Расширенная видеокольпоскопия – процедура, проводимая с помощью прибора-видеокольпоскопа. Аппарат снабжен видеокамерой и источником света, дающими возможность освещать область шейки матки и передавать данные на монитор. Для более четкого выявления патологических очагов шейку матки смазывают специальным раствором, делающим измененные участки заметнее. Это позволяет выявить распространенность поражения.
- Мазок на цитологию, с помощью которого выявляются раковые, предраковые и воспалительные процессы в клетках.
- Биопсия – взятие небольшого фрагмента пораженных тканей для гистологического (клеточного) исследования на рак и различные опухоли. Метод выявляет тип патологических клеток, находящихся на шейке матки.
- Мазки на флору для обнаружения инфекций. В этом случае сначала нужно будет подлечить инфекционный процесс, а уже потом проводить резекцию шейки матки.
- УЗИ малого таза назначается при подозрении на онкологические процессы. Метод выявляет злокачественные опухоли внутренних половых органов и пораженные лимфоузлы.
- Анализы крови на общее исследование, время кровотечения, свертываемость. Эта диагностика позволяет оценить состояние организма женщины и при необходимости назначить терапию, улучшающую свертываемость крови и другие показатели.
- Анализы на ВИЧ, сифилис и гепатиты.
Как проводится резекция шейки матки
Операцию делают сразу после окончания критических дней, чтобы быть уверенными в отсутствии беременности и дать организму возможность восстановить ткани до следующей менструации.
Процедура проводится амбулаторно на гинекологическом кресле под лёгким внутривенным или местным наркозом. Вмешательство проходит в несколько этапов:
- В половые пути пациентки вводится гинекологическое зеркало. Шейка матки очищается от выделений. Проводится расширенная кольпоскопия – процедура осмотра половых путей, во время которой выявляются участки патологических тканей, которые нужно убрать.
- Поле этого врач удаляет патологические очаги с помощью хирургического инструмента, лазера, электрической петли или радиоволнового электрода.
- Удалённые ткани направляют в лабораторию. Здесь проводится оценка линии резекции – края образцов, полученных при проведении конизации шейки матки и других вмешательствах, должны быть чистыми и не содержать измененных клеток.
- Затем, после резекции шейки матки, женщина, в зависимости от тяжести вмешательства и своего самочувствия, может сразу идти домой или остаться на какое-то время в клинике под наблюдением медперсонала.
После проведения операции до разрешения врача нельзя жить половой жизнью, поднимать тяжести, спринцеваться, купаться в водоёмах, перегреваться, вводить в половые пути различные лекарства. Для сбора выделений после резекции шейки матки разрешается использовать только прокладки – тампоны нельзя.
После резекции нужно будет посетить врача, который посмотрит, как происходит регенерация тканей, и при необходимости назначит дополнительное лечение.
В Университетской клинике можно пройти весь цикл лечения болезней с помощью резекции шейки матки, начиная с подготовительного этапа, заканчивая полным восстановлением. Лечебный процесс осуществляют опытные врачи, владеющие передовыми техниками хирургических вмешательств на шейке матки.
Источник: https://unclinic.ru/centr-lechenija-shejki-matki/rezekcija-shejki-matki/
Какие операции бывают на шейке матки
Операции на шейке матки позволяют удалять патологические новообразования, измененные участки ткани и восстанавливать анатомическую структуру поврежденного органа с использованием различных методик хирургического вмешательства.
- аблятивные (деструктивные) методы — используются при наличии точного диагноза, который исключает наличие злокачественных новообразований (пример: вапоризация, криодеструкция);
- эксцизионные (с сохранением структуры удаляемой ткани) — после удаления патологически измененного участка, полученные образцы направляются на гистологический анализ с целью постановки точного диагноза и назначения последующей терапии.
Электрохирургия
Применение электрического тока высокой частоты подарило медицине методику моментального точечного нагревания патологического участка, с минимальным поражением прилегающей здоровой ткани. Хирургический прием проводится с одновременной коагуляцией (прижиганием) рассеченных тканей для минимизации кровопотерь.
Высокочастотные электроаппараты являются частью электрохирургического оборудования, их мощность достигает нескольких сотен ватт. Активный действующий электрод-манипулятор может иметь форму ножа, иглы, петли или шарика для выполнения действий различного назначения.
В зависимости от желаемого результата, возможны 5 режимов работы:
- разрез тканей;
- разрез тканей с коагуляцией;
- монополярная коагуляция;
- биполярная коагуляция (используется редко);
- фульгурация (прижигание плазмой, без непосредственного контакта электрода с тканью).
Один из базовых приемов — диатермокоагуляция. Используется преимущественно в качестве метода деструкции ткани. При вмешательстве с сохранением целостности удаленного участка применяется только для гемостаза оперированных тканей (прижигание сосудов для остановки кровотечения).
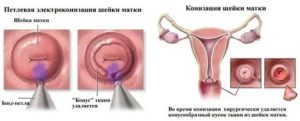
Петлевая эксцизия радиохирургическим способом
- различные поражения шейки матки и цервикального канала — эрозии, псевдоэрозии, кисты, злокачественные новообразования, эктропион (выворот слизистой шейки матки в полость влагалища);
- дисплазия 2-4 степени (протекает бессимтомно, может переродиться в рак);
- послеродовые деформации шейки матки;
- расхождение в анализах на гистологию и цитологию;
- рецидив различных проявлений патологии шейки матки, после того как было проведено лечение другими методами.
Операция отметила себя хорошими результатами. Проводится в условиях стационара c применением местного обезболивания.
- Кольпоскопия с установкой границ поражения (после чего шейка матки фиксируется пулевыми щипцам за пределами зоны поражения);
- выбор подходящего размера и формы петли электрода-манипулятора;
- установка пассивного электрода под бедренную или ягодичную часть);
- операция удаления пораженного участка в один или несколько заходов;
- коагуляция сосудов в зоне вмешательства шаровидным электродом с мощностью 60 ватт;
- проведение кюретажа(чистки) цервикального канала (при дисплазии высокой степени или при поражении эпителия цервикса).
Криодеструкция
Аблятивный метод удаления ткани с использованием жидкого азота. В результате этого метода воздействия происходит разрушение патологических участков ткани глубиной до 5 мм.
Из-за низкой проникающей способности, методом криодеструкции проводится удаление патологий только при слабой степени патологических изменений (например, дисплазия 1-2-й степени).
Процедура не требует обезболивания и позволяет проявлять активность уже через несколько часов после проведения операции.
Лазерная хирургия
При лазерной хирургии воздействие лазерного луча на пораженную ткань приводит к нагреванию, мгновенному испарению жидкостей и сгоранию клеточных структур.
За счет точечного использования СО2-лазерного излучения зона теплового повреждения окружающих здоровых участков очень мала.
Это позволяет сократить срок регенерации раневой поверхности и свести к минимуму вероятность послеоперационного кровотечения.
- низведение шейки матки до входа во влагалище;
- очистка цервикального канала от выделений;
- обработка области проведения операции раствором Люголя;
- установка кольпоскопа для контроля за ходом операции;
- создание разметки по периметру зоны вапоризации;
- проведение последовательной вапоризации лазерным лучом 2,3 мм при мощности аппарата 20 Вт.
Вапоризацию пораженных тканей шейки матки проводят в амбулаторных условиях под местной анестезией.
Какие проблемы можно устранить
С использованием вышеуказанных методов лечат:
- полипы с локализацией в цервикальном канале;
- эрозивные процессы;
- дисплазии шейки матки, а также лейкоплакии и эритроплакии;
- хронический цервицит;
- деформации шейки матки;
- разрывы шейки матки (с применением пластики влагалищной части).
Шейка матки состоит из коллагеновой ткани, создающей плотный каркас, со значительным количеством мышечных элементов. Ее длина достигает 3 см, а в ширину 2,5 см. Шейка соединена с полостью матки посредством цервикального канала, ширина которого составляет около 8 мм.
В слизистой оболочки цервикального канала есть железы, продуцирующие шеечную слизь, которая предупреждает занос инфекции в полость матки. Цервикальный канал может быть проходим для сперматозоидов (во время приближающейся овуляции) или быть плотным и закрытым (в остальное время). Зев шейки матки открывается во влагалище.
Его размер различен в разные периоды жизни женщины. Зев шейки матки после родов более широкий и щелевидный. Стенки влагалища и частично шейка матки выстланы многослойным плоским эпителием, остальная часть шейки покрыта цилиндрическим.Смещение переходной зоны (зоны трансформации) между видами эпителия является симптомом заболевания — например, инвазивного рака или эрозии шейки матки.
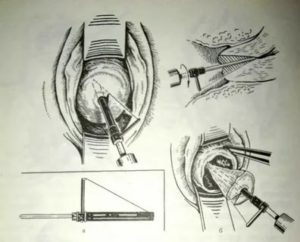
Конизация шейки матки
Под конизацией шейки матки понимают хирургическую процедуру, во время которой удаляют конусообразный фрагмент шейки матки, включающий в себя зону трансформации и часть канала шейки матки.
Удаленный фрагмент обязательно подвергается гистологическому исследованию, позволяющему подтвердить предполагаемый диагноз или же его опровергнуть. Чаще всего таким методом диагностируют инвазивный рак шейки матки. Если на гистологическом препарате на краях конуса отсутствуют участки дисплазии, это позволяет считать патологический очаг полностью удаленным.
Существует ряд показаний и противопоказаний к процедуре конизации шейки матки.
- Дисплазия эпителия шейки матки (II-III степени).
- Данные ПАП-теста (тест Папаниколау).
- Патологические участки на слизистой цервикального канала, выявленные с помощью кольпоскопии.
В любом случае решение о проведении конизации принимается после биопсии шейки матки.
Противопоказания к проведению конизации:
- Любые инфекционные заболевания, локализующиеся в малом тазу.
- Гистологически доказанный инвазивный рак шейки матки.
Необходимый минимум обследования до проведения конизации шейки матки:
- Анализы крови (общий и биохимический).
- Кровь на сифилис, гепатит, ВИЧ-инфекцию.
- Анализ мочи.
- Мазок из влагалища на микрофлору.
- Диагностика инфекций передающихся половым путем (хламидии, трихомонады, герпес, вирус папилломы человека и другие) методами ИФА и ПЦР.
- Результаты гистологического исследования после биопсии шейки матки.
- Кольпоскопия (при необходимости).
Виды конизации шейки матки
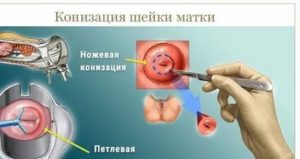
Различают несколько видов:
- Лазерная конизация шейки матки.
- Петлевая электроконизация шейки матки (проводится при помощи специальных аппаратов).
- Ножевая конизация (в последнее время этот вид конизации не применяется, так как риск развития осложнений слишком высокий).
Осложнениями, возникающие после конизации шейки матки, являются маточное кровотечение, присоединение инфекции, стеноз зева матки или продолжительные выделения из половых путей (чаще всего это мажущие или обильные кровянистые выделения).
Ход операции конизации шейки матки
Операция назначается, как правило, на 5-й день менструального цикла. Процедура занимает не более 15 минут.
Источник: https://ginekologiya-urologiya.ru/operacii/kakie-operatsii-byvayut-na-shejke-matki
Конизация шейки матки
Евграфова Ольга Николаевна
подробно
Атипичные эпителиальные клетки, обнаруженные на наружной части шейки матки, могут представлять серьезную опасность для здоровья женщины, в том числе для детородной функции. Операция по хирургическому удалению пораженного участка называется конизация.
Удаленная часть, как правило, имеет форму конуса – отсюда и происходит название метода. В ходе операции хирург делает вырез треугольной формы, вершиной направленный в цервикальный канал, а основанием, которое получается округлым, снаружи, захватывая все пораженные ткани.
Пациентка при этом находится под общим наркозом, поэтому для нее такая манипуляция проходит безболезненно.
Показания к конизации шейки матки
Основной причиной изменений эпителия шейки матки с появлением атипичных клеток считается вирус папилломы человека (ВПЧ). Не все типы этого вируса (а их насчитывается 170) одинаково опасны. Некоторые из них особенно часто приводят к развитию онкологического заболевания. Удаленная часть шейки матки в обязательном порядке исследуется на предмет обнаружения раковых клеток.
Присутствие изменения эпителия наружной части шейки матки дает повод для дальнейшей диагностики и не является на 100% показанием для операции.
Необходимо выявить характер таких изменений, сделать анализ на папилломавирус, при необходимости сделать гистологическое исследование кусочка ткани — биопсия. Целесообразность операции также подтверждается исследованием препарата под микроскопом (кольпоскопия).
Цель всех этих процедур – установить степень поражения органа, что даст основания для назначения того или иного вида лечения.
Конизация показана пациенткам, у которых диагностирована или подозревается состояние, потенциально приводящие к раку. Конизация может быть назначена при наличии таких факторов, как:
- истинная эрозия и псевдоэрозия шейки матки;
- полипы;
- кисты;
- дисплазия 1, 2, 3 степени;
- послеродовые травмы;
- гипертрофия, гиперкератоз;
- эктропион (выворачивание слизистой внутрь матки).
При помощи конизирующей манипуляции удается изъять пораженный участок шейки матки, изолируя, таким образом, здоровые ткани.
Хирургическое вмешательство по отделению и изъятию пораженных тканей шейки матки может проводиться несколькими способами:
- ножевой;
- лазерный;
- петлевой (радиоволновой).
Ножевая методика (с применением хирургического скальпеля) на сегодняшний день неактуальна из-за своей неточности и травматизма. На смену скальпелю пришли более тонкие и щадящие методы. Один из них – лазерный. В данном случае функцию скальпеля выполняет оперативный лазер.
Самый современный метод конизации – радиоволновой или петлевой.
Операция проводится при помощи радиоволнового оборудования, а сам инструмент представляет собой петлевой электрод, с помощью которого удается извлечь пораженные ткани избирательно с высокой точностью и практически безболезненно.
Подготовка к операции
К подготовительному этапу относится, прежде всего, диагностика. Если после назначенных анализов показана процедура конизации, то пациентам предписаны стандартные действия, проводимые перед операцией под общим наркозом.
Наркоз дается кратковременный, поскольку вся процедура занимает не более 20 минут. За шесть часов до процедуры исключается прием пищи и питье. В этот период нельзя курить и жевать жевательную резинку.
Такие ограничения позволяют исключить непроизвольную рвоту во время операции и попадание кислотного содержимого желудка в дыхательные пути.
Пациентка должна предупредить врача, если имеется плохое самочувствие, простудные заболевания. Врач также должен быть предупрежден, если пациентка принимала в день назначения процедуры сторонние лекарственные препараты (не назначаемые врачом).Необходимо также поставить в известность хирургов об индивидуальной непереносимости тех или иных медикаментов.
Как проводят конизацию
Операция проводится под кратковременным наркозом. Если это радиоволновой метод, отличающийся щадящей инвазией, то возможен местный наркоз: производится укол обезболивающего в оперативную область. Но такая операция также может проводиться и под общим наркозом – выбор метода анестезии всегда индивидуален.
Радиоволновой метод сегодня считается самым передовым в хирургических манипуляциях шейки матки. Привлекает высокая точность и минимальные травмы органа, нанесенные процедурой. Она проводится под кольпоскопическим контролем. Вся операция занимает 15-20 минут.
В ходе удаления поврежденных тканей электродной петлей при радиоволновом методе одновременно производится коагуляция сосудов, что минимизирует кровотечение. После конизации этим методом не образуются рубцы и сохраняется детородная функция органа. Поэтому такая конизацию могут назначать даже нерожавшим женщинам.
При лазерном способе работу скальпеля выполняют концентрированные лазерные лучи. Манипуляция в этом случае производится только под общим наркозом. Доступность технологичного оборудования практически исключила необходимость ножевого метода. Поэтому удаление поврежденных тканей шейки матки с помощью скальпеля сегодня уже не практикуется.
Реабилитация в послеоперационный период
Сразу после операции пациентку переводят в палату, где она проходит реабилитацию. Если был дан общий наркоз, то она проведет в стационаре 1-2 дня, а дальнейшее восстановление происходит в амбулаторном режиме. В послеоперационном периоде могут быть назначены обезболивающие препараты и антибиотики.
Если операция проводилась радиоволновым или лазерным методом, то на месте конического выреза образуется твердая корочка (струп), под которой происходит активное заживление операционной раны. В дальнейшем эта корочка отделяется от раны и выходит естественным образом. Отделение струпа обычно происходит примерно через две недели. В этот момент может иметь место небольшое кровотечение.
Полное заживление длится примерно месяц. Выраженных болевых ощущений при отсутствии осложнений не наблюдается. Если боли есть, то о них нужно поставить в известность лечащего врача.
В период реабилитации необходимо воздержаться от половых контактов, походов в баню (сауну), бассейн, не купаться в открытых водоемах. Также нужно не менее месяца беречься от всяких физических нагрузок.
Возможные осложнения
Течение процесса заживления после конизации во многом зависит от соблюдения пациенткой предписанного режима.
Любые нарушения, в числе которых сексуальные контакты, физические нагрузки, пропуски приема назначенных препаратов и несоблюдение надлежащей гигиены, могут привести к различным осложнениям.
Ускорение процесса заживления можно добиться терапевтическими методами консервативного лечения, включая профилактику заболевания, приведшего к оперативному вмешательству.
При любой хирургической процедуре сохраняется риск инфицирования. Во избежание присоединения инфекции назначаются вагинальные свечи с антисептическим препаратом местного действия.Половые контакты в период заживления послеоперационной раны исключены, поскольку это один из самых вероятных случаев внесения инфекции. По той же причине нельзя купаться в бассейнах и открытых водоемах. Оперированный участок нужно максимально изолировать от беспокойства.
Непосредственная обработка участка после конизации исключается, а спринцевание проводится медработником.
Появление кровянистых выделений чаще всего является следствием отделения струпа. Постепенно они сокращаются, что свидетельствует о нормальном заживление раны.
Характерные для воспаления боли могут возникать на фоне инфекционного воспаления участка. Осмотр наружного участка шейки м. позволяет определить характер воспаления и назначить лечение.
Таким образом, главным осложнением после конизации считается инфицирование травмированного участка.
На вынашивании операция как таковая не должна сказываться при отсутствии гормонального фактора. В гинекологической практике отмечаются случаи возникновения ИНЦ (истмико-цервикальная недостаточность) после конизации шейки матки, которая нередко приводит к выкидышам. Но это явление не связывают с операцией, как с единственным провоцирующим фактором.
После операции в первые три месяца отмечается нарушение менструального цикла. Самая первая менструация нередко протекает с обильными выделениями. Это реакция половой системы, связанная с перестройкой. Протяженность нарушения циклов напрямую зависит от процесса заживления с образованием эпителия.
Постоперационные спазмы шейки матки могут привести к ее сокращению, что также приводит к затруднению естественного выхода менструальной крови и возникновению болевых ощущениях в первую менструацию после манипуляции, и возникновению воспалительных процессов.Одно из главных препятствий для хирургического лечения патологических изменений наружной части шейки матки – мочеполовые инфекции. Их выявляют на этапе обследования и при обнаружении назначают медикаментозное лечение. Конизацию нельзя производить на фоне таких заболеваний, поскольку они снижают местный иммунитет и становятся причиной воспалительных осложнений.
Беременность и конизация
Щадящие хирургические методики, такие как радиоволновой метод, позволяют максимально сохранить функцию шейки матки и цервикального канала. Наступление беременности естественным путем и ее нормальное течение после такой операции возможно. .
Уже через 2-3 месяца у большинства оперированных наступает полная реабилитация. Срок планирования беременности, зависит от того какой диагноз был установлен.
Во время беременности, у таких пациенток, сохраняются повышенные риски осложнений, связанные с ИНЦ и спаечными процессами, что иногда требует кесарево сечение при родах.
Источник: https://KRMed.ru/articles/konizacia_shejki_matki.html
