Эстрогенпродуцирующие опухоли яичка
Premium Aesthetics — Гинекомастия у мужчин
Библиотека
Premium Aesthetics
Гинекомастия у мужчин — это доброкачественное увеличение мужской груди (обычно двустороннее, но иногда одностороннее) в результате пролиферации железистого компонента ткани молочной железы. Гинекомастию следует отличать от псевдогинекомастии (липомастии), которая характеризуется отложением жира без разрастания железистого компонента.
Вопросы от наших пользователей:
- гинекомастия у мужчин лечение
- гинекомастия у мужчин симптомы
- гинекомастия у мужчин как лечить
- гинекомастия у мужчин обследование
В нашей компании Вы можете приобрести следующее оборудование для лечения гинекомастии у мужчин:
По данным обращаемости за медицинской помощью, гинекомастия у мужчин чаще всего возникает по следующим причинам:
- Лекарства — 10–25%
- Стойкая пубертатная гинекомастия — 25%
- Идиопатическая гинекомастия (без причины) — 25%
- Цирроз или хронические расстройства пищеварения — 8%
- Первичный гипогонадизм — 8%
- Опухоли яичек — 3%
- Вторичный гипогонадизм — 2%
- Гипертиреоз — 1,5%
- Хроническая почечная недостаточность — 1%
Этиология и патогенез
Нормальное соотношение выработки андрогенов (тестостерона) и эстрогенов составляет 100:1, а их концентрация в кровотоке — 300:1. Гинекомастия возникает в результате изменения этого баланса в пользу эстрогенов. Другой причиной заболевания является повышение чувствительности железистой ткани груди к нормальному уровню циркулирующих в крови эстрогенов.
Эстрогены вызывают гиперплазию эпителия протоков, их удлинение и ветвление, пролиферацию перидуктальных фибробластов и усиление васкуляризации. Гистологическая картина мужской груди в целом становится похожей на женскую молочную железу (рис. 1).
Выработка эстрогенов у мужчин происходит главным образом в результате превращения андрогенов (тестостерона и андростендиона) в эстрадиол и эстрон под действием фермента ароматазы — главным образом в мышцах, коже и жировой ткани. Семенники продуцируют 6–10 мг эстрадиола и 2,5 мг эстрона в день. Увеличение выработки эстрогенов и/или чувствительности тканей к ним может происходить в одной из двух локаций:
- В яичках — связано с опухолями или эктопической продукцией хорионического гонадотропина человека (ХГЧ). Последний вариант возникает при внегонадных гоноцитомах, а также при метастазах рака легких, почек и желудочно-кишечного тракта.
- На периферии — связано с повышенной активностью ароматазы при хронических заболеваниях печени, расстройствах пищеварения, гипертиреозе, опухолях надпочечников или семейной гинекомастии.
Физиологическая гинекомастия наблюдается у новорожденных, подростков и пожилых людей. Это состояние, как правило, не требует лечения (кроме случаев избыточной гипертрофии груди). Например, пубертатная гинекомастия (рис. 2) у 90% пациентов проходит самостоятельно в сроки от нескольких недель до трех лет.
Патологическая гинекомастия вызывается увеличением выработки эстрогенов и/или ростом чувствительности тканей к ним, а также снижением продукции андрогенов и/или падением чувствительности тканей к ним. Кроме того, гинекомастия может быть идиопатической, то есть без видимых причин. Этот диагноз ставят после полного обследования пациента, когда выявить провоцирующий фактор не удается.
Причины патологической гинекомастии:
- Травма яичка — поврежденный орган хуже вырабатывает андрогены.
- Вирусный орхит — воспалительный процесс в яичке снижает продукцию андрогенов.
- Врожденная анорхия — отсутствие яичек вносит дисбаланс в связку «антрогены-эстрогены».
- Злокачественные новообразования, повышающие уровень хорионического гонадотропина человека (ХГЧ) в сыворотке.
- Опухоли гипофиза или аномалии, приводящие к гипер- или гипосекреции лютеинизирующего гормона.
- Гипертиреоз — гинекомастия обусловлена повышенной активностью ароматазы и ростом уровня глобулина, связывающего половые гормоны (ГСПГ).
- Хронические расстройства пищеварения — вызывают снижение уровня гонадотропина и тестостерона по сравнению с эстрогенами. Причем после нормализации питания состояние пациента может ухудшаться из-за опережающего роста выработки эстрадиола по сравнению с тестостероном.
- Синдром Клайнфельтера — наследственное заболевание, проявлением которого является наличие маленьких плотных яичек и гинекомастии у мужчин.
- Синдром Каллмана — сочетание гипогонадизма с расстройствами обоняния и недостаточной секрецией гонадотропин-рилизинг гормона (ГнРГ).
Некоторые лекарственные препараты могут вызвать гинекомастию у мужчин — антиандрогены (кетоконазол, финастерид, спиронолактон), цитостатики (метотрексат), антигипертензивные средства (дигоксин, амиодарон), гормональные препараты (производные фенотиазина), противоинфекционные средства (изониазид, метронидазол), наркотики (амфетамины, метадон) и др.
Рис. 1. Различия между нормальной структурой мужской груди (слева) и гинекомастией (справа). При гинекомастии, кроме жировой (fat) и мышечной ткани (muscle), заметна гиперплазированная железистая ткань (glandulartissue) (Mayo Foundation)
https://www.mayoclinic.org/-/media/kcms/gbs/patient-consumer/images/2016/10/18/18/47/mcdc7_gynecomastia-8col.jpg
Рис. 2. Пубертатная гинекомастия (www.medscape.com)
https://img.medscapestatic.com/pi/meds/ckb/70/30670.jpg
Клинические проявления
Если говорить в общем, то гинекомастия у мужчин проявляется увеличенной грудью. При этом следует различать истинную гинекомастию и псевдогинекомастию.
Псевдогинекомастия встречается у мужчин, страдающих избыточным весом. В этом случае жировые отложения обнаруживаются только в субареолярной области (вокруг соска), с обеих сторон. Со временем такая грудь не меняет формуили размер, если в жировой ткани не происходит значительного увеличения активности ароматазы — тогда может возникать истинная гинекомастия.
Дифференциальная диагностика этих состояний проводится так. Пациента укладывают на спину, подложив его руки за голову.
Затем врач помещает большой и указательный пальцы руки с внешней стороны соска друг напротив друга, как будто хочет его ущипнуть. Далее он начинает медленно сводить пальцы друг с другом — делать «щипок».
При истинной гинекомастии в области ареолы будет прощупываться железистая подвижная масса, характерная для женской груди. При псевдогинекомастии подвижная масса не ощущается.
При подозрении на гинекомастию у мужчины следует оценить его внешний вид (евнухоподобный габитус), осмотреть яички (уменьшение в размерах, выраженная асимметрия и др.), найти стигмы хронических заболеваний печени, щитовидной железы или почек.
Принципы лечения
При наличии у мужчины физиологической гинекомастии лечение обычно не требуется, однако грудь диаметром более 4 см может регрессировать не полностью. Пациентам с псевдогинекомастией рекомендуется снизить массу тела путем увеличения двигательной активности и корректировки диеты.
При истинной гинекомастии основные усилия следует направить на поиск причины заболевания. После ее выявления и устранения грудь, как правило, приходит в норму. Однако, как было отмечено в начале статьи, до 25% случаев гинекомастии у мужчин не имеют явных причин.
Лекарственная терапия
Назначение антиэстрогенов может быть полезным при гинекомастии у мужчин. Так, прием кломифена способствовал частичному уменьшению размера груди у 50% пациентов, а у 20% было отмечено полное излечение.
Побочные эффекты хотя и редки, но включают в себя проблемы со зрением, сыпь и тошноту. Тамоксифен эффективен при недавно возникшей и болезненной гинекомастии. До 80% пациентов сообщили о частичном или полном разрешении состояния.
Побочные эффекты: тошнота и дискомфорт в эпигастрии.
При гинекомастии можно использовать ингибиторы ароматазы. Они блокируют синтез эстрогенов и нормализуют соотношение «эстрогены-андрогены». Достаточно мощным высокоселективным ингибитором ароматазы является анастрозол.
Хирургические методы
Редукционная маммопластика обычно применяется у пациентов с макромастией (объемным увеличением груди), при длительном течении заболевания и в случаях, когда медикаментозная терапия оказалась неэффективной.
Оперативное вмешательство также может применяться по эстетическим причинам.
Осложнения редукционной маммопластики включают в себя отслаивание тканей из-за локального нарушения кровоснабжения, неровность контура груди, появление гематом и перманентное онемение в области ареолы.
Аппаратные методы
VASER-ассоциированная липосакция — это хирургический метод лечения как истинной, так и ложной гинекомастии.
Эта методика использует локальное ультразвуковое воздействие для перевода жировой ткани в эмульсию и последующего ее удаления.
VASER — одна из немногих хирургических методик, которую можно относительно безопасно использовать в подкожном слое. Она позволяет не только уменьшать объем при гинекомастии, но также создавать желаемый рельеф в области грудных мышц.
Другие Показания
Источник: https://www.premium-a.ru/disease/zhirovye-otlozheniya/ginekomastiya-u-muzhchin/
Доброкачественная опухоль яичка у мужчин
МЫ РАБОТАЕМ!!! В ПЕРИОД КАРАНТИНА РЕЖИМ РАБОТЫ: ЕЖЕДНЕВНО С 09:00 ДО 18:00 БЕЗ ВЫХОДНЫХ
Возможность записаться к врачу как мужского так и женского пола на выбор
Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Кропоткинская
БЕЗ ВЫХОДНЫХ с 09:00 до 20:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей на 1 инфекцию
Врачи высшей категории, кмн с опытом работы от 15 лет — консультация 900 рублей
Анонимность анализов и лечения
Записаться на прием
* поиск по всем статьям на сайте
Опухоль яичка у мужчин редко бывает доброкачественной.
Известен только один вид доброкачественного новообразования.
Такая опухоль яичка у мужчин называется зрелой тератомой.
Что такое опухоль яичка?
Опухоли яичек разных этиологий и видов составляют 2% от всех онкологических заболеваний мужчин.
Строение мужского яичка очень сложное, тестикулы имеют несколько оболочек, образованных разными тканями.
Опухолевый процесс может развиться в любом виде тканей, поэтому опухоли яичек разнообразны.
От опухолей яичек страдают мужчины в возрасте от 20 до 40 лет.
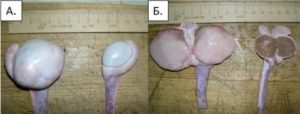
Как правило, опухоль развивается только на одном яичке, случаи двустороннего поражения редки.Зрелая тератома, единственный доброкачественный вид опухоли яичника, начинает развиваться в эмбриональном периоде.
Поэтому симптомы болезни могут развиться в любом возрасте, включая младенческий.
Тератома очень редко переходит в злокачественную.
Тем не менее, в 1% случаев это все-таки происходит.
Доброкачественная опухоль яичка бывает двух видов:
Давайте рассмотрим подробнее эти два вида опухолей.
Плотная или солидная тератома характеризуется гладкой поверхностью и неоднородной структурой.
Внутри солидной тератомы могут быть маленькие кисты, содержащие жидкость и тяжи.
Кистозная форма тератомы отличается большим размером, поверхность у нее также гладкая.
Внутри такая киста заполнена мутным жидким содержимым с включениями других тканей
Микроскопия обеих форм доброкачественной опухоли яичка в обоих случаях выглядит одинаково.
Причины опухоли яичка
Опухоль яичка может развиться по разным причинам.
Основные факторы, влияющие на процесс деления клеток в яичке, следующие:
- Крипторхизм — нарушение опущения яичек в мошонку;
- Наследственная предрасположенность к опухолям яичек;
- Недоразвитее одного или обоих яичек;
- Врожденные рубцовые изменения тканей яичек;
- Предшествующие оперативные вмешательства в яички.
Доброкачественная опухоль яичка у мужчин может развиться и после травмы.
Причины развития тератомы яичка
Формирование этой опухоли происходит из-за патологического развития тканей эмбриона.
Причины патологического формирования тканей окончательно неизвестны.
Основная версия: причина заболевания – в хромосомных нарушениях.
Опухоль яичка: симптомы
Симптоматика злокачественных и доброкачественных новообразований яичка особых отличий не имеет.
Основные признаки следующие:
- Увеличение яичка в размерах;
- Уплотнение структуры яичка, заметное при пальпации;
- Тяжесть в мошонке, не проходящая со временем;
- Бугристость яичка;
- Гинекомастия (в поздних стадиях).
Выраженная клиническая симптоматика проявляется после разрастания опухоли до крупных размеров.
Болевые ощущения при опухолях яичка редки, чаще тестикулы теряют чувствительность.
При злокачественных опухолях возможно уплотнение и увеличение регионарных лимфоузлов.
Как определить, доброкачественная ли опухоль яичка?
Принципы отличия доброкачественных опухолей от злокачественных образований едины.
Важным моментом является характер и скорость роста опухоли.
Доброкачественная опухоль растет экспансивно и, как правило, медленно.
Опухолевые ткани в этом случае раздвигают и сдавливают прилежащие органы.
Злокачественное новообразование прорастает в другие ткани.
Рост такой опухоли быстрый.
При пальпации доброкачественная опухоль обычно подвижна.
Злокачественная опухоль подпаяна к окружающим ее тканям.
Клетки доброкачественной опухоли практически не отличаются от клеток здоровых тканей.
Злокачественные клетки не похожи на предшественников ни строением, ни функцией.
Помимо этого доброкачественные опухоли не метастазируют и чаще всего не дают рецидивов после лечения.Развитие доброкачественной опухоли яичка на общее состояние больного в целом не влияет.
Опухоль яичка: диагностика
Точная постановка диагноза и уточнение типа опухоли возможны только после проведения анализов и исследований.
Важно! Самостоятельно и точно определить, доброкачественная ли опухоль яичка, невозможно.
Медицинская диагностика опухоли яичка включает несколько этапов:
- I.Опрос пациента и сбор анамнеза;
- II.Визуальный осмотр мошонки;
- III.Пальпация яичек;
- IV.Проведение анализа крови на онкомаркеры;
- V.УЗИ яичек;
- VI.Пункционная биопсия.
Иногда пальпация яичек может затрудняться выпотом между оболочками яичка.
Врач в этом случае проводит пункцию и удаляет лишнюю жидкость.
Анализ крови на онкомаркеры – очень важный этап дифференциации опухоли яичка.
Онкомаркеры – разнообразные белки ферменты и гормоны, количество которых увеличивается при онкологии.
При опухоли яичка исследуют:
- Количество альфа-фотопротеина,
- Уровень ЛДГ – лактатдегидрогеназы;
- хориогонадотропина.
УЗИ позволяет определить точные размер и локализацию опухоли, ее спаянность с тканями.
При пункции патологические клетки подвергаются гистологическому исследованию.
Это позволяет подробно изучить их структуру и сделать точный вывод о характере опухоли.
При подозрении на метастазы возможно назначение УЗИ брюшной полости или МРТ.
Как лечить опухоль яичка?
Лечение опухоли яичка напрямую зависит от того, какая форма и стадия у заболевания.
Чтобы лечение было эффективным, необходимо соблюдать все назначения и рекомендации врача.
Лечение злокачественных опухолей яичек включает в себя:
- Хирургическое вмешательство;
- Лучевую терапию;
- Химиотерапию.
Важно! Лечением злокачественных опухолей занимается онколог.
Хирургическое вмешательство направлено на удаление опухоли и метастазов.
Облучение необходимо для прекращения роста опухолевых клеток и уменьшения количества метастазов.
Часто химиотерапия и лучевая терапия проводятся не только после операции, но и до нее.
Это позволяет уменьшить размер опухоли и увеличить шанс полноценного ее удаления.
Доброкачественные опухоли, как правило, не требуют терапевтического лечения, только хирургическое.
Неизбежна ли операция при опухоли яичка?
Помните! При любых формах опухолей яичка основным способом лечения является операция.
Врачи стараются удалить только опухоль и метастазы, но иногда процесс слишком запущен.
Оперативное вмешательство в таких случаях может потребовать удаления опухоли вместе с яичком.
Тератома яичка также лечится оперативным вмешательством, без удаления возможно озлокачествление опухоли.
Помимо этого разрастание тератомы снижает качество жизни за счет сильного увеличения яичек.Куда обратиться при опухоли яичка?
Обратиться при подозрении на опухоль яичка можно в государственную либо частную клинику.
Обследование и лечение по полису ОМС проводятся бесплатно.
Важно! В государственных поликлиниках запись к урологу не требует направления от терапевта.
Вначале следует обратиться к урологу, который осмотрит пациента и объяснит дальнейшую тактику действий.
Скорее всего, понадобятся консультация онколога и дополнительные анализы и исследования.
Если вы хотите получить полную помощь быстро, без дополнительных очередей или направлений, лучше обращаться в платную клинику.
При подозрении на опухоль яичка обращайтесь к автору этой статьи – урологу, андрологу в Москве с 15 летним опытом работы.
данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Прием андролога | 900.00 руб. |
- Отличная клиника, в случае проблем со здоровьем всегда обращаюсь к этим докторам, уже давно с ними знаком и никогда никаких проблем в обслуживании не возникало. Все четко и понятно, приехал и проконсультировался, получил лечение.Мазуров Дмитрий, киноактер
- Рекомендую всем своим знакомым, поскольку только здесь получил первоклассное лечение. Хорошая клиника, меня все устраивает, особенно демократичные цены и удобно, что можно проконсультироваться сразу по многим вопросам.Артем
- Весь наш коллектив регулярно лечится в этой клинике. Здесь работают классные специалисты, главное все комфортно, все обследования можно сделать сразу на месте и главное результаты лечения хорошие.Коллектив группы НА-НА
- Анонимная пациентка благодарна доктору Ленкину за квалифицированную помощь по диагностике и лечению вен заболеваний. Ранее обращалась в другие клиники, но результат был неудовлетворительным, и только в этой клинике смогли оказать квалифицированную помощь.
- Благодарю своему спасителю, прекрасному врачу, и просто хорошему человеку доктору Ленкину, за очень уважительное и внимательное отношение к своим пациентам, терпение и объяснение всего процесса лечения. Конечно болеть всегда неприятно и плохо, но в руках этого замечательного специалиста чувствуешь себя уверенно и не переживаешь по поводу результатов лечения. Пчелкина Мария Сергеевна
Запишитесь на прием сейчас
Источник: https://kvd-moskva.ru/dobrokachestvennaya-opuhol-yaichka-u-muzhchin/
Рак яичек: диагностика рака мошонки у мужчин, симптомы рака яичка, опухоль желточного мешка, прогноз
Что обычно называют «рак яичка», на самом деле не рак, а другая злокачественная опухоль яичка. Рак развивается исключительно в эпителиальной ткани, формирующей слизистые оболочки, нет слизистой — нет рака, но есть злокачественная опухоль.
Рак в яичке тоже бывает, но это особый эмбриональный рак, развивающийся у взрослого мужчины из эпителия гонад, его относят к герминогенным злокачественным опухолям яичка. Предполагается, что герминогенные опухоли закладываются ещё в период эмбрионального развития в утробе матери, когда в первую половину беременности половая клетка плода приобретает злокачественный потенциал.
Злокачественные опухоли яичка не очень часты, на их долю приходится не более 2% от всех злокачественных новообразований, но последние 2–3 десятилетия они демонстрируют удвоение заболеваемости.
Россияне болеют злокачественными опухолями яичка раза в 4 реже европейцев, правда, по скорости ежегодного прироста заболеваемости опухоли прочно вышли в топ, занимая второе место.
Благо, что на сегодняшний день от рака яичка, который совсем не рак, а другая злокачественная опухоль, излечивается до 90% больных.
Распространение их необъяснимо. Никто не скажет, почему испанцы и португальцы болеют в 5 раз реже датчан, и даже ближайшие к Дании северные соседи финны страдают раком яичка в 4 раза реже.
К злокачественным опухолям яичка более склонны белокожие мужчины, для чернокожих они совсем не характерны.
Главную озабоченность вызывает то, что болеют злокачественными опухолями яичка молодые мужчины от 15 до 44 лет.
При неуклонном росте заболеваемости, с 1970-х годов смертность от злокачественных опухолей яичка снизилась почти четырёхкратно.В ХХ веке смертность от опухолей яичка росла ровно до времени выхода на фармацевтический рынок препаратов платины, совершивших химиотерапевтическую революцию.
Препаратам платины очень помогли новые диагностические методики, а особенно, определение опухолевых маркёров. Всё это в совокупности обеспечивает крайне низкую смертность: один на 300 тысяч мужского населения.
Причины развития и факторы риска опухоли яичка
Научившись лечить злокачественные опухоли яичка, ещё не вполне определились с факторами риска, приводящими к злокачественному росту. Во всяком случае, их несколько, но главного и ведущего не определено, правда, герминогенные опухоли уже серьёзно считают пороком эмбрионального развития.
В первую очередь предполагают неблагоприятное действие материнских эстрогенов на гонады плода мужского пола в первую половину беременности, когда идёт активное формирование половых желёз.
Эстрогены, вроде бы, впрямую тормозят процесс опущения яичек в мошонку, неблагоприятно меняют половые клетки, подготавливая их к развитию предшественника всех злокачественных опухолей carcinoma in situ.
Заметили, что выраженный токсикоз беременности или приём препаратов эстрогенов способствует увеличению рака яичка у сына.
Виновна в злокачественном росте и атрофия яичка, возникающая при крипторхизме, травме, инфекционном паротите — свинке.
Атрофированное яичко производит мало тестостерона, поэтому главный регулятор эндокринной деятельности — гипоталамус увеличивает выработку гормонов-стимуляторов гонад, в ответ на которые начинается размножение половых клеток.
Клетки сбиваются с правильного пути развития — мутируют, и появляется всё та же carcinoma in situ.
Не опустившееся в мошонку яичко — крипторхизм — пятикратно увеличивает вероятность рака, а двусторонний крипторхизм — в 10 раз.Так окончательно и не определились, помогает ли операционное низведение яичка избавиться от будущего рака или нет. С другой стороны, операционная травма тоже влияет, способствуя атрофии ткани яичка.
Но точно известно, что в низведённом яичке развиваются совсем другие опухоли, нежели возникают в оставленном в брюшной полости яичке, прогноз их хуже.
Операционная травма при лечении паховой грыжи тоже увеличивает заболеваемость раком яичка, и просто повреждение органов мошонки не стоит в стороне.
В 2–4 раза увеличивается вероятность рака у сына, если папа болел злокачественной опухолью яичка. Отмечены случаи семейного рака яичка, особенно высока вероятность опухоли у родных братьев — в 8–10 раз чаще.
У больных медицинские генетики находят дефекты 4, 5, 6 и 12 хромосом, в некоторых хромосомах генетический материал в избытке, в других — в недостатке. При многих других раках находят мутацию белка р53, в норме при повреждении клетки запускающего программу её гибели.
Мутантный белок р53 позволяет повреждённой клетке выжить и размножаться, производить подобных себе.
При злокачественных опухолях яичка белок р53 не только остаётся совершенно нормальным, но и вырабатывается в больших количествах, что, как считают, помогает высокой эффективности химиотерапии и облучения.
Родителей мальчиков всегда предупреждали, что осложнение эпидемического паротита (свинки) — вирусный орхит — может привести к раку яичка, но статистика этого не подтверждает и не отвергает.А вот ВИЧ-инфицирование увеличивает риск тестикулярного рака. Одно время с риском развития злокачественной опухоли яичка связывали высокий рост пациента, но пока не подтвердили и не отвергли.
Запись на консультацию онколога
Классификация. Виды опухолей яичка
Опухоли яичка по клеточному строению весьма разнообразны, но 90–95% их относится к компании герминогенных опухолей:
- внутриканальцевая неоплазия;
- опухоль желточного мешка;
- семинома;
- тератома;
- трофобластическая опухоль (хориокарцинома);
- эмбриональный рак;
- смешанные опухоли
Остальные 5–10% составляют доброкачественные и злокачественные опухоли из клеток Лейдига или Сертоли, взрослые и ювенильные гранулёзоклеточные опухоли, тека-фибромы и смешанные.
Дающую начало раковой инвазии — проникновении клеток через ограничительную базальную мембрану — внутриканальцевую неоплазию (TIN) или carcinoma in situ часто находят в окружении опухоли яичка, и у 2–5% больных обнаруживают её даже в здоровом яичке, поэтому лечение её очень серьёзное. Поскольку четыре из 10 герминогенных опухолей — семиномы, а остальные — все прочие гистологические типы с одинаковым ответом на лечение, то клинически все герминогенные опухоли яичка (ГОЯ) делят на две группы: семиномы и несеминомы, которые лечатся по-разному.
Симптомы опухолей яичек
Пик несеминомных опухолей регистрируется после 20 лет, семиномы, как правило, проявляются после 30-летия. Одновременное поражение обеих яичек отмечается очень редко — один из сотни больных.
Первый и самый частый симптом — увеличение размеров яичка.
Второй симптом — боли в месте развития метастазов из-за сдавления органа, а метастазы появляются чрезвычайно рано, разносит злокачественные клетки преимущественно лимфатическая жидкость.
Метастазами поражаются забрюшинные лимфатические узлы в 90% случаев, что даёт не связанные с движением боли в пояснице, тогда как при радикулите боли возникают при движениях позвоночника.
Возможно сдавление мочеточника увеличенными лимфоузлами забрюшинного пространства, что приводит к застою мочи в почечной лоханке и блокировке работы почки.
Лимфатические узлы могут нарушить отток крови по нижней полой вене, вызывая односторонний отёк ноги, не проходящий при приёме мочегонных.
Метастазы в лимфатические узлы средостения способны инициировать одышку и кашель, но чаще эти симптомы дают метастазы в лёгкие, тоже очень частые.
В паховой области и даже над ключицей могут определяться плотные «пакеты» поражённых опухолью каменистых лимфатических узлов, потому что после забрюшинных лимфоузлов лимфа течёт в средостенные и левую надключичную область, откуда через грудной проток разносится кровью. Как правило, поражаются лимфоузлы на стороне больного яичка, но опухоль правого яичка может давать метастазы в правые и левые лимфатические узлы — перекрёстно, что связано с особенностями анатомии лимфатической системы.Гранулёзоклеточные опухоли яичка могут вырабатывать женские гормоны, что отражается на внешности: утрачивается мужественность, прогрессирует гинекомастия — увеличение молочных желёз, как у женщин жировая клетчатка распределяется на бедрах, снижено либидо и возможна импотенция. Повышенную продукцию андрогенов гранулёзоклеточной опухолью у мужчины сразу не заметишь, разве что половое поведение меняется на крайне активное.
Диагностика рака яичка
Обычно, если во время осмотра врач обнаруживает в мошонке у пациента опухоль, первым делом он назначает УЗИ. Это быстрое и доступное исследование помогает визуализировать новообразование, определить его расположение, размеры, изучить внутреннюю структуру.
Проводят анализ на онкомаркеры: альфа-фетопротеин и хорионический гонадотропин человека. Их присутствие в крови свидетельствует в пользу рака яичка.
Если результаты ультразвукового исследования и анализов указывают на онкологическое заболевание, яичко удаляют и отправляют в лабораторию для цитологического и гистологического исследования. Удалять для биопсии только часть яичка нецелесообразно, так как это повышает риск распространения раковых клеток.
Если есть подозрение на отдаленные метастазы, назначают компьютерную томографию, магнитно-резонансную томографию (она особенно хорошо помогает обнаруживать очаги в головном и спинном мозге), позитронно-эмиссионную томографию, рентгенографию костей.
Вовремя обнаружить патологические изменения и обратиться к врачу помогут регулярные самостоятельные осмотры мошонки. Процедура довольно проста, ее можно проводить во время приема душа:
- Встаньте перед зеркалом и осмотрите мошонку. Проверьте, нет ли на ней припухлостей, покраснений.
- Ощупайте яичко большим пальцем, придерживая четырьмя остальными. В норме оно не должно быть увеличено, в нем не должно быть уплотнений и узелков, ощупывание не должно быть болезненным. Затем аналогичным образом ощупайте второе яичко.
Если вы обнаружили какие-либо патологические изменения, нужно обратиться к врачу. Но не стоит паниковать раньше времени: возможно, это не рак.
Лечение рака яичка
Основной метод лечения — хирургический. Яичко удаляют через разрез в паховой области. На его место можно вставить имплант: функции мужской половой железы он, ясное дело, выполнять не сможет, но косметический эффект обеспечит.
Если высока вероятность того, что раковые клетки распространились в близлежащие лимфатические узлы, последние тоже удаляют. Для предотвращения рецидива врач может назначить курс лучевой терапии или химиотерапии.
Лечение имеет некоторые побочные эффекты. Если хирург повредит нервы во время удаления лимфатических узлов, возникнут проблемы с эякуляцией. Химиотерапия и лучевая терапия вызывают бесплодие.
Подробнее о лечении рака яичка
Прогноз при раке яичка
В первую очередь прогноз зависит от того, насколько сильно рак успел распространиться в организме. Все злокачественные опухоли яичка условно делят на три вида:
- Локализованные — в пределах яичка.
- Регионарные — успевшие прорасти в соседние органы и распространиться в близлежащие лимфоузлы.
- Распространенные — при наличии отдаленных метастазов.
Главным прогностическим показателем является пятилетняя выживаемость — процент пациентов, оставшихся в живых в течение пяти лет с момента диагностики заболевания. При разных стадиях рака яичка пятилетняя выживаемость составляет:
- При локализованных — 99%.
- При регионарных — 96%.
- При распространенных — 73%.
Помимо стадии, имеют значение и другие факторы, в частности, тип опухоли и уровни онкомаркеров в крови после удаления яичка.
Профилактика рака яичка
Эффективных способов профилактики заболевания не существует. При неопущении яичка — крипторхизме — требуется его низведение в мошонку хирургическим путем. Операция необходима по многим причинам, но неизвестно, помогает ли она снизить риск опухоли.
Особенности диагностики и лечение злокачественных опухолей яичек
Цены на лечение в Европейской клинике
- Консультация химиотерапевта — 6 900 руб.
- Консультация онколога — 4 500 руб.
- Консультация врача-уролога, д.м.н./профессора — 9 100 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15 000 руб.
- Проведение интратекальной химиотерапии — 21 000 руб.
Запись на консультацию онколога
Источник: https://www.euroonco.ru/oncology/endokrinnyj-rak/rak-yaichka
Герминогенные опухоли у мужчин. Клинические рекомендации
- Герминогенные опухоли
- Семинома
- Несеминомные опухоли
- Эмбриональный рак
- Опухоль желточного мешка
- Тератома
IGCCCG — International Germ Cell Cancer Collaborative Group
АФП — альфа-фетопротеин
ВГННТ — внутрипротоковая герминогенная неоплазия неклассифицированного типа
ГКСФ – гранулоцитарный колониестимулирующий фактор
КТ – компьютерная томография
ЛДГ — лактатдегидрогеназа
МРТ — магниторезонансная томография
НС-ЗЛАЭ — нервосберегающая забрюшинная лимфаденэктомия
ОФЭ — орхофуникулэктомия
ПЭТ-КТ позитронно-эмиссионная томография, совмещенная с КТ
УЗИ ультразвуковое исследование
ХГЧ — ?-субъединица хорионического гонадотропина человека
ЭКГ – электрокардиография
Термины и определения
Новые термины и определения не используются в рекомендациях.
1.1 Определение
Герминогенные опухоли – группа злокачественных опухолей, исходящих из герминативного эпителия.
1.2 Этиология
Причина возникновения герминогенных опухолей до сих пор четко не установлена. Сообщается о повышении риска возникновения опухолей при экзогенной гиперэстрогении (внутриутробной на фоне гестозов, поступление с пищей фитоэстрогенов) (1).
Факторами, ассоциированными с возникновением герминогенных опухолей, являются крипторхизм (риск повышается в 5-10 раз), бесплодие (риск повышается в 10-20 раз), синдром тестикулярной дисгенезии, наличие герминогенной опухоли у родственника первой степени родства (риск повышается в 5-10 раз) (2) (3) (4).
1.3 Эпидемиология
Герминогенные опухоли являются редким заболеванием, составляя около 0,5% от всех опухолей у мужчин. Однако в возрастной группе 20-25 лет наряду с лимфомами являются наиболее частыми злокачественными новообразованиями.
В ?90% они локализуются в яичке (составляя до 95% всех злокачественных опухолей яичка), реже в забрюшинном пространстве, переднем средостении или головном мозге. Данных по эпидемиологии герминогенных опухолей внегонадной локализации в РФ нет.
В 2012 году в России зарегистрировано 1330 новых случаев опухолей яичка и одновременно умерло по этой причине 400 больных, что в несколько раз хуже, чем в странах Западной Европы (5).
1.4 Кодирование по МКБ 10
Злокачественное новообразование сердца, средостения и плевры (C38):
C38.1 Переднего средостения;
C38.2 Заднего средостения;
C38.3 Средостения неуточненной части;
C38.8 Поражение сердца, средостения и плевры, выходящее за пределы одной и более вышеуказанных локализаций.
Злокачественное новообразование забрюшинного пространства и брюшины (C48):
C48.0 Забрюшинного пространства;
C48.8 Поражение забрюшинного пространства и брюшины, выходящее за пределы одной и более вышеуказанных локализаций.
Злокачественное новообразование яичка (C62):
C62.0 Неопустившегося яичка;
C62.1 Опущенного яичка;
C62.9 Яичка неуточненное.
1.5 Классификация
1.5.1 Международная гистологическая классификация (2010)
- внутрипротоковая герминогенная неоплазия неспецифического типа;
- семинома (варианты — семинома с клетками синцитиотрофобласта, сперматоцитарная семинома и сперматоцитарная семинома с саркомой);
- эмбриональный рак;
- опухоль желточного мешка;
- трофобластические опухоли (варианты — хориокарцинома, монофазная хориокарцинома, трофобластическая опухоль места крепления плаценты);
- тератома (варианты – дермоидная киста, монодермальная тератома, тератома с соматической малигнизацией);
- смешанные опухоли (с более, чем одним гистологическим вариантом).
1.6 Стадирование
Стадирование опухолей яичка осуществляется в соответствие с классификацией TNM, а внегонадных опухолей забрюшинного пространства и средостения, а также пациентов с IS, II и III стадиями опухолей яичка — по классификации International Germ Cell Cancer Collaborative Group (IGCCCG).
1.6.1 Стадирование опухолей яичка по системе TNM7 (2009)
Т – Первичная опухоль
За исключением pTis и pT4, когда для целей классификации выполнение орхофуникулэктомии (ОФЭ) не является абсолютно необходимым, степень распространения первичной опухоли классифицируется после ОФЭ.
Критерий pT:
pTX – Недостаточно данных для оценки первичной опухоли (без ОФЭ применяется категория pTх);
pT0 – Первичная опухоль не определяется (например, гистологически — рубец в яичке);pTis – Внутрипротоковая герминогенная неоплазия неклассифицированного типа (ВГННТ, бывшая carcinoma in situ);
pT1 – Опухоль ограничена яичком и придатком без сосудистой / лимфатической инвазии, опухоль может врастать в белочную оболочку яичка, но не во влагалищную оболочку;
pT2 – Опухоль ограничена яичком и придатком, имеется сосудистая / лимфатическая инвазия, или опухоль прорастает через белочную оболочку яичка и врастает во влагалищную оболочку;
pT3 – Опухоль распространяется на семенной канатик с или без сосудистой/лимфатической инвазии;
pT4 – Опухоль распространяется на мошонку с или без сосудистой /лимфатической инвазии.
N – Регионарные лимфатические узлы
К регионарным относятся забрюшинные и подвздошные лимфоузлы. Паховые лимфоузлы являются для опухолей яичка отдаленными и поражаются редко.
Однако, если у пациента нормальные пути лимфооттока были нарушены вследствие ранее выполненных оперативных вмешательств в паховой области (низведение яичка, грыжесечение и др.
), то метастазы в паховые лимфоузлы в данном случае стадируются как регионарные.
Клиническая оценка:
NX – Недостаточно данных для оценки состояния регионарных лимфатических узлов;N0 – Нет признаков поражения метастазами регионарных лимфатических узлов;
N1 – Имеются метастазы в одном или нескольких лимфатических узлах до 2см в наибольшем измерении;
N2 – Имеются метастазы в одном или нескольких лимфатических узлах до 5см в наибольшем измерении;
N3 – Имеются метастазы в лимфатических узлах более 5см в наибольшем измерении.
Патоморфологическая оценка:
pNX – Недостаточно данных для оценки регионарных лимфатических узлов;
pN0 – Метастазы в регионарных лимфатических узлах отсутствуют;
pN1 – Имеются метастазы до 2см в наибольшем измерении с поражением до 5 узлов;
pN2 – Имеются метастазы до 5см в наибольшем измерении с поражением до 5 узлов или распространение опухоли за пределы узла;
pN3 – Метастазы в лимфатических узлах более 5см в наибольшем измерении.М – Отдаленные метастазы:
МХ – Недостаточно данных для определения отдаленных метастазов;
М0 – Нет признаков отдаленных метастазов;
М1 – Имеются отдаленные метастазы:
М1а – Поражены метастазами нерегионарные лимфатические узлы или легкие;
М1b – Другие отдаленные метастазы.
S – Опухолевые маркеры сыворотки крови:
Sх – Невозможна оценка маркеров сыворотки;
S0 – Уровни маркеров соответствуют норме;
S1 – ЛДГ 10,000 (МЕ/мл).
Таблица 1. Группировка по стадиям в соответствие с классификацией TNM7 (2009).
Стадия | Критерий T | Критерий N | Критерий M | Критерий S |
Стадия 0 | pTis | N0 | M0 | S0 |
Стадия IА | pT1 | N0 | М0 | S0 |
Стадия IB | pT2-4 | N0 | М0 | S0 |
Стадия IS | pTлюбая | N0 | М0 | S1-3 |
Стадия IIА | pTлюбая | N1 | М0 | S0-1 |
Стадия IIB | pTлюбая | N2 | М0 | S0-1 |
Стадия IIC | pTлюбая | N3 | М0 | S0-1 |
Стадия IIIА | pTлюбая | Любое N | M1, M1a | S0-1 |
pTлюбая | Любое N | |||
Стадия IIIB | pTлюбая | pN1-3 | M0 | S2 |
pTлюбая | Любое N | M1a | S2 | |
Стадия IIIC | pTлюбая | pN1-3 | M0 | S3 |
pTлюбая | Любое N | M1a | S3 | |
pTлюбая | Любое N | M1b | Любое S |
1.6.2. Классификация International Germ Cell Cancer Collaborative Group
Таблица 2. Классификация IGCCCG (для опухолей IS, II и III стадиями TNM, первичных опухолей забрюшинного пространства и средостения) (6).
Клинико-морфологический вариант | Несеминома | Семинома |
Прогностическая группа | Благоприятный прогноз 56% пациентов, 5-летняя общая выживаемость – 92% | |
Клинико-лабораторная характеристика пациентов |
| Варианта неблагоприятного прогноза для семиномы не предусмотрено |
* ВГН – верхняя граница нормы.
2.1 Жалобы и анамнез
- Рекомендуется тщательный сбор жалоб и анамнеза у пациента с целью выявления факторов, которые могут повлиять на выбор тактики лечения (7).
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — IV)
2.2 Физикальное обследование
- Рекомендуется тщательный физикальный осмотр, включающий пальпацию яичек (7).
Уровень убедительности рекомендаций — С (уровень достоверности доказательств — IV)
2.3 Лабораторная диагностика
- Рекомендуется выполнять: развернутые клинический и биохимический анализы крови, онкомаркеры АФП, ХГЧ и ЛДГ, исследование свёртывающей системы крови, анализ мочи (7).
Уровень убедительности рекомендаций — A (уровень достоверности доказательств — Iа).
2.4 Инструментальная диагностика
- Рекомендовано выполнение УЗИ яичек (датчик 7,5МГц), позволяющий непосредственно визуализировать опухоль (7).
Уровень убедительности рекомендаций — В (уровень достоверности доказательств — IIb)
- Рекомендуется выполнить КТ органов грудной клетки, брюшной полости и малого таза с внутривенным контрастированием (7).
Уровень убедительности рекомендаций — B (уровень достоверности доказательств — III)
Источник: https://medi.ru/klinicheskie-rekomendatsii/germinogennye-opukholi-u-muzhchin_13967/
