Зачем проходить гинеколога перед операцией на носу
Прием гинеколога по результатам анализов
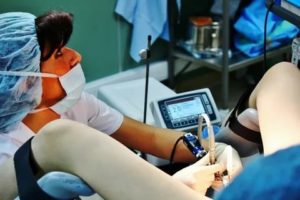
Чтобы выяснить состояние своего здоровья, женщинам приходится сдавать разнообразные анализы. После проведения диагностики у больной на руках оказывается множество бланков с результатами, разобраться в которых самостоятельно нереально.
Для этого требуются определенные знания и опыт, поэтому нужно обратиться к врачу-гинекологу Университетской клиники. Специалист выявит имеющиеся отклонения от нормы, объяснит их причину и назначит лечение.
Как проходит консультация гинеколога по результатам анализов
Врач оценивает полученные показатели и по их результатам назначает лечение. Для уточнения диагноза гинеколог может направить женщину на дополнительные диагностические процедуры или на консультацию к другим специалистам.
В этом случае врача можно будет посетить дважды – сразу после сдачи анализов и после дополнительной диагностики. Проводимые обследования и лечение зависят от обнаруженных отклонений от нормы.
Общий анализ крови показывает признаки воспаления, в том числе в женских половых органах, и анемию (малокровие), возникающую при маточных кровотечениях. Таким женщинам нужно пройти УЗИ малого таза, а иногда и гистероскопию (осмотр внутренней поверхности матки).
Общий анализ мочи. Появление в урине крови и гноя часто возникает при переходе воспалительных процессов с половой сферы на соседние органы. Такой пациентке нужна консультация уролога, который выяснит, не поразила ли инфекция мочеточники и почки.
Мазок на флору с микроскопией. Для этого анализа образцы, взятые из половых путей и мочеиспускательного канала, окрашивают и осматривают под микроскопом. Метод выявляет различные инфекции, в том числе ЗППП. При обнаружении патогенных микроорганизмов назначается антибактериальная терапия.
Анализ на скрытые инфекции методом ПЦР обнаруживает самых разных возбудителей ЗППП, в том числе тех, которые не выявляются в мазке. Обследование показывает разросшуюся условно-патогенную флору – грибок молочницы, гарднереллу. В таких случаях женщине назначают антибактериальные, антипротозойные и антигрибковые препараты.
Фемофлор – современный вариант ПЦР-анализа, выявляющий сразу несколько типов возбудителей. В зависимости от цели обследования и имеющихся жалоб, можно выбрать одно из исследований, выявляющих от 4 до 16 показателей флоры. При наличии отклонений от нормы и выявлении ЗППП пациентке назначается лечение с последующей повторной сдачей анализа.
Анализ на цитологию выявляет предраковые и раковые клетки. Это обследование назначают при дисплазии – заболевании шейки матки, на которой появляются светлые пятна измененной слизистой.
Болезнь вызывается папилломавирусом, который обнаруживается в ПЦР-анализе. Такой пациентке проводится удаление патологических очагов на шейке с помощью лазера или радионожа.
Параллельно назначаются препараты для уничтожения вируса.
Анализы на гормоны сдаются женщинами, страдающими гормональными сбоями. У пациенток наблюдаются проблемы с беременностью и нарушения менструального цикла. При гормональном сбое женщину направляют к эндокринологу, который назначит гормонозаместительную терапию.
Анализ на антимюллеров гормон проводится для выявления овариального резерва. Его сдают на стадии подготовки к беременности, чтобы выяснить репродуктивную способность женщины. При отклонениях от нормы пациентку направляют на консультацию к репродуктологу.Стоимость услуг гинеколога в Университетской клинике
| Услуга | Цена, руб. |
| Прием (осмотр, консультация) врача-гинеколога с высшей квалификационной категорией | 1400 |
| Ультразвуковое исследование матки и придатков | 1100 |
| Взятие гинекологического мазка | 350 |
| Введение или удаление внутриматочной спирали | 1500 |
| Все цены ⇒ | |
| Все цены ⇒ |
Что делать после консультации гинеколога по результатам анализов
- Как можно быстрее пройти назначенную дополнительную диагностику, чтобы получить полную картину состояния здоровья. Если обследование растянуть на длительное время, результаты первых обследований устареют и придётся сдавать анализы заново.
- Пройти все назначенные диагностические процедуры. Чем большее количество обследований проведено, тем выше точность поставленного диагноза и эффективность лечения. Пациентка, прошедшая только часть рекомендованных диагностических мероприятий, потратит впустую время и деньги, поскольку полную картину болезни получить не удастся.
В Университетской клинике можно сдать все необходимые анализы, пройти диагностические процедуры, а также получить консультацию гинеколога по результатам анализов. В медцентре также можно вылечить обнаруженные патологии.
Такой подход удобен для пациенток, которые получают все необходимые услуги в одном медучреждении, не тратя время на поездки по городу.
Источник: https://unclinic.ru/ginekologija/priem-ginekologa-po-rezultatam-analizov/
Как делают септопластику носа: подготовка и проведение операции
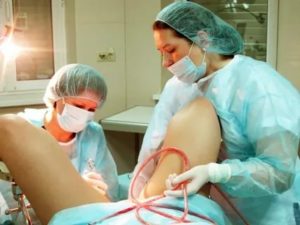
Септопластика – это операция по исправлению деформации перегородки носа. Она отличается от ринопластики тем, что проводится строго по медицинским показаниям, а не по эстетическим.
Есть несколько методик проведения данной операции – все зависит от сложности ситуаций. Данная статья познакомит вас с этапами операции, а также с мероприятиями, связанными с реабилитационным периодом.
Подготовка
Не смотря на то, что процедура считается не сложной, она требует обязательных обследований:
- Рентген грудной клетки.
- Флюорография.
- Электрокардиография (ЭКГ).
- Консультация терапевта. Проводится расшифровка результатов анализов, и назначаются дополнительные исследования при необходимости.
Какие анализы нужно сдавать и за сколько дней до операции?
Перед тем как исправить носовую перегородку по медицинским показаниям нужно сдать следующие анализы:
- анализ крови общий, из которого узнают количество тромбоцитов, эритроцитов, уровень гемоглобина, определяется лейкоцитарная формула;
- анализ мочи;
- исследование крови на свертываемость, уровень фибриногена и тромбоциты;
- определение наличия вирусов и антител в крови;
- анализ на сифилис;
- определение группы крови.
Все анализы необходимо сдать за 14 дней до операции. Если по каким то причинам госпитализацию пришлось перенести, то придется повторно проходить все исследования.
Что нельзя делать перед процедурой?
Необходимо очень ответственно подойти к рекомендациям специалистов во время подготовки к хирургическому вмешательству – что запрещено:
- В течение месяца не использовать косметические средства – это касается не только декоративной косметики, следует отказаться от применения кремов и тоников.
- Избегать нахождения на солнце, прямые лучи не должны попадать на кожу носа.
- Перед операцией исключить физические нагрузки и стараться избегать стрессовых ситуаций, в противном случае во время процедуры могут возникнуть осложнения и кровотечения.
За 30 дней до предполагаемого вмешательства врачи рекомендуют исключить некоторые продукты питания из рациона, не употреблять определенные лекарства, отказаться от вредных привычек:
- Не употреблять в пищу фрукты с большим содержанием цитратов, они разжижают кровь и влияют отрицательно на свертываемость (мандарины, апельсины и лимоны).
- Исключить все кондитерские изделия, в составе которых содержится какао – оно повышает кровоточивость сосудов и ломкость стенок.
- Рекомендуется диета с исключением копченостей, жирного мяса и пряностей.
- Минимизировать употребление углеводов, чтобы исключить риск развития инфекционных осложнений.
- Операция проводится на голодный желудок, так что вечером за 2 часа до сна следует очень легко поужинать.
- Никотин отрицательно влияет на регенерацию тканей, ухудшает состояние сосудистых стенок, поэтому стоит воздержаться от курения перед септопластикой.
- Исключить употребление даже слабоалкогольных напитков, так как это может привести к сильному спазму сосудов, ухудшению работы нервной системы.
- Если по состоянию здоровья необходим постоянный прием лекарственных препаратов, то необходимо получить консультацию лечащего врача. Например, аспирин разжижает кровь, а это может стать последствием послеоперационного кровотечения.
Под каким наркозом делается?
Существует несколько вариантов анестезии при проведении операции на исправление носовой перегородки:
- общий наркоз;
- местное обезболивание.
Общая анестезия – это полное отключение сознания человека. Есть три способа введения анестезирующего препарата:
- ингаляционный;
- внутривенный;
- комбинированный.
Какой же наркоз лучше? Второй и третий варианты при септопластике применяются редко, обычно специалисты останавливают свой выбор на ингаляционном методе. Анестезирующая газообразная смесь попадает в дыхательные пути пациента посредством интубации трахеи. Маску при проведении такого вида операций не используют, так как она будет мешать хирургу, проводить манипуляции на лице.
Это самый предпочтительный метод обезболивания при септопластике – жизненные функции человека полностью контролируются. Помимо этого интубация не позволяет крови попасть в дыхательные пути, что исключает последующие осложнения.
Под местным наркозом проведение подобной операции нежелательно. Операция продолжится длительное время, и пациенту очень сложно выдержать ее психологически. Человек остается в сознании и не только слышит звон хирургического инструмента, но и наблюдает все манипуляции, которые производит специалист.
Сколько длится вмешательство и от чего зависит продолжительность?
Длительность операции зависит от сложности ситуации, но, при отсутствии осложнений она не займет более 2 часов.
Ход операции: описание этапов
Полный алгоритм действий при проведении септопластики следующий:
- Посещение клиники, в которой врач обговаривает с пациентом все нюансы предстоящего вмешательства.
- Проведение диагностических мероприятий – не смотря на то, что искривленную перегородку видно невооруженным взглядом, доктор может назначить дополнительное ультразвуковое исследование, для уточнения состояния органа.
- Сдача необходимых анализов.
- В день операции пациенту делают общий наркоз.
- Ход и техника выполнения операции:
- Делается сечение на слизистой и надхрящницы – чаще оно производится из носовой полости.
- Выделяется хрящик, потом происходит отслаивание слизистой и надхрящницы. Удаляют выпуклую часть хряща.
- Как только хрящ удален, специалист убирает шипы и наросты на кости, щипцами или долотом.
- Затем все отделенные элементы плотно прижимаются к перегородке и фиксируются с обеих сторон при помощи тампонов. Накладываются рассасывающие швы и плотная повязка.
- Послеоперационный период. Человек не может дышать носом первые дни. При этом пациент находится под наблюдением медперсонала с стационаре, ему проводят медикаментозную терапию.
Как избежать осложнений?
Чтобы не возникло никаких осложнений в постоперационный период, пациенту строго запрещено:
- сильные физические нагрузки;
- принимать горячий душ или ванну;
- не пить газировку;
- исключить из рациона острую и горячую пищу;
- не наклоняться без надобности;
- спать только на спине.
Реабилитационный период длится три месяца. В первую неделю пациент находится дома и тщательно ухаживает за слизистой оболочкой, постоянно ее увлажняя.
На одиннадцатый день можно выйти на работу, но только если она не связана с физическими нагрузками, в противном случае придется посидеть дома 30 дней. К этому времени уже спадет отек и восстановится дыхание.
Также стоит обратить внимание, что осложнения могут появиться и при недостаточной квалификации хирурга, поэтому подходить к выбору клиники нужно с особой тщательностью.
Повторная операция на носу: когда и в каких случаях проводится?
Повторное хирургическое вмешательство может потребоваться в следующих случаях:
- спайки в полости носа;
- перфорация перегородки.
Если речь идет о спайках, то операцию по их иссечению проводят после окончания реабилитационного периода, когда полностью спадает отек со слизистой. Это примерно через 2-3 месяца.
Перфорация перегородки проявляется не сразу, так что между операциями может пройти достаточно длительное время. Но в любом случае решение принимает хирург, и все будет зависеть от сложности ситуации и влияние ее на здоровье пациента.
Медицина не стоит на месте и на сегодняшний день есть много различных методов проведения септопластики. Но в любом случае положительный исход зависит от мастерства хирурга и вашего настроя на успех.
Прежде чем отправляться в клинику и принимать решение исправить перегородку носа, почитайте отзывы, узнайте, насколько квалифицированные специалисты работают в заведении. И только если будите полностью уверены, ложитесь на операцию.
Хотите первыми узнавать о выходе новых статей или вам просто привычнее читать во ВКонтакте, то присоединяйтесь в нашу группу «Секреты красоты» и будьте в курсе всех новостей в индустрии красоты.
Подписаться!
Источник: https://beautyexpert.pro/hirurgiya/septoplastika/kak-delayut.html
Гинекологические операции — виды, показания, подготовка
Гинекологические операции
Несмотря на успехи в медикаментозной терапии заболеваний органов малого таза, хирургические методы лечения не потеряли, а в некоторых случаях по-прежнему лидируют в восстановлении нормальных функций женского организма.
Современная медицина не стоит на месте, все большее количество состояний возможно вылечить, причем хирурги все чаще проводят операции малоинвазивные, лапароскопические.
Сегодня мы расскажем о том, какие виды гинекологических операций выполняются в «ЕвроМед клинике».
Все гинекологические операции можно разделить на две категории:
- Операции, выполняющиеся через естественные половые пути.
- Операции, для проведения которых требуется разрез на передней брюшной стенке.
Операции через естественные половые пути
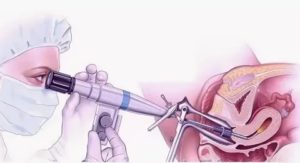
Гистероскопия и раздельное диагностическое выскабливание стенок полости матки и цервикального канала. Во время процедуры в полость матки через влагалище вводится оптический прибор (гистероскоп).
К гистероскопу прикреплена камера, изображения с которой в увеличенном виде выводится на монитор.
Так врач может не только визуально оценить состояние тканей, но и при необходимости – увеличить картинку и тщательно осмотреть подозрительные участки, взять пробы тканей.
Эта хирургическая манипуляция показана при диагностике и лечении многих гинекологических состояний, таких, как полипоз эндометрия, миома матки, эндометриоз матки, железисто-кистозная гиперплазия эндометрия, рак шейки матки и др. Во время процедуры берется соскоб эндометрия раздельно из полости и шейки матки направляют на гистологическое исследование, что позволяет определить причину патологии.
Использование данного метода позволяет удалить полипы эндометрия, выполнить рассечение спаек, провести медицинский аборт и др.
Еще одна актуальная тема, которая ранее считалась частой характеристикой «старости» — пролапс (опущение или выпадение) женских половых органов. Синдром опущения тазового дна и органов малого таза — частая проблема для женщин всех возрастных групп.
Частота его встречаемости составляет около 20% у женщин до 50 лет и более 50% в постменопаузе (после прекращения менструальной функции). Женщины, страдающие этой патологией, часто мучаются от проблемы недержания мочи, постоянного раздражения в области промежности, не знают, что делать, боятся, что будет хуже.
А ведь это вполне поправимая ситуация. Важно понимать, что чем ранее выполнена операция, тем легче послеоперационный период. Учитывая, что это заболевание все-таки присуще женщинам более старшей возрастной группы, здесь особенно важно предоперационное обследование и этапность в выполнении операций.Иногда это только пластика влагалища, иногда это фиксация матки и пластика тазового дна.
Комплексное оперативное лечение пациенток с тазовым пролапсом позволяет устранить все имеющиеся анатомические дефекты тазового дна и связанные с ними заболевания органов малого таза, что улучшает функциональные результаты лечения у этой категории больных, позволяет снизить частоту рецидивов заболевания и число повторных обращений больных по поводу данной патологии.
В более молодой группе актуально восстановление влагалища и промежности после травматичных родов, неоднократных родов, когда еще не сформировалось выпадение, но уже присутствует интимный дискомфорт. Еще одной популярной операцией является пластическая коррекция, в том числе и пластика половых губ.
Операции, требующие разреза
В этом случае возможны два варианта хирургического доступа:
- классический абдоминальный (выполняется разрез не менее 10 см);
- лапароскопический или эндоскопический (делаются три небольших прокола размером от 0,5 до 1 см, через которые вводится инструмент).
Разумеется, лапароскопическая операция – это значительно более щадящий метод, чем классический «полный доступ». Период восстановления после такой операции составляет всего несколько дней. Неудивительно, что на настоящий момент, лапароскопия считается передовым методом диагностики и лечения ряда заболеваний.
На передней брюшной стенке производится несколько крошечных надрезов. Через один разрез нагнетается воздух в брюшную полость, так увеличивается поле обзора специалиста. Далее через разрез вводится лапароскоп (тонкая трубка с видеокамерой на одном конце, изображение с которой в процессе манипуляций передается на экран).
Через другие разрезы вводятся приборы-манипуляторы, которыми работает хирург.
Лапароскопия позволяет врачу увидеть своими глазами состояние внутренних органов брюшной полости и малого таза и провести практически любые хирургические манипуляции с минимальной травматизацией тканей.
К числу преимуществ лапароскопии нужно отнести практически полное отсутствие послеоперационных рубцов и послеоперационных болей, что во многом обуславливается небольшими размерами разреза.
Во время данной операции наблюдается незначительная кровопотеря, чрезвычайно мала травмируемость тканей. При этом нет контакта с перчатками хирурга, марлевыми салфетками и пр., что неизбежного при ряде других операций. В результате возможность развития спаечного процесса, способного вызвать различные осложнения, минимизируется.
В отличие от традиционных операций, постельный режим после лапароскопии необходимо соблюдать не более суток, нормальное самочувствие и работоспособность восстанавливаются очень быстро.
Когда показана лапароскопия?
Одним из основных показаний к проведению лапароскопии в гинекологической практике является бесплодие.
Данная методика позволяет быстро и практически безболезненно определить наличие физиологических нарушений, препятствующих беременности, а также устранить их.
Например, при непроходимости маточных труб рекомендуется выявлять и одновременно ликвидировать проблему именно с помощью лапароскопии.
СПРАВКА: Непроходимость маточных труб является причиной бесплодия примерно у трети женщин! Также лапароскопия широко применяется при кистах яичника, эндометриозе. Успехи эндоскопической хирургии позволяют легко удалять различные доброкачественные опухоли и кисты яичников.
Особенно много в настоящее время эндометриоидных образований, препятствующих планированию беременности, вызывающих длительные непонятные болевые синдромы.
Эндоскопическим путем можно удалить очаги эндометриоза яичников, труб, матки, брюшины.
Еще одним показанием к лапароскопической операцией является удаление миомы матки.
Миома матки. Тема миомы матки является «жертвой» существующих стереотипов, которые своими корнями уходят, с одной стороны, в существовавшее ранее табу на вопросы репродуктивного здоровья в обществе, с другой – в опыт наших мам и бабушек. В прошлом веке поздние обращения к врачу, несовершенная диагностика, ограниченные технические возможности при проведении оперативного лечения послужили поводом для формирования страха перед этим диагнозом. Стойкое клише «миома – удаление органа» является тем мифом, который хочется развеять. Ранняя диагностика миомы матки, новый шовный материал, современная антибактериальная терапия, делают возможной проведение органосберегающей операции – консервативной миомэктомии, дающей возможности сохранить и матку, и способность женщины к деторождению. Конечно, речь идет об опухолях небольших размеров и раннем обращении. Не нужно бояться, когда встает вопрос о хирургическом лечении по поводу фибромиомы тела матки. В некоторых случаях это единственный путь по восстановлению репродуктивной функции.
Выбор методики – эндоскопическая (лапароскопическая) операция или полостным доступом – выполняется врачом после всестороннего обследования. Это зависит от размера и характера расположения узлов миомы, наличия сопутствующей патологии. В большинстве случаев предпочтительна именно лапароскопия.
В настоящее время выполнение разреза на коже и его ушивание рассчитано на то, что через 3–4 месяца его уже не будет заметно. Существующие технические возможности и средства медикаментозной коррекции позволяют достичь максимально хорошего результата, обеспечив при этом, сохранение высокого качества жизни.
После операции необходимо дальнейшее наблюдение, некоторые ограничения до 1–1,5 месяцев, в течение которых организм полностью восстанавливается. Планирование беременности после консервативной миомэктомии осуществляется по индивидуальному плану для каждой пациентки, но не ранее, чем через 6 месяцев.
Проводится лапароскопия и при тяжелых формах вторичной дисменореи (нарушений менструального цикла). В этом случае операция служит не столько для диагностики, сколько для непосредственного лечения заболевания. При синдроме хронических тазовых болей только лапароскопия может дать точный ответ.
Анестезия – местная или общая?
Как и в других разделах хирургии, анестезия в гинекологии бывает четырёх разновидностей: общая анестезия (или наркоз), седация, регионарная анестезия, местная анестезия.
Малые хирургические вмешательства в гинекологии выполняются под местным обезболиванием, седацией или с внутривенным наркозом. Большие операции в гинекологии проводят под наркозом (общей анестезией) или регионарными видами обезболивания (спинальной, эпидуральной анестезией или комбинированной спинально-эпидуральной анестезией).
Вакуум-аспирацию, взятие аспирата из полости матки, пункция заднего свода, гистероскопию или аборт проводят под внутривенной анестезией. Применяемый в гинекологии внутривенный наркоз, являющийся разновидностью общей анестезии, вызывает у пациента засыпание и отсутствие ощущений боли во время операции.
При местной анестезии выполняют инфильтрацию тканей вокруг шейки матки (парацервикальная анестезия) местным анестетиком, что в последствие блокирует болевые ощущения при манипуляциях на шейке матки. При выполнении местного наркоза в гинекологии из местных анестетиков чаще других применяют лидокаин, новокаин или ультракаин.
При непереносимости местных анальгетиков малые хирургические вмешательства проводят под некоторой седацией.Эта седация представляет собой внутримышечное введение транквилизатора, убирающего чувство тревоги, или же внутримышечное введение анальгетика, обеспечивающее лишь некоторое снижение болевых ощущений во время оперативного вмешательства.
Большие по объему гинекологические операции (лапароскопия, операция на матке и её придатках, лечение недержания мочи и др.
) чаще всего проводят под общей анестезией, и в последнее время распространены регионарные методы обезболивания. Выбор анестезии будет определяться конкретным видом операции и состоянием пациента.
Вид и тактика анестезии определяются на обязательной предварительной встрече пациента и врача анестезиолога.
В стационарном отделении «ЕвроМед клиники» есть все необходимое оборудование и инструментарий для всевозможных видов обезболивания хирургических вмешательств и ведения послеоперационного периода.
Палата интенсивной терапии оснащена лечебной и следящей медицинской аппаратурой ведущих мировых фирм-производителей.
В своей работе мы используем последние достижения доказательной медицины и применяем самое современное оборудование.
Источник: https://euromednsk.ru/patients/articles/detail/operativnaya-ginekologiya/
Как правильно подготовиться к ринопластике носа? Рекомендации, питание и анализы
Многие уверены в том, что тело и внешность постоянно нуждаются в совершенстве. Если природа не справилась, то можно попробовать исправить недостаток с помощью пластической хирургии.
Самая популярная операция в последнее время – ринопластика, которая позволяет избавиться от изъянов носа, откорректировав его так, как хочется. Это эффективный метод изменения внешнего облика. Лицо сразу преображается, выглядит по-другому, иногда исчезают проблемы с дыханием. Подготовка к ринопластике важный этап.
Начинать подготовку к ринопластике следует с особым вниманием. Первые приготовления проходят за месяц до назначенной операции, затем за 2 недели, за неделю и непосредственно перед самим хирургическим вмешательством.
Благополучный исход зависит от того, насколько серьезно человек отнесется к подготовке пластики носа и как поведет себя в восстановительный период.
Как правильно: ринопластика или пластика носа?
Оба понятия означают одно и то же. Существует несколько видов операции:
- Септопластика, во время которой изменяется форма носовой перегородки. Часто назначается при проблемах с дыханием по медицинским показаниям.
- Закрытая ринопластика. Процесс выполнения следующий – через один или несколько разрезов кожа отделяется от хрящей и кости. Затем идет работа по удалению или наоборот наращиванию необходимой части, после чего кожа сшивается. В этом случае колумелла не разрезается. Закрытая методика часто практикуется.
- Открытая ринопластика – нужна при большой работе хирурга. Разрезается носовая полость и колумелла.
- Вторичная – используемая при коррекции проблем после первой операции.
- Безоперационная ринопластика. Около 7% пациентов пользуются данным методом. Она применяется чтобы сгладить углы кончика носа, сгладить асимметрию, визуально убрать горбинку. Минус такой практики в том, что филлеры рассасываются через год, а также могут мигрировать в другое место.
По времени операция занимает от 30 до 60 минут. Иногда открытая ринопластика может длиться до 1,5 часов.
Существует возможность изменить кончик и крылья носа с помощью нитей Aptos, но используется в практике очень редко, из-за возможного их разрыва и образования рубцов.
Показания к ринопластике
- Горбинка на носу.
- Нос крючковатой формы, толстый или слишком острый.
- Слишком длинный.
- С широкими ноздрями.
- Седловидной формы.
- Искривление носовой перегородки.
- Врожденная деформация.
- Травма.
Когда хирург может отказаться оперировать
- При сахарном диабете.
- Если существует в анамнезе сердечная недостаточность и болезнь сосудов.
- В случае заболеваний печени и почек.
- При активной форме туберкулеза.
- Во время беременности и менструации (операция назначается на 10 день цикла).
- При ОРВИ.
- При раковых образованиях.
- При психических расстройствах.
- В возрасте до 18 лет.
Важно! Ринопластику не рекомендуется проводить после 40 лет, так как в этом случае замедляется процесс восстановления и высок риск развития осложнений.
Выбор клиники и врача
Это очень важный этап, успех которого определит сам процесс операции и время протекания восстановительного периода. Выбирая клинику, обязательно нужно обратить внимание на уставные документы, лицензию. Рекомендуется ознакомиться с отзывами в интернете о персонале, а также процессе и результате операций. Выбрав врача, нужно изучить его портфолио, отзывы клиентов, пообщаться лично.
Первая консультация
Когда пациент приходит на первый прием к выбранному хирургу, он рассказывает о том, что его беспокоит, и что не нравится.
Также необходимо сообщить врачу о том результате, который хочется получить после пластической операции. Если у пациента есть какие-либо функциональные проблемы помимо эстетики, они тоже должны быть озвучены.
Хирург слушает внимательно, сообщает о возможных последствиях после операции и ограничениях, осматривает нос специальными инструментами.
Далее делает фото и на компьютере создает модель будущей формы. Затем обсуждаются возможные варианты проведения операции. Врач предлагает свою профессиональную точку зрения.После утверждения всех нюансов, врач дает направление на обследование.
Кстати, на этом этапе можно определить цену операции.
Обследование
Обязательно помимо осмотра доктора, на котором он должен исследовать нос, понадобится пройти диагностику. Она заключается в сдаче анализов.
Это необходимо для выявления противопоказаний, понятия возможности образования нежелательных последствий после операции, для оценки общего функционирования организма.
Возможно, перед ринопластикой будут рекомендованы косметологические процедуры или необходимый курс терапии некоторых болезней.
В списке анализов:
- — общая кровь, биохимия – мочевина, белок, билирубин, креатинин, АлАТ, глюкоза, натрий, АсАТ, калий;
- — ВИЧ, RW;
- — моча.
К тому же обязательно нужно сделать:
- — ЭКГ;
- — Рентген груди или флюорографии;
- — снимок носа.
Важно! Результаты крови действительны только 10 дней.
В случае выявления противопоказаний к пластике носа могут быть два пути решения проблемы:
- Исправление нарушений, связанных со здоровьем.
- Отказ от операции.
За 7 дней до ринопластики
- Рекомендуется подготовить список необходимых лекарств, который можно получить у врача и посетить аптеку.
- Следует начать принимать поливитамины для укрепления всего организма и сосудов.
- Нужно перестать пользоваться косметикой.
- Людям, которые носят очки с массивной оправой, нужно сменить их на более легкий вариант или заменить линзами.
- Сделать все, чтобы психологическая атмосфера была благоприятной, и никакие домашние и рабочие моменты не смогли отвлекать от подготовки и самое главное, от восстановления после операции.
Непосредственно перед ринопластикой
- За 8 часов до хирургического вмешательства не нужно пить и есть, чтобы выход из наркоза был легким.
- Не пользоваться парфюмерными и косметическими средствами.
- Не одевать одежду с воротником.
- Нужно приготовить все необходимые лекарственные препараты.
- Не рекомендуется брать с собой в клинику украшения, часы, линзы, серьги и искусственные ресницы.
Готовясь к операции, нужно не забыть про документальную сторону оформления сделки.
Важно обозначить права и обязанности сторон, познакомиться с гарантийными обязательствами, если ринопластика вас не удовлетворит. Это поможет избежать неприятностей.
Важно! Взвесьте еще раз принятое решение!
Если настроены решительно и уверены в правильности решения – вперед!
Рекомендации врачей
- В больницу нужно взять – паспорт, средства личной гигиены, личные вещи.
- За день до операции есть только мягкую пищу и пить жидкость.
- Накануне вечером после операции сделать очистку кишечника.
- На ночь принять успокоительное.
- В день операции с утра помыться, но не пользоваться косметикой.
- После операции не рекомендуется пить воду, чтобы не было рвоты.
- Сутки после ринопластики нельзя принимать твердую пищу.
Анестезия
Выбор метода обезболивания осуществляется хирургом. Чаще всего используются:
- местная анестезия, предполагающее только онемение области воздействия. При этом человек в сознании и слышит, как проходит операция. Боль ощущается в редких случаях. В основном используется для коррекции перегородки;
- местная с седацией – удобное решение обезболивания.
- общий наркоз, чаще всего применяется при ринопластике кончика носа. Более безопасный способ, по сравнению со вторым.
Будет больно?
Пациенты всегда боятся боли. Что касается ринопластики, то во время операции ничего не чувствуется, поскольку используется наркоз или анальгетик.
Боли могут быть в восстановительный период. И то, они не такие сильные. В основном дискомфорт появляется из-за турунд в носу.
Восстановление
Обычно пластика носа сопровождается следующими проявлениями:
- — отечностью носа и глаз;
- — потерей чувствительности;
- — заложенностью носа;
- — болевыми ощущениями.
Когда во время операции пришлось ломать кость, на нос накладывается гипс на 10 дней. Вокруг носа появляется сильная отечность, проходящая в течение первого месяца. Определить результат от операции можно только через полгода. Столько времени понадобится на заживление тканей.
Первые недели пациенту придется спать с приподнятым изголовьем кровати и только на спине, не пить, не курить. Питание должно быть правильным. После того, как гипс снимается, пациент регулярно посещает врача. На время заживления носа не рекомендуется носить очки, употреблять острую и горячую еду, заниматься физической активностью.
На время заживления влияет тяжесть операции и осложнения. В идеальном варианте уже через 10 дней пациент может вернуться к обычной жизни и даже выйти на работу.
Опасность ринопластики
Ринопластика – хирургическое вмешательство. А любая операция всегда риск. Это возможность развития анафилактической реакции на анестетик, токсический шок, чрезмерные кровотечения, кожные разрывы, ожоги.
В первые часы есть вероятность проявления анафилаксии, нарушения дыхания, зрения, скрытые осложнения в виде кровотечений и гематом.
Редко случается так, что попадает инфекция и требуется пропить антибиотики, а иногда и гормоны. При сепсисе проводится переливание крови.
По статистике трое из десяти пациентов не довольны результатом операции.
Подготовка к ринопластике и соблюдение рекомендаций врача позволяет избежать осложнений.
Источник: https://iplastica.ru/lico/rinoplastika/podgotovka-k-rinoplastike-nosa.html
Список анализов перед операцией – почему необходима диагностика
К любому хирургическому вмешательству надо подготовиться. Список анализов перед операцией стандартен – значительная часть необходимых исследований одинакова для большинства хирургических процедур. Какова цель, для чего необходимо сдавать кровь и мочу, выполнять дополнительные исследования?
Анализов много, но практически все можно сдать за 1 день
Список анализов перед операцией – обязательные исследования
В медицине проводится большое количество операций, которые условно можно разделить на следующие основные вмешательства:
- хирургические;
- онкологические;
- гинекологические;
- офтальмологические;
- травматологические;
- урологические;
- кардиологические.
Вне зависимости от варианта операции, врач назначит предварительное обследование. Обязательный и стандартный список анализов перед операцией включает следующие исследования:
- Кровь на ВИЧ;
- Реакция Вассермана (на сифилис);
- Выявление HBs-антигена в крови (на гепатит B);
- Кровь на гепатит C;
- Группа крови и резус-фактор;
- Общий анализ крови (ОАК);
- Общий анализ мочи (ОАМ);
- Электрокардиограмма (ЭКГ);
- Оценка биохимических показателей (глюкоза, белок, креатинин, мочевина, билирубин, печеночные факторы);
- Проверка свертывающей системы крови (коагулограмма);
- Флюорография.
Важно понимать – список анализов перед операцией является руководством к действию: необходимо аккуратно и добросовестно выполнить все пункты, чтобы у врача была полная информация о состояния здоровья пациента перед хирургическим вмешательством.
Дополнительные процедуры
У каждого вида операций имеются особенности и нюансы, которые требуют проведения дополнительных диагностических процедур. При хирургических вмешательствах на органах желудочно-кишечного тракта надо выполнить следующие исследования:
- ФГС;
- Ректороманоскопия;
- Колоноскопия;
- Ирригоскопия;
- УЗИ внутренних органов.
Врач обязательно укажет, что надо сделать, а какие процедуры не обязательны. Для гинекологических вмешательств важными будут следующие исследования:
- Вагинальные мазки на инфекции;
- Онкоцитология;
- Бактериальный посев из цервикального канала;
- Кольпоскопия (КСК);
- Трансвагинальное УЗИ;
- Аспират из полости матки;
- Оценка уровня онкомаркеров CA-125, CA-199, CA-153.
Стандартные и дополнительные диагностические исследования – это список анализов перед операцией: нельзя игнорировать ни один из пунктов. Чем правильнее будут выполнены назначения врача, тем больше шансов перенести хирургическое вмешательство и наркоз без опасных последствий.
Врачу перед операцией надо знать исходное состояние здоровья пациента, чтобы предотвратить осложнения
Значимость подготовки к хирургическому вмешательству
Выданный пациенту список анализов перед операцией проверен временем и смертями пациентов. Послеоперационные осложнения и негативные исходы хирургических вмешательств возникают из-за множества причин, одним из которых является недообследованность пациента.
Не сданные анализы приводят к тому, что врач не знает об особенностях физиологии и анатомии у оперируемого больного, не имеет информации о состоянии защитных сил или наличии хронической инфекции. Невозможно предотвратить осложнения, риск которых неизвестен.
Значимость каждого из обследований, включенных в список анализов перед операцией, определяется следующими факторами:
- наличие хронических инфекций (СПИД, сифилис, гепатиты) снижает иммунную защиту пациента и является угрозой заражения для окружающих;
- при необходимости экстренного переливания крови отсутствие группы и Rh может стать причиной смерти из-за потери времени;
- ОАК помогает получить массу информации о состоянии здоровья пациента (наличие анемии, признаки воспаления, высокий риск кровотечения, нарушение иммунной защиты);
- ОАМ покажет состояние почек и мочевого пузыря;
- кардиограмма выявит патологию сердца, при которой нельзя выполнять хирургические вмешательства;
- биохимия поможет оценить функции внутренних органов и обнаружить серьезные болезни;
- коагулограмма предупредит о вероятности смертельно опасного массивного кровотечения или подскажет доктору о возможности тромбоза;
- снимки груди укажут на наличие болезней легких, которые обязательно приведут к осложнениям в послеоперационном периоде.
Список анализов перед операцией – это не блажь врача и не бессмысленные требования доктора.
Хирургическое вмешательство – это серьезное воздействие на организм человека: лучше знать исходное состояние здоровья и «подстелить соломки» (выполнить профилактические мероприятия), чем получить в послеоперационном периоде осложнения, которые станут причиной резкого и неожиданного ухудшения состояния здоровья пациента.
Запись опубликована в рубрике Диагностика с метками диагностика, операция, осложнения. Добавьте в закладки постоянную ссылку.
Источник: https://parashistay.ru/spisok-analizov-pered-operatsiej-pochemu-neobhodima-diagnostika.html
Анализы перед операцией
Каких бы высот ни достигли медицинские технологии, любое инвазивное вмешательство в организм человека всегда будет нести риски. Пусть и совсем небольшие, но они всегда присутствуют.
Задача врача — свести эти риски к минимуму.
Зная о том, какие проблемы со здоровьем есть у пациента, доктор может отменить или перенести вмешательство, лучше подготовиться на случай, если что-то пойдет «не так».
Перед любой достаточно серьезной диагностической процедурой, перед любой операцией, даже если это удаление маленькой родинки, врач вручит вам список анализов. В первую очередь они нужны для вашей же безопасности.
Если вас направили на плановую госпитализацию в стационар, то предварительно вам также придется пройти небольшое обследование. Это поможет оценить ваше здоровье, уточнить диагноз и выявить сопутствующие заболевания.
Анализы крови и мочи
Первым в списке, который вам выдаст врач, скорее всего, будет значиться общий анализ крови. Это базовое исследование помогает обнаружить признаки воспаления и инфекции, анемии и другие отклонения.
Рука об руку с общим анализом крови всегда идет общий анализ мочи.
Биохимический анализ крови помогает проверить состояние почек, печени, поджелудочной железы, сердечно-сосудистой системы, обмена веществ. Обычно определяют уровень холестерина, билирубина, щелочной фосфатазы АлАТ и АсАТ, глюкозы, мочевины, белка, электролитов (натрия, калия и др.).
Если пациент страдает нарушением свертываемости крови или принимает противосвертывающие препараты, врач назначит коагулограмму. Нужно определить, насколько высок риск кровотечения.
Если во время процедуры или операции есть риск сильного кровотечения, может потребоваться экстренное переливание крови. Естественно, кровь должна быть совместимой. Поэтому заблаговременно врач назначит анализы на группу крови AB0 и резус-фактор.
Флюорография
Флюорография — скрининговый тест, который помогает выявить признаки туберкулеза и других заболеваний легких. Её нужно ежегодно проходить всем людям. Результат флюорографии требуют от соискателя во время трудоустройства, от родителей, когда ребенка оформляют в детский сад. И уж тем более его потребуют от вас перед серьезной процедурой и госпитализацией.
Вместо флюорографии можно пройти обычную рентгенографию.
Анализы крови на инфекции
Перед инвазивными манипуляциями и госпитализацией в стационар вам назначат анализы на ВИЧ-инфекцию, гепатит B и C, сифилис. Если человек болен одной из данных инфекций, врачи должны об этом знать, чтобы защитить от заражения себя и других пациентов.
Обратите внимание: практически все анализы перед госпитализацией и вмешательствами имеют «срок годности». Если какой-то результат «просрочен», то он не может предоставить врачу адекватную информацию о вашем здоровье, и анализ придется пересдавать.
УЗИ
Перед некоторыми инвазивными процедурами врач может назначить ультразвуковое исследование.
Оно поможет предварительно уточнить диагноз, оценить анатомические особенности и функции органа, обнаружить патологические процессы. Если нужно проверить состояние кровотока, УЗИ дополняют допплерографией.
Некоторые вмешательства, например, тонкоигольную биопсию щитовидной, молочной железы, проводят под контролем ультразвука.
ЭКГ
Некоторые диагностические вмешательства и хирургические процедуры противопоказаны при серьезных нарушениях со стороны сердца. В таких случаях в список обследования будет внесена электрокардиография. Врачу нужно принести результат с расшифровкой.
ЭКГ помогает выявить нарушения сердечного ритма, перенесенный инфаркт, сердечную недостаточность, ишемическую болезнь сердца. Иногда бывает необходимо ультразвуковое исследование сердца — ЭХО-кардиография.
Гастроскопия
При некоторых операциях повышен риск тромбоэмболии, поэтому в качестве предоперационной подготовки назначают препараты, которые снижают свертываемость крови.
Если у такого пациента в желудке есть кровоточащие язвы или эрозии, возникает риск сильного желудочного кровотечения. По показаниям врач включит в программу предоперационного обследования ФЭГДС.
Если обнаруживаются эрозии или язвы, вмешательство отменяют, пока они не заживут.
Также гастроскопия показана перед некоторыми операциями на брюшной полости.
Анализы перед гинекологическими вмешательствами
Перед некоторыми гинекологическими исследованиями (гистероскопия, гистеросальпингография, гидросонография), помимо прочих исследований и анализов врач назначит мазки на цитологию, на чистоту влагалища.
Мазок на флору обязательно должен быть чистым. Если во влагалище находятся патогенные микроорганизмы, во время некоторых диагностических процедур их можно занести в матку и маточные трубы.
Поэтому предварительно необходима санация.
Также перед вмешательством гинеколог может назначить кольпоскопию, УЗИ органов малого таза.
Цена на комплекс исследований перед операцией
Предоперационное обследование: госпитализация в хирургический стационар
- Первичный прием врача-терапевта.
- ЭКГ.
- Флюорография.
- Лабораторные исследования:
- Анализ крови на ВИЧ;
- Анализ крови на сифилис – RPR (антикардиолипиновый тест);
- Антитела к вирусам парентеральных гепатитов В и С – качественное определение;
- Биохимия крови;
- Общий анализ крови и мочи;
- Исследование гемостаза — АЧТВ, фибриноген, протромбиновое время + МНО;
- Определение группы крови и резус-фактора.
Стоимость 8000 рублей.
Список исследований и анализов, который врач выдает пациенту перед различными вмешательствами, госпитализацией, бывает разным. Иногда в нем всего пара пунктов, а иногда он очень длинный.
Это зависит от того, насколько серьезна инвазивная процедура, операция, насколько высоки риски. Немаловажную роль играет и состояние здоровья пациента. Приезжайте к нам на обследование перед операцией.
Запишитесь по телефону: +7 (495) 308-39-92.
Источник: https://profmedlab.ru/uslugi-polikliniki/pered-operatsiej/
