Сколько по времени идет операция по удалению молочной железы
Мастэктомия
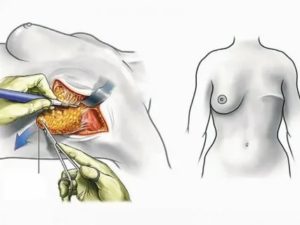
Mastectomy (Breast Surgery; Surgery for Breast Cancer; Surgery to Remove a Breast)
Описание
Мастэктомия — операция, выполняемая, чтобы удалить ткань молочных желез. Существуют несколько различных процедур мастэктомии, ниже приведены некоторые из них:
- Частичная мастэктомия или лампектомия — удаляется опухоль и небольшой запас окружающих тканей молочной железы;
- Простая мастэктомия, когда удаляется вся грудь;
- Модифицированная радикальная мастэктомия — вся грудь и некоторые лимфатические узлы в подмышечной области будут удалены, а грудные мышцы остаются на месте;
- Радикальная мастэктомия — удаляют всю грудь, лимфатические узлы, и грудные мышцы (выполняется редко).
В каких случаях делается мастэктомия?
Мастэктомия выполняется в следующих случаях:
- Чтобы вылечить рак молочной железы;
- Чтобы предотвратить рак молочной железы, если наблюдается семейная история болезни, и при очень высоком риске возникновения рака молочной железы (делается редко);
- Для коррекции серьезных побочных эффектов от предыдущего лечения рака молочной железы (делается редко).
Возможные осложнения при проведении мастэктомии
Осложнения встречаются редко, но это не означает абсолютное отсутствие риска. Если планируется выполнить мастэктомию, то доктор рассмотрит возможные осложнения, которые могут включать:
- Кровотечение и кровоподтеки;
- Серома (скопление прозрачной жидкости в месте разреза);
- Инфекция;
- Отек руки, вызванный накоплением жидкости в лимфатических узлах (лимфедема);
- Ограниченное движение руки и плеча;
- Онемение кожи на предплечье;
- Боль после операции (жжение, колющая боль в груди на месте удаления);
Некоторые факторы, которые могут увеличить риск осложнений после мастэктомии:
- Ожирение;
- Плохое питание;
- Курение;
- Обычные или хронические заболевания;
- Использование некоторых лекарств или пищевых добавок.
Подготовка к мастэктомии
Перед операцией врач может сделать следующее:
- Провести медицинский осмотр;
- Маммография — тест, который использует низкие дозы рентгеновских лучей, чтобы сделать фотографию тканей молочной железы;
- Биопсия молочной железы — тонкая, полая игла используется для отбора небольшого образца ткани груди;
- Анализы крови.
В преддверии операции:
- Пациента могут попросить прекратить прием некоторых лекарств за неделю до процедуры:
- Аспирин или другие противовоспалительные препараты;
- Разжижающие кровь лекарства, такие как клопидогрель или варфарин;
- Нужно организовать поездку домой, попросить кого-нибудь помочь при восстановлении в домашних условиях;
- За день до операции можно есть легкую пищу. Нельзя есть и пить жидкости после полуночи и далее в день операции.
Анестезия
В большинстве случаев будет использоваться общая анестезия. Она будет блокировать любую боль и поддерживать пациента в состоянии сна. Анестетик вводится через капельницу в руку или плечо.
Описание процедуры удаления груди
Врач делает овальный разрез на груди. Ткани молочной железы, в том числе сосок и ареолы, будут удалены. Это будет сделано путем отсечения тканей от базовой мышцы. Близлежащие лимфатические узлы (в подмышках), также могут быть удалены.
Врач затем вставляет трубку для отвода крови и выделяющейся жидкости. В конце операции разрез будет зашит стежками.
Сколько времени займет операция по удалению груди?
Длительность мастэктомии — 1-3 часа.
Будет ли больно во время мастэктомии?
Анестезия предотвратит боль во время процедуры. Боль может ощущаться во время выздоравливания.
Пациент может также ощущать онемение и покалывание или тянущее чувство в подмышечной области. Врач предоставит обезболивающее лекарство, чтобы снизить боль. Если удален небольшой участок груди, боль может почти не ощущаться.
Уход в больнице
- Если у пациента был рак, и он распространился далее, могут быть необходимы химиотерапия и/или лучевая терапия;
- Дренажные трубки могут быть удалены в течение 1-2 дней;
- Может потребоваться принимать лекарства против тошноты и боли. Пациент может ощущать тошноту в течение нескольких часов после операции и не может нормально питаться. Поэтому питание может осуществляться вливанием питательных жидкостей внутривенно. В течение нескольких дней после операции, возможно, придется есть легкую пищу.
- Для предотвращения образования сгустков крови рекомендуется носить компрессионное белье. Это поможет снизить вероятность образования тромбов в ногах.
- Улучшение функции легких. Пациенту может быть предложено использовать стимулирующий спирометр. Это устройство, которое помогает глубоко дышать. Важно дышать глубоко и часто кашлять, чтобы улучшить функцию легких после общей анестезии.
Уход на дому
По возвращении домой нужно выполнять следующие действия, чтобы обеспечить нормальное восстановление:
- Нужно держать область операции чистой и сухой;
- Если у пациента есть дренажные трубки, нужно измерять количество выделяемой жидкости. Если возникли проблемы, нужно сообщить об этом врачу;
- Рекомендуется избегать активной деятельности в течение примерно шести недель;
- Работа с физиотерапевтом. Терапия может включать в себя упражнения для плечей и рук;
- Нужно спросить врача о том, когда безопасно принимать душ, купаться, или принимать ванну;
- Обязательно нужно следовать указаниям врача;
- Если были удалены лимфатические узлы, нужно принимать следующие меры предосторожности, чтобы избежать накопления жидкости и инфекции:
- Поднимать время от времени пострадавшую руку;
- Выполнять движения рукой. Начинать нужно медленно;
- Не измерять артериальное давление, не брать анализ крови из пострадавшей руки;
- Необходимо надевать перчатки, чтобы мыть посуду, выполнять уборку;
- Не надевать ничего, что зажимает руку;
- Не носить в пострадавшей руке тяжелые предметы;
- Использовать увлажняющий крем для пострадавшей руки;
- Нужно пользоваться электробритвой, чтобы брить подмышки;
- Оберегаться от получения солнечного ожога.
Восстановление займет около шести недель. Нужно обратиться к врачу в течение 7-14 дней после операции. Доктор обсудит результаты и дальнейшее лечение.
Примерно через месяц после операции, можно начать носить легкий протез груди. Протез может быть заменен на постоянный, когда операционный разрез заживет.
Возможность операции по реконструкции груди нужно обсудить с врачом.
Связь с врачом после проведения мастэктомии
После выписки из больницы нужно обратиться к врачу, если появились следующие проблемы:
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, усиливающаяся боль, кровотечение или выделения из разреза;
- Кашель, одышка, боль в груди;
- Тошнота и/или рвота, которые не исчезают после приема назначенных лекарств, и сохраняются в течение более двух дней после выписки из больницы;
- Покраснение, жар, припухлость, скованность, или ощущение твердости в плече или руке на стороне тела, где были удалены лимфатические узлы;
- Отек и/или боли в ногах;
- Другие тревожные симптомы;
- Изменения ткани на месте мастэктомии;
- Твердость, изменения кожи или соска оставшейся груди;
- Депрессия.
В случае серьезного и быстрого ухудшения здоровья нужно сразу вызвать скорую помощь.
Источник: https://medicalhandbook.ru/operations/3290-mastektomiya-operatsiya-po-udaleniyu-molochnoj-zhelezy.html
Жизнь после рака молочной железы
Жизнь после рака молочной железы есть, но это другая жизнь, потому что испытания меняют женщину и её взгляды. Многие стараются забыть, что с ними случилось, и, наверное, для них это единственно правильный выход. Другие, наоборот, победу над раком считают началом лучшей новой жизни. И болезнь, и тяжелое лечение не проходят без последствий, и не просто научиться жить с ними.
Рак молочной железы после операции
Без операции только химиотерапией и облучением невозможно навсегда вылечить рак, но можно на некоторое время приостановить его развитие, как правило, на два-три года и редко дольше. Поэтому хирургический этап следует рассматривать как благо, не взирая на его часто невосполнимые последствия.
Кроме рубца на коже, после мастэктомии пациентка лишается симметричной нагрузки на позвоночник, и если не восполнить потерю груди установкой имплантата или отказаться от ношения протеза, то искривление позвоночника станет заметным и приведёт к симптомам, которые обычно именуют как «обострение остеохондроза».
Сохраняющая репродуктивный орган резекция деформирует грудь, что усугубляет обязательная лучевая терапия. Надо быть готовой к тому, что рубцовые постлучевые изменения с течением времени будут усиливаться.
Основная цель частичного удаления груди — снижение степени лимфостаза руки, для этого онкологи отказались от повсеместного удаления подмышечных лимфоузлов при отсутствии в них метастазов, отдав предпочтение предварительной биопсии сторожевого узла во время операции.
При груди большого размера возникнет необходимость в операции на здоровой железе — эстетической, то есть выполняемой для «красоты» и симметричной нагрузки позвоночника. Но это не обязательно, потому что сегодня предлагается масса способов завуалировать потерю «части себя» от любопытных взглядов.
Химиотерапия при раке молочной железы после операции
Профилактическая химиотерапия после операции проводится не во всех случаях: от неё отказываются при крошеной опухоли 1 стадии у пожилых женщин с благоприятными биологическими характеристиками. При высокой гормональной зависимости — тип, А люминальный предпочтение отдаётся профилактической гормонотерапии, а ХТ не проводится.
Нет необходимости в адъювантной ХТ при полном курсе дооперационного лекарственного лечения, которое проводится при 3 стадии заболевания. Тем не менее, в большинстве случаев для подавления циркулирующих в кровеносном русле раковых клеток и предотвращения метастазирования в будущем проводится химиотерапия, причём начинается лечение сразу же по заживлении послеоперационной раны и до облучения.
Стандартной комбинации лекарств нет, множество комбинаций доказало свою результативность, поэтому лечение подбирается строго индивидуально. Клинические исследования показали, что улучшение отдалённых результатов достигается обязательным использованием доксорубицина и таксанов.
Выживаемость после рака молочной железы
Сколько проживет женщина после выявления заболевания, определить непросто, поскольку прогноз зависит не столько от размера опухоли, сколько от потенциала агрессивности, заложенного в раковые клетки.
Низкодифференцированные карциномы при изначально высокой чувствительности к цитостатикам со временем перестают реагировать на лекарства, что требует смены комбинации. Замечено, что высокий уровень гормональных рецепторов ассоциируется с хорошим прогнозом в отношении жизни.
При 1 стадии выживаемость максимально высокая — 80% пациенток переживает 5 лет, при 3 стадии — вдвое меньше, но из прошедших радикальное лечение вне зависимости от стадии почти 60% проживёт дольше пятилетки.
Тем не менее, ни один онколог не возьмется сказать, сколько и как будет жить его пациентка, потому что всё очень и очень индивидуально и даже компьютерные программы не в состоянии рассчитать индивидуальный прогноз. Недавний мета-анализ большого числа статей с несколькими миллионами пациенток показал, что точный расчёт длительности жизни отдельной пациентки пока за гранью научного понимания.Несомненно, что качество терапии — оптимальный подбор лекарств, соблюдение правильной дозы и интервалов между введениями способствуют увеличению жизни пациентки.
Сегодня в клинике «Медицина 24/7» подбирают комбинацию цитостатиков с учетом чувствительности раковых клеток, индивидуальные программы поддержания хорошего самочувствия и своевременное купирование токсичности помогают «продержаться» на необходимой дозе препарата и не сбиться на увеличение перерыва между введениями.
Рецидивы после рака молочной железы
В англоязычной онкологической литературе термин «рецидив» часто обозначает любое проявление заболевания после радикального лечения, и метастазирование тоже. Отечественные специалисты под рецидивом обычно понимают повторное образование карциномы в зоне послеоперационного рубца.
Вероятность рецидива — развития опухоли на прежнем месте снижается применением лучевой терапии и качественным исполнением хирургического этапа. Длительные наблюдения показали, что частота рецидива в рубце после резекции практически аналогична таковой после мастэктомии, что стало поводом для расширения показаний к органосохраняющим вмешательствам.
В предотвращении рецидива большую роль играет искусство хирурга-онколога, правильно определяющего объём вмешательства и качественно его выполняющего, а также соблюдение стандартов облучения.
Метастазы после рака молочной железы
Вероятность метастазирования растёт параллельно с размером опухоли и числом поражённых метастазами лимфатических узлов.
Роль лимфоузла — вобрать в себя всё вредное для организма, и раковые клетки тоже, но «защитивший» лимфоузел с метастазами одновременно становится и их источником.
В большинстве случаев смерть после лечения РМЖ обусловлена именно метастазированием.
Особенно неблагоприятны в прогностическом отношении метастазы во внутренние органы, множественные и поражение злокачественным процессом нескольких систем органов и тканей, к примеру, легких, печени и кожи.
Единичные и солитарный — единственный метастаз имеют неплохую перспективу на стабилизацию и даже регрессию при хорошей чувствительности к лекарствам.
Адекватный подбор химиотерапии на этом этапе жизни — главное, потому что лекарственное лечение единственно возможное, но в некоторых случаях его можно дополнить лучевой терапией и даже малоинвазивными инновационными вмешательствами. Комплексное лечение метастазов — стандартный подход клиники «Медицина 24/7», позволяющий повысить качество и продолжительность жизни наших пациенток.
Реабилитация после рака молочной железы
Реабилитационные мероприятия начинаются уже во время операции, потому что основная суть органосохраняющей резекции и биопсии сторожевого лимфоузла — максимальное сохранение функции руки. Когда не удаётся избежать удаления лимфатических узлов вместе с клетчаткой из подмышечной, а тем более, подключичной и подлопаточной областей, высока вероятность развития лимфостаза руки.
Дополнительная лучевая терапия, к сожалению, также способствует нарушению оттока лимфы, что проявляется не только увеличением размера верхней конечности, но и снижением её двигательных возможностей. Дополняют неприятности и рубцовые изменения тканей, усиливаемые использованием цитостатиков, повышающих чувствительность мягких тканей к облучению.
Фактически после радикального лечения формируется синдром комбинированного лечения РМЖ, составные части которого послеоперационные рубцы, усиливающие локальный застой лимфы постлучевые изменения, нарушение оттока венозной крови как последствие повреждения вен цитостатиками.
Помогает восстановлению работоспособности лечебная физкультура и подбор компрессионного белья, аппаратные способы купирования лимфостаза и фармакологические средства.Спектр терапевтических возможностей широк, а специалисты «Медицина 24/7» подберут оптимальный для каждой пациентки.
Питание после рака молочной железы
Нет спасающей от рака диеты, но питание важно для поддержания защитных сил организма и восстановления после лечения. Налегание на солёненькое может стать пусковым моментом для развития лимфостаза, а острая пища осложнится спазмами кишечника, не восстановившего слизистую после химиотерапии.
После лечения РМЖ женщины часто набирают лишний вес — путь к повышению давления и сахарному диабету.
Обычно прибавку «сваливают» на приём гормональных препаратов, но на поверку быстрый прирост телесных килограммов — это следствие снижения физической активности.
Конечно, все женщины с возрастом прибавляют в весе, но это должно проходить только в определенных «рамках», потому что лишние килограммы жировой клетчатки уменьшают здоровье и в свою очередь ещё больше снижают активность.
Источник: https://medica24.ru/zdorovyj-obraz-zhizni/meditsinskij-spravochnik/zhizn-posle-raka-molochnoj-zhelezy
Мастэктомия — операция при раке молочной железы
Во время органосохраняющей операции удаляют опухоль и участок окружающей здоровой ткани. Такая операция называется лампэктомией. Иногда можно услышать другие названия: квадрантэктомия, частичная мастэктомия, секторальная резекция – в зависимости от объема и особенностей вмешательства.
Удаленные ткани отправляют в лабораторию для изучения под микроскопом. Важно изучить край резекции – границу удаленных тканей.
В нем не должно быть опухолевых клеток: в таких случаях говорят о негативном крае резекции, это означает, что опухоль удалена полностью.
Если край резекции позитивный, это говорит о том, что в нем есть раковые клетки, возможно, они остались в организме женщины. Врач может назначить повторное хирургическое лечение.
Мастэктомия – это оперативное лечение рака молочной железы, во время которого ее удаляют целиком. Существует пять основных видов мастэктомии:
- Радикальная: хирург удаляет молочную железу, грудные мышцы (большую и малую), лимфоузлы трех уровней. Это очень травматичная операция, она приводит к сильной деформации. В настоящее время к радикальной мастэктомии прибегают редко: если первичная опухоль или метастазы в лимфоузлах второго уровня врастают в грудные мышцы, в паллиативных целях.
- Модифицированная радикальная мастэктомия по методу Patey & Dyson: удаляют всё то же самое, что при радикальной мастэктомии, но сохраняют большую грудную мышцу. За счет этого сокращается объем хирургического вмешательства, меньше деформация. Такую операцию проводят при множественных метастазах в лимфоузлах 1–3 уровней.
- Модифицированная радикальная мастэктомия по методу Madden: удаляют всё то же самое, что при радикальной мастэктомии, кроме большой и малой грудных мышц, лимфоузлов третьего уровня. На данный момент это самая популярная разновидность мастэктомии в России.
- Модифицированная радикальная мастэктомия по методу Auchincloss H .: удаляют полностью молочную железу и лимфоузлы первого уровня.
- Модифицированная радикальная мастэктомия без удаления грудных мышц: удаляют только молочную железу и лимфоузлы трех уровней.
Современные подходы
Главный вопрос, который встает во время хирургического лечения рака молочной железы: можно ли удалить только опухоль, или стоит выполнить мастэктомию? С одной стороны, органосохраняющие операции позволяют сохранить грудь – один из атрибутов женственности.
Но не повысится ли из-за этого риск рецидива?
В настоящее время проведены исследования и установлено, что лампэктомия, дополненная курсом лучевой терапии, не уступает по эффективности мастэктомии и не сопровождается более высоким риском рецидива. У многих женщин можно сохранить грудь.
Другой вопрос в том, что не всякому врачу может хватить опыта, знаний, мастерства. Свяжитесь с нами, и мы подскажем, где найти хорошего хирурга-онкомаммолога.
Удаление лимфатических узлов
Зачастую операционное лечение рака молочной железы предполагает удаление близлежащих лимфатических узлов.
Раньше хирурги действовали вслепую. Считалось, что, если есть малейшее подозрение на поражение раковыми клетками регионарных лимфоузлов, последние лучше удалить. Такой подход логичен, он помог спасти жизни многих женщин.
Но после удаления подмышечных лимфоузлов возникает серьезное осложнение в виде лимфедемы – отека руки.
В настоящее время существует такая диагностическая процедура, каксентинель-биопсия, или биопсия сторожевого лимфоузла.
Хирург вводит в опухолевую ткань радиоактивный или флуоресцентный краситель, который затем проникает в лимфатические сосуды. Лимфатический узел, в который препарат попал в первую очередь, называется сторожевым, или сигнальным. Его удаляют и изучают под микроскопом на предмет наличия раковых клеток.
Если сигнальный лимфоузел «чист», удалять остальные не нужно.
Паллиативные операции
При раке молочной железы на поздних стадиях хирургическое лечение зачастую носит паллиативный характер. Опухоль невозможно полностью удалить, но можно улучшить состояние женщины. Показания к паллиативным операциям:
- Изъязвление опухоли, образование на коже груди открытой раны.
- Одиночные метастазы в какой-либо части тела, которые вызывают симптомы и могут быть удалены хирургическим путем.
- Сдавление метастазами спинного мозга.
- Сильные боли.
Реконструктивно-пластические операции
После операции по поводу рака молочной железы внешний вид груди можно восстановить. Для этого используют лоскуты на основании прямой мышцы живота, широчайшей мышцы спины, силиконовые импланты. Можно выполнить пластику соска, ареолы. Реконструктивно-пластическую операцию можно выполнить одновременно с удалением опухоли или спустя некоторое время.
После операционного лечения рака груди
После операции врач может назначить курс адъювантной химиотерапии, лучевой терапии. Это зависит от стадии опухоли, риска рецидива. После наступления ремиссии нужно регулярно посещать врача, ежегодно выполнять маммографию.
Стоимость операции по удалению рака молочной железы
Стоимость операции по удалению рака груди зависит от объема хирургического вмешательства, в разных клиниках может сильно различаться ценовая политика. На общую стоимость лечения повлияет продолжительность пребывания в стационаре, необходимость в других видах лечения (химиотерапии, лучевой, гормональной терапии).
Центр Комплексной медицины сотрудничает с лучшими клиниками Москвы:
Источник: https://www.expressmed.ru/blog/onkologiya/rak-molochnoy-zhelezy/operatsiya-pri-rake-molochnoy-zhelezy/
Мастэктомия — это операция по удалению молочной железы после рака груди
Мастэктомия – это операция, необходимая для сохранения или продления жизни пациентки. Она показана в случае развития злокачественной опухоли – саркомы, лимфомы, рака. Удаление молочной железы является необходимостью, так как распространяющиеся новообразования поражают не только грудь, а и соседние органы: легкие, сердце, пищевод.
Со временем клетки распространяются по сосудам и лимфатическим узлам в другие органы и кости, поэтому задача врачей состоит в полном удалении первичного очага и предупреждении появления метастаз.
В мире ежегодно проводятся сотни тысяч операций по удалению молочных желез. Любая женщина психологически тяжело воспринимает необходимость подобного хирургического вмешательства, так как грудь – это символ женственности и привлекательности, выполняющий, кроме этого, функцию вскармливания ребенка. Тем не менее, нужно понимать, что это порой единственный шанс на спасение.
Показания
В каких случаях удаляют грудь: этот вопрос задают лечащему врачу многие пациентки, надеясь на то, что орган удастся сохранить.
Удаление грудных желез выполняется в следующих ситуациях:
- при раке груди, начиная со второй стадии;
- при флегмоне – гнойном процессе в железе;
- при фиброзно-кистозной мастопатии в случае множественного поражения груди.
Существует несколько типов операций по удалению груди, при выборе конкретного вида учитываются возрастные особенности и состояние здоровья пациентки.
Происходит полное удаление тканей, пораженных опухолью, вырезается капсула и подмышечные лимфоузлы.
Радикальная
Показана при обширном распространении опухоли, удаляются поврежденные ткани, регионарные лимфатические узлы, а также грудная мышца, которая в первую очередь поражается раковыми клетками. Лоскутом оставшейся кожи закрывается разрез, после операции на теле остается рубец около 15-20 сантиметров.
Усовершенствованная
Предполагает полное удаление молочной железы, всех тканей, пораженных злокачественным образованием, лимфатических узлов в подмышечных впадинах, большой и малой грудных мышц. Надрез проделывают вокруг ареолы, в редких случаях удается сохранить ее и сосок. В зависимости от величины груди, надрезов может быть несколько.
Подготовка к операции
Решение о выборе вида оперативного вмешательства принимает хирург совместно с онкологом и пластическим хирургом. На этом этапе определяются типы процедур, которые можно будет использовать, решаются другие вопросы, которые подразумевает ампутация груди.
Некоторые факторы требуют повышенного внимания со стороны специалистов, ими являются:
- возраст пациентки, наличие менопаузы;
- общее состояние здоровья;
- семейный анамнез;
- размер груди;
- форма и размеры;
- область поражения и локализация образования;
- наличие других патологических процессов в груди;
- необходимость реконструкции молочной железы.
Операция по удалению опухоли молочной железы требует проведения полного обследования, комплекс состоит из:
- УЗИ груди;
- маммографии;
- биопсии;
- анализа мочи и крови;
- теста на свертываемость крови;
- ЭКГ.
Очень важно проинформировать врача о беременности, если это актуально, а также о приеме каких-либо лекарств или трав, которые не были прописаны специалистом.
Как проходит операция?
Операция по удалению рака молочной железы длится около 3 часов, длительность существенно увеличивается, если возникла необходимость ее проведения на лимфоузлах в подмышечных впадинах. Реконструкция груди после мастэктомии также требует дополнительного времени, поэтому нужно рассчитывать на более долгий период операции.
Этапы операции:
- Хирургическое вмешательство проводится под общей анестезией и в присутствии анестезиолога. Хирургом выполняется разрез от внутренней части груди к подмышечной впадине, длина которого составляет около 20 см. Направление разреза может быть другим, если необходимо скрыть рубцы, оставшиеся от предыдущих операций.
- Далее осуществляется удаление опухоли молочной железы, всех поврежденных тканей и наложение швов, для этой цели применяются рассасывающиеся швы или специальные скобы. Для уменьшения отечности и предупреждения скопления жидкости в грудь вставляется дренаж.
- Для проверки области, пораженной раком, иногда возникает необходимость отправить материал из лимфоузлов на биопсию. По завершению хирургического вмешательства пациентка остается под наблюдением врача.
Восстановительный период
После операции все показатели жизнедеятельности организма: артериальное давление, ритм сердца и другие находятся под наблюдением.
Только через 2-3 суток женщине разрешено вставать и ходить, но без форсирования движений.
Полное восстановление после мастэктомии длится примерно 4-6 недель, хотя, в зависимости от общего состояния организма и сложности поведенной операции, этот период может продлиться. Швы снимаются через 1-2 недели.
Женщины часто испытывают болезненные ощущения в области груди, которые преследуют их довольно долгое время, иногда понижается чувствительность кожных покровов в прооперированной области. Для уменьшения боли им предписываются обезболивающие препараты.
Очень важно в послеоперационный период после удаления молочной железы следить за раной, так как она может инфицироваться.
Признаками заражения являются:
- повышенная температура;
- отечность;
- покраснение;
- усиливающиеся боли.
При появлении первых симптомов следует незамедлительно показаться врачу, также следует уделить внимание мерам предосторожности в период после операции.
Что не рекомендуется делать:
- принимать душ или ванну до снятия швов;
- испытывать физические нагрузки, поднимать тяжести;
- подвергаться ультрафиолетовому облучению;
- инъекции в руку со стороны прооперированной груди;
- купаться в реках, озерах, бассейнах (2 месяца после операции);
- спать на боку;
- интимные контакты (1-2 месяца).
Что рекомендуется делать:
- соблюдать гигиену, следить за чистотой рук;
- применять антисептические препараты даже в случаях незначительных царапин, а лучше стараться избегать любых травм;
- носить бандаж, необходимый для уменьшения отечности и улучшения кровообращения;
- делать массаж руки в виде поглаживающих движений по направлению от кисти до плечевого сустава.
Каждая женщина, перенесшая все трудности заболевания и операции, должна знать, что наступил новый жизненный этап, который потребует от нее переосмысления событий. Особое внимание нужно уделить собственному здоровью и психоэмоциональному состоянию.
Реабилитация после рака молочной железы – довольно длительный процесс, который полностью трансформирует привычное течение жизни женщины. Она получает группу инвалидности, кроме этого, вследствие потери молочных желез, возникает необходимость пластической операции, которая заключается в восстановлении груди после мастэктомии.
Более дешевым аналогом является вариант, который предусматривает создание видимости наличия груди. Современная медицина предлагает специальные накладки или съемные протезы, изготовленные из текстиля или силикона. Такие экзопротезы выпускаются в широком ассортименте, поэтому подобрать необходимый размер и модификацию не сложно.
Выпускаются специальные виды бюстгальтеров, разработанных для фиксации грудных протезов. Это весьма элегантные и удобные экземпляры, которые оснащены специальными карманами и широкими бретелями. Женщинам предлагаются на выбор и купальные костюмы, которые скроют внешние изъяны.
Более дорогостоящим и сложным вариантом является реконструкция молочной железы после мастэктомии, которая, несомненно, придаст уверенности и положительно скажется на психоэмоциональном состоянии любой женщины, ведь теперь у нее появляется грудь, весьма похожая на натуральный орган.
Психологические проблемы встречаются у всех пациенток, перенесших операцию по удалению молочных желез. Сформировавшийся комплекс неполноценности перерождается в затяжную депрессию, которая негативно влияет на качество жизни.
Чтобы не допустить усугубления ситуации, нужно заблаговременно, до операции, пройти соответствующую подготовку у высококвалифицированного специалиста, который поможет справиться с негативным настроем. В некоторых случаях назначаются антидепрессанты или седативная терапия.
Реконструкция груди
Реконструкция молочной железы – это операция, позволяющая восстановить форму груди посредством применения различных методик.
Современная медицина обеспечивает проведение пластической хирургии сразу же после основной операции, для этого бригада хирургов-онкологов незамедлительно сменяется группой пластических хирургов.
Такое оперативное решение избавляет пациентку от необходимости повторной операции и ношения специального белья-протеза.Если по какой-то причине невозможно осуществить реконструкцию совместно с мастэктомией, тогда пластическая операция планируется через полгода.
Существует несколько типов реконструктивных методик:
- Методика с использованием тканей пациента. Реконструкция груди осуществляется путем перемещения тканей с сохраненным кровотоком на оперируемый участок, причем в качестве донорских областей могут быть использованы лоскуты прямой мышцы живота, большого сальника или подвздошно-бедренный.
- Применение имплантов или экспандеров. Для создания дополнительного объема применяются специальные экспандеры или силиконовые импланты, которые гарантируют симметрию и коррекцию форм.
- Комбинированная методика. Сочетает в себе методы предыдущих групп в зависимости от цели операции. Для создания необходимой формы используются импланты, а дефицит ткани восполняется кожным покровом.
Уход и реабилитация
Реабилитация после мастэктомии заключается в проведении мероприятий, исключающих возникновение осложнений, а также в постепенном восстановлении двигательной активности пациентки.
Положительное воздействие оказывают гимнастические упражнения для разработки руки и кисти, для этих целей рекомендуется сжимание резинового мячика, причесывание волос, вращение рук, заведение соединенных полотенцем рук за спину – движение аналогичное застегиванию бюстгальтера.
Упражнения выполняются в положении стоя и сидя, начиная с самых простых – подъема рук вверх и в стороны, поднимания локтей в стороны и заканчивая более сложными – заведения руки за голову или за спину.
Правильное питание – также немаловажный вопрос. Оно должно содержать достаточно калорий, но не быть жирным, острым и чрезмерно сладким. Вместо животных жиров лучше потреблять растительные, ограничить использование соли для приготовления пищи. Рацион питания должен включать достаточно овощей, фруктов, кисломолочных продуктов, рыбу, крупы, мясо.
После удаления молочных желез пациенткам назначается адъювантная терапия, которая направлена на уничтожение оставшихся атипичных клеток и предупреждение развития рецидива.
В случае если образование носит гормонозависимый характер, применяются специальные антиэстрогенные средства. Женщинам, находящимся в менопаузе, дополнительно назначаются специальные поддерживающие препараты.
Фармацевтическая промышленность предлагает ряд медикаментов с противораковым эффектом, которые блокируют возникновение рецидива и стабилизируют патологический процесс.
Возможные осложнения
К сожалению, в послеоперационный период довольно часто появляются различные осложнения. Их возникновению способствуют:
- Возраст пациентки после 60 лет.
- Избыточный вес тела.
- Большой объем молочных желез.
- Наличие сопутствующих заболеваний. Например, сахарного диабета, артериальной гипертензии, хронических болезней сердца и легких.
- Гормональная или лучевая терапии, проведенные до хирургического вмешательства.
В начальный послеоперационный период могут возникнуть следующие осложнения:
- истечение лимфы;
- инфицирование и нагноение раны;
- краевой некроз и расхождение лоскутов соединенных тканей.
Такая ситуация происходит вследствие удаления лимфоузлов и невозможности перевязки всех сосудов по причине их невидимости. Если лимфорея длится на протяжении более одного месяца, тогда происходят негативные изменения: в подмышечной зоне формируется серома в виде полости, которая заполняется лимфой. Впоследствии, для ее удаления, потребуется повторное оперативное вмешательство.
К последующим поздним осложнениям можно отнести:
- лимфостаз – нарушение оттока лимфы;
- нарушение оттока венозной крови, происходящее вследствие сужения или закрытия просвета вен в подключичной или подмышечной зоне;
- контрактура плеча.
Все эти осложнения сопровождаются болевым синдромом, являющимся, очень часто, причиной потери трудоспособности.
Мастэктомия в современной медицинской практике выполняется на высоком профессиональном уровне с участием квалифицированных специалистов, применяются новые технологии, позволяющие одновременное восстановление груди. Для проведения оперативного вмешательства необходимы строгие медицинские показания.
Как подобрать протез молочной железы после мастэктомии, вы узнаете из нашего видео.
Источник: https://molzheleza.ru/lechenie/operativnoe-vmeshatelstvo/vse-chto-vy-hoteli-znat-o-mastektomii.html
