Низкодифференцированный рак предстательной железы прогноз
Гарантированный источник прогноза при низкодифференцированном раке простаты
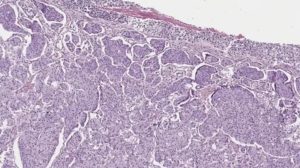
В современной медицинской практике принято разделять новообразования на высоко- и низкодифференцируемые. К первым относят доброкачественные опухоли.
Это связано с тем, что клетки подобных новообразований имеют структуру, схожую со здоровыми клетками. Злокачественные опухоли являются низкодифференцируемыми.
Их клетки претерпели множественные изменения, что отчетливо видно в ходе исследования. В частности, ядра этих элементов имеют другую структуру.
Обмен веществ в пораженных клетках направлен на потребление энергии и питательных веществ. Это приводит к их активному росту и делению, в результате чего раковые новообразования стремительно увеличиваются в размерах. Нередко лечение не оказывает никакого влияния на подобные опухоли.
Низкодифференцируемый рак простаты развивается на основе клеток, составляющих железистый эпителий предстательной железы. Прогноз при таком заболевании зависит от множества составляющих. В основном положительного эффекта от лечения достигают те пациенты, у которых онкообразование выявлено на ранних стадиях. Более длительное течение патологии приводит к негативному прогнозу.
Низкодифференцируемые опухоли являются наиболее агрессивными из всех известных на сегодняшний день новообразований. Они в течение короткого срока начинают метастазировать в лимфатические узлы, кровеносную систему и органы.
The request cannot be completed because you have exceeded your quota.
Причины
Развитие ракового заболевания простаты, как и прогноз, зависит от множества причин.
Однако чаще всего к возникновению такой формы раковой патологии приводит сочетание сразу нескольких патогенных факторов, к числу которых относятся:
- частое и обильное употребление алкогольных напитков, табакокурение;
- неправильный рацион, в составе которого содержится преимущественно белковая пища, копченные и консервированные продукты при низком количестве овощей и фруктов;
- хроническое течение воспалительных процессов и инфекционных заболеваний;
- проживание в неблагоприятной экологической обстановке;
- предрасположенность (если кто-либо из родственников имел подобную опухоль, то у мужчины повышается риск ее развития);
- ионизирующее излучение;
- обильное употребление лекарственных препаратов, отличающихся агрессивным воздействием.
Кроме того, раковое новообразование в области простаты обычно возникает у мужчин, чей возраст превышает 45 лет.
Также существует вероятность развития низкодифференцируемой опухоли по пока невыясненным причинам.
В некоторых случаях в работе организма происходит сбой, следствием чего становится появление большого количества клеток с аномальной структурой, превращающихся в дальнейшем в онкообразование.
Еще одной причиной, приводящей к формированию подобного рода патологии, является наличие доброкачественной опухоли в железистых тканях простаты.
Стоит отметить, что низкодифференцируемое онкообразование локализуется не только в области предстательной железы.Такое заболевание выявляется также в:
- желудке;
- легком;
- молочной железе;
- шейке матки;
- мочевом пузыре.
Соответственно, факторы, приводящие к развитию определенной формы опухоли, могут различаться. К примеру, у женщин такое заболевание нередко встречается вследствие гормонального сбоя, случившегося после наступления менопаузы.
Симптоматика
Данное заболевание характеризуется несколькими симптомами, проявление которых зависит от локализации опухоли.
Однако существуют общие сигналы, сообщающие человеку о наличии заболевания:
- пропадает аппетит;
- возникают проблемы в желудочно-кишечном тракте (если в нем сформировалась опухоль);
- непроходящие слабость и сонливость;
- снижение веса;
- потеря работоспособности;
- появление отеков;
- головокружение.
При распаде онкообразования возникает общая интоксикация организма. Когда опухоль начинает метастазировать, наблюдается сильное истощение больного.
Что касается низкодифференцируемого ракового новообразования в простате, то следствием его возникновения становятся:
- задержка при мочеиспускании (опухоль давит на канал);
- энурез, или недержание мочи;
- появление небольшого количества крови в моче.
Диагностика заболевания
Так как низкодифференцируемая опухоль может образоваться в различных органах, ее диагностика проводится с использованием нескольких подходов. Перед врачами стоит задача не только выявить наличие онкообразования, но и определить, на какой стадии оно находится.
В первую очередь назначаются анализы крови и мочи, которые позволяют выявить воспалительный процесс, протекающий в организме. В дальнейшем применяется биопсия, во время которых проводится забор пораженных клеток.
Кроме того, специалисты отправляют пациентов на рентгенографию и УЗИ.
В зависимости от того, в каком органе развивается опухоль, не исключается забор мазка из слизистых оболочек матки и кишечника, колоноскопия и другие процедуры.
Естественно, если врач подозревает, что новообразование сформировалось в простате, то осуществляется ректальный осмотр предстательной железы и взятие секрета для дальнейшего анализа.
Лечение
Курс лечения назначается в зависимости от локализации патологии и текущей стадии ее течения. Немаловажными факторами, определяющими метод избавления от заболевания, являются индивидуальные особенности пациента и состояние его организма.
В основном лечение опухоли проводится посредством ее радикального удаления. Наибольшую эффективность такая процедура демонстрирует на 1-2 стадии течения заболевания. В последние годы популярность набирают малоинвазивные методы лечения раковых опухолей простаты.
Правда, в случае с низкодифференцируемым новообразованием их назначают довольно редко, так как выявить эту патологию на ранних стадиях довольно сложно. В основном применяются лучевая терапия, гормональная терапия, иммунотерапия, прием сильнодействующих лекарств.
После лечения
Прогноз лечения, как уже отмечалось, зависит от длительности течения заболевания, индивидуальных особенностей пациента и эффективности терапевтического курса.
В случае, если опухоль начала метастазировать в отдаленные органы и лимфатические узлы, выживаемость пациентов находится на очень низком уровне.
Многие из них не дотягивают до 5-летнего срока, служащего в качестве маркера успешности лечения онкозаболеваний.
Положительный прогноз при лечении опухоли простаты дается в 80% случаях, если новообразование выявлено на первой стадии.
Полное выздоровление наступает у 50-60% пациентов, у которых патологию обнаружили на второй стадии. В дальнейшем шансы на выздоровление резко уменьшаются.
Только 20-30% пациентов излечиваются на третьей стадии течения заболевания, а при образовании метастазов около 5% больных могут прожить до 3-5 лет.
Свежие статьи: Оцените
(6 проавших, средняя оценка: 5,00 из 5)
Загрузка…
Расскажите друзьям!
Источник: https://prostatit.zdorove.info/diagnostika/prognoz-pri-rake-prostaty.html
Прогноз и лечение низкодифференцированной аденокарциномы предстательной железы (простаты)
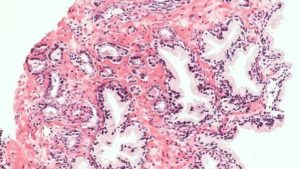
Аденокарциномой предстательной железы называется злокачественная опухоль, которая образуется из железистого эпителия простаты.
Она чаще всего диагностируется после 60 лет, что обусловлено застойными процессами и изменением гормонального фона. С возрастом риск развития этой патологии у мужского населения неуклонного увеличивается.
Аденокарцинома опасна тем, что на поздних стадиях образуются вторичные метастатические опухоли.
Причины возникновения
Аденокарцинома простаты — одна из разновидностей рака. По частоте встречаемости эта патология находится на 3 месте после рака желудка и легких.
Точные причины появления аденокарциномы не установлены. Развитию злокачественного процесса в тканях способствуют:
- Преклонный возраст мужчины.
- Расовая принадлежность. Чаще болеют азиаты и афроамериканцы.
- Отягощенный семейный анамнез. Наличие аденокарциномы у близких родственников (отца, дедушки, брата) повышает риск развития болезни у мужчины.
- Погрешности в питании. Развитию опухоли способствуют избыточное употребление жирной пищи и нехватка витамина D. Наличие в рационе мужчин сои и продуктов, содержащих селен, токоферол и каротиноиды, наоборот, снижает риск развития патологии.
- Хирургические вмешательства (стерилизация).
- Нарушение гормонального фона. Злокачественному перерождению тканей органа способствует повышение уровня андростендиона и тестостерона.
- Наличие доброкачественной гиперплазии (аденомы).
- Хроническое воспаление (простатит). Может возникать на фоне инфекции или застойных процессов в малом тазу.
- Интраэпителиальная неоплазия. Относится к предраковым состояниям. При воздействии мутагенных факторов образуются атипичные клетки, при бесконтрольном делении которых появляется опухоль.
- Атипичный аденоз.
К факторам риска также относятся инфекции (ИППП), нерегулярная половая жизнь, заражение ретровирусами и цитомегаловирусом, контакт с кадмием, нездоровый образ жизни и воздействие на организм канцерогенов.
Виды заболевания и отличия от аденомы
Имеется несколько видов рака. В зависимости от степени дифференцировки тканей выделяют высокодифференцированную, низкодифференцированную и умеренно дифференцированную аденокарциному. Ее не нужно путать с аденомой (доброкачественной гиперплазией).
Отличительными признаками рака простаты являются агрессивный рост опухоли, склонность к метастазированию и способность прорастать в окружающие ткани и органы. Визуально отличий может не быть, но чаще всего доброкачественные опухоли имеют ровные края, тогда как рак имеет нечеткие контуры. Поставить точный диагноз позволяет цитологический и гистологический анализы.
Ацинарная (мелкоацинарная и крупноацинарная)
Мелкоацинарная опухоль диагностируется редко. В тканях образуются мелкие островки, представленные видоизмененными железами, которые сливаются в одну опухоль. Атипичные клетки, входящие в ее состав, могут синтезировать муцин.
Мелкоацинарная аденокарцинома диагностируется наиболее часто. При крупноацинарной форме рака железистые образования большого размера. Клетки имеют гиперхромные ядра, которые хорошо окрашиваются. Эта патология диагностируется редко.
Умеренно дифференцированная
Под дифференцировкой подразумевается процесс, при котором клетки получают нужные свойства и функции и становятся специализированными. Умеренная дифференцировки означает, что имеется опухоль средней степени агрессивности. Клетки выполняют свои функции частично. Эта форма аденокарциномы стоит на 2 месте по распространенности.
Низкодифференцированная
Такая опухоль является наиболее опасной вследствие незрелости железистых клеток. Раковые клетки практически полностью видоизменены (не поддаются дифференциации).
При этой патологии опухоль часто имеет слоистое строение.
Она способна прорастать в окружающие органы и ткани и быстро давать вторичные метастазы.
Высокодифференцированная
Эта опухоль протекает наиболее благоприятно. При ней клетки железистого эпителия видоизменяются незначительно. Такие опухоли отличаются медленным прогрессированием. Высокодифференцированная аденокарцинома бывает темно-клеточной и светло-клеточной.
Степени и стадии по шкале Глисона
В зависимости от степени нарушения дифференцировки клеток выделяют следующие формы рака по шкале Глисона:
- медленно растущую (индекс от 2 до 6);
- средней степени агрессивности (индекс 7);
- агрессивную (индекс от 8 до 10).
Чем выше данный показатель, тем хуже прогноз. Количество баллов по шкале Глисона определяется посредством исследования тканей опухоли, взятых из предстательной железы. При множественной аденокарциноме изучают пробы из 2 самых крупных опухолей.
В развитии этой формы рака выделяют 4 стадии. На I стадии заболевание не проявляется.
Опухоль не выявляется в ходе пальпации и инструментальных исследований, но в крови может повышаться уровень ПСА (простатического специфического антигена).
При цитологическом анализе обнаруживаются атипичные клетки. Метастазы отсутствуют.
При аденокарциноме II стадии опухоль не выходит за границы железы. Новообразование выявляется при физикальном исследовании и в процессе УЗИ. Вторичные метастатические очаги не определяются. На III стадии опухоль выходит за пределы органа и прорастает в семенные пузырьки. Может поражаться мочевой пузырь и прямая кишка. Возможны регионарные метастазы в лимфатические узлы.На IV стадии онкологическое новообразование увеличивается в размере. Оно сдавливает уретру, что приводит к острой задержке мочи. Наблюдаются отдаленные метастазы. Чаще всего поражаются кости, легкие, печень и лимфатические узлы. На этой стадии терапия малоэффективна.
Характерные симптомы и признаки
Для этой патологии характерны симптомы в зависимости от наличия метастазов, распространения заболевания и стадии.
При данной болезни простаты долгое время жалобы могут отсутствовать. К симптомам аденокарциномы относятся:
- Ночное мочеиспускание (никтурия). Мужчины встают ночью 2-3 раза и чаще, чтобы помочиться.
- Частые позывы к мочеиспусканию в дневное время (поллакиурия). Бесконтрольное деление злокачественных клеток приводит к увеличению опухоли в размере. Воздействие оказывается на уретру и мочевой пузырь. При этом моча выделяется часто.
- Ощущение жжения или боль во время микций.
- Нестерпимые позывы к опорожнению пузыря.
- Боль в заднем проходе, лобковой области или промежности.
- Прерывистое мочеиспускание. У многих мужчин оно затруднено в самом начале. Напор мочеиспускания слабый.
- Ощущение наличия в мочевом пузыре остаточной мочи.
- Напряжение мышц живота во время микций.
- Вялость струи.
- Запор. Наблюдается в том случае, если в процесс вовлекается прямая кишка. Во время дефекации нередко появляется боль.
- Нарушение потенции.
- Боль в поясничной области.
- Наличие крови в семенной жидкости и моче.
- Недержание мочи.
- Отечность гениталий. Наблюдается при наличии метастазов в паховых лимфоузлах.
- Боль в костях.
Методы диагностики и лечение
Необходимо точно определить наличие атипичных клеток и рака, и можно ли его вылечить. Диагностика аденокарциномы должна быть комплексной.
Лечение проводится после УЗИ, анализа секрета простаты, общих клинических анализов, биохимического анализа, исследования уровня ПСА, пальцевого ректального осмотра, КТ, МРТ и цитологического анализа.
Дифференциальный диагноз проводится с другими видами опухолей.
Методы лечения и прогноз при аденокарциноме знает каждый опытный хирург. Независимо от того, где новообразование локализовано, требуется:
- Применение лекарств (обезболивающих, гормональных средств, моноклональных антител). Часто применяются Касодекс и Диферелин.
- Удаление предстательной железы (простатэктомия). Хирургическая терапия часто включает в себя энуклеацию яичек.
- Радиотерапия (облучение). Может проводиться после удаления органа и при невозможности операции.
- Применение противоопухолевых средств.
Прогноз выживаемости
Пятилетняя выживаемость при раке I и II стадий составляет 74-90%. До 10 лет и более живут около половины больных. При III стадии этот показатель составляет 40%, а при IV — около 15%. Прогноз на то сколько еще проживет человек при аденокарциноме поможет сделать только своевременная терапия.
Источник: https://ProPolip.info/urologiya/adenokartsinoma-predstatelnoy-zhelezy.html
Высокодифференцированный рак простаты
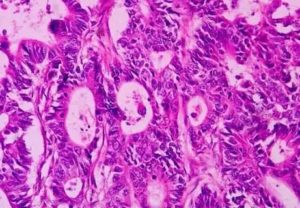
Метод биопсии делает забор материала для исследования на злокачественность опухоли.
Этот анализ также определяет, какой вид рака у пациента. Для гистологического исследования, кроме проб биопсии, используют опухоли, удалённые оперативным путём.
Степень дифференцированности клеток даёт информацию насколько агрессивно образование, в которое они входят.
Нормальные клетки получают видоизменение, мутируют и таким образом, перерождаются в онкологические структуры.
Чем больше клетка проходит обезличивание, теряет узнаваемость, тем агрессивнее онкологическая опухоль. Этот показатель в цифровом выражении определяется шкалой Глисона.
Симптомы
На раннем этапе болезнь может себя не проявлять. Многие симптомы не являются характерными только для аденокарциномы. Следует внимательно относиться к звоночкам, чтобы не пропустить начало заболевания.
Проблема может вызывать:
- Затруднённое мочеиспускание:
- слабая струя при опорожнении мочевого пузыря,
- частые позывы,
- опорожнение происходит не в полном объёме,
- возможны болезненные ощущения при мочеиспускании,
- частые позывы для опорожнения мочевого пузыря не только днем, но и среди ночи.
- На более поздних стадиях развития патологии боли в области:
- промежности,
- крестца,
- внизу живота,
- поясницы,
- заднего прохода.
Диагностика
Чтобы определить наличие опухоли, степень её злокачественности, стадию развития специалист назначает комплекс из нескольких диагностических мероприятий.
Это может быть:
- определение уровня ПСА в крови,
- забор материала (биопсия) для гистологического исследования,
- пальцевое обследование,
- трансректальная эхография,
- магнитно-резонансная томография,
- ультразвуковое обследование,
- рентген области малого таза.
Как лечится аденокарцинома предстательной железы?
Какие методы подойдут для создания программы помощи в каждом конкретном случае, решает специалист. Выбор мероприятий зависит от степени развития проблемы, возраста и общего состояния больного, вида опухоли.
На более поздних стадиях, если удаление патологии уже невозможно, то другими процедурами поддерживают состояние пациента, насколько есть возможность продлить жизнь.
Применяют:
- Гормонотерапию – назначают препараты, способные понизить уровень тестостерона.
- Лучевую терапию – ионизирующее облучение, которое влияет разрушающе на онкологические клетки.
- Криотерапию – воздействие на патологию низкими температурами.
- Брахитерапию – разновидность методов лучевой терапии. Радиоактивный йод вводится в опухоль, таким образом, получается воздействовать на злокачественные клетки изнутри, используя повышенные дозы активности носителя.
- Абляцию аденокарциномы – уничтожение патологических клеток высокоинтенсивным ультразвуком.
При обнаружении на достаточно ранних стадиях (2 и даже 3) низкодифференцированные опухоли поддаются лечению.
Обычно оно заключается в полном удалении простаты в комплексе с другими мерами. Существует несколько стандартных протоколов лечения низкодифференцированных опухолей.
В некоторых случаях низкодифференцированные опухоли оказываются весьма чувствительными к гормональным препаратам. Зачастую лечение также включает химиотерапию, которая может применяться как совместно с приемом гормонов, так и отдельно от него.
Химиотерапия характеризуется тем, что может быть назначена не каждому пациенту (в зависимости от остальных показателей его здоровья). Это – достаточно агрессивное лечение.
Некоторым больным вместо химиопроцедур назначают радиолучевую терапию, которая наносит меньше вреда здоровью пациента, однако при низкодифференцированных опухолях является существенно менее эффективной. Некоторые протоколы предусматривают совместное использование лучевой и химической терапии.
При обнаружении низкодифференцированной опухоли 4 стадии проводится исключительно паллиативное лечение, направленное на обеспечение нормального уровня жизни больного.
Аденокарцинома предстательной железы — это злокачественное эпителиальное новообразование, являющееся одной из основных причин смерти для пожилых мужчин.
Аденокарцинома простаты редко наблюдается в возрасте до 50 лет, но ее частота, как и смертельные случаи от этого заболевания, неуклонно повышается с возрастом и достигает максимума после 80 лет. Хоть это болезнь людей пожилых, жизнь уменьшается от рака предстательной железы на 9 лет.
Неопластический процесс, обнаруженный на ранних стадиях, хорошо лечится хирургически: онкоуролог проводит операцию – радикальную простатэктомию, удаляя предстательную железу и семенные пузырьки.
На более поздних стадиях показано лечение гормональными средствами, эффект от которых сопоставим с эффектом хирургической кастрации. При необходимости проводится химиотерапия, лучевая терапия.
На сегодняшний день лечение аденокарциномы предстательной железы проводится различными методами, выбор которых зависит от разновидности опухоли и стадии патологического процесса, а также возраста пациентов и их состояния.
Онкологи-урологи применяют хирургические методы, радиотерапию, разрушение опухоли (абляцию) ультразвуком (HIFU-терапия) или замораживанием (криотерапия), а также медикаментозное лечение, направленное на андрогенную блокаду клеток предстательной железы. Химиотерапию применяют в качестве последнего средства борьбы с аденокарциномой и ее метастазами при неэффективности прочих методов.
Хирургическое лечение аденокарциномы это открытая или лапароскопическая простаэктомия (полное удаление простаты), которая проводится только при нераспространении неоплазии за пределы железы. Полостная операция по удалению предстательной железы проходит под общим наркозом, эндоскопическое удаление – под эпидуральной (спинальной) анестезией.К операции по удалению яичек или их части (билатеральной орхэктомии или субкапсулярной орхэктомии) прибегают, когда онкологи принимают решение о целесообразности полной блокады выработки тестостерона. Но для этих целей можно применять гормональные препараты с тем же терапевтическим эффектом (см.
далее Лечение аденокарциномы предстательной железы гормональными средствами), поэтому данная операция делается в редких случаях.
Радиотерапия дает максимальный эффект тоже только на первых стадиях заболевания (Т1-Т2 или GI). При дистанционной лучевой терапии воздействию рентгеновских лучей подвергается сама простата и соседние лимфоузлы.
Внутритканевая контактная радиотерапия (брахитерапия) проводится путем введения в ткань железы микрокапсулы с радиоактивным компонентом (изотопами I125 или Ir192) с помощью иглы-аппликатора. Как уверяют специалисты, брахитерапия дает намного меньше побочных эффектов по сравнению с дистанционным облучением.
Кроме того, при дистанционной радиотерапии далеко не всегда удается обезвредить все атипичные клетки.
Лечение локализованной аденокарциномы предстательной железы методом ультразвуковой абляции (HIFU) осуществляется под эпидуральной анестезией трансректально, то есть через прямую кишку. При воздействии на опухоль четко сфокусированного ультразвука высокой интенсивности происходит разрушение пораженных тканей.
А в ходе криоабляции при воздействии на опухоль сжиженного аргона происходит кристаллизация внутриклеточной жидкости, что и приводит к некрозу ткани опухоли. При этом здоровые ткани благодаря специальному катетеру не повреждаются.
Поскольку после такого лечения выживает большинство пациентов, и опухоль почти не дает рецидивов, специалисты-онкоурологи European Association of Urology (Европейской ассоциации урологов) рекомендовали криотерапию при всех раковых опухолях предстательной железы, правда, в качестве альтернативного метода.
Медикаментозное лечение аденокарциномы предстательной железы подразумевает химиотерапию (о которой упоминалось в предыдущем разделе) и применение гормональных препаратов, воздействующих на синтез эндогенного тестостерона с целью его подавления.Однако при гормонорезистентных аденокарциномах их не используют. А чтобы убедиться в том, что гормонотерапия необходима, следует исследовать кровь на уровень содержания тестостерона и дигидротестостерона.
Данные препараты вводят внутримышечно или подкожно один раз в месяц или в три месяца (в зависимости от конкретного средства) в течение 1-1,5 лет.
Пациенты должны быть готовы к тому, что будут побочные эффекты, в том числе кожный зуд, головные и суставные боли, диспепсия, импотенция, повышение уровня сахара в крови, перепады артериального давления, повышенная потливость, ухудшение настроения, утрата волос и др..
Параллельно или отдельно от других препаратов назначаются антиандрогены, которые блокируют действие дигидротестостерона (ДГТ) на рецепторы клеток простаты. Чаще всего это Флутамид (Флуцином, Флутакан, Цебатрол и др.), Бикалутамид (Андроблок, Балутар, Бикапрост и др.) или Ципротерон (Андрокур).
Данные средства также имеют немало побочных действий, в частности, прекращение выработки спермы и увеличение молочных желез, депрессивное состояние и ухудшение работы печени. Дозировка и длительность приема определяются только лечащим врачом в зависимости от конкретного диагноза.
Чтобы снизить активность фермента ароматазы (см. Причины аденокарциномы предстательной железы) могут использоваться ее ингибиторы Аминоглутетимид, Анастрозол или Эксеместан. Данные препараты применяются на стадиях заболевания стадии Т2 по TNM, а также в случаях рецидивов опухоли после орхэктомии.
Препарат Проскар (Дутастерид, Финастерид) является ингибитором 5-альфа-редуктазы – фермента, который превращает тестостерон в ДГТ. Его назначение пациентам с аденокарциномой предстательной железы приводит к уменьшению размеров простаты и уровня ПСА (простато-специфичного антигена).
Среди побочных эффектов данного лекарственного средства отмечаются снижение либидо, уменьшение объема спермы, эректильная дисфункция, нагрубание грудных желез.
По данным многочисленных исследований, гормональное лечение аденокарциномы предстательной железы на стадиях Т3-Т4 (то есть при наличии метастазов) тормозит пролиферацию раковых клеток на достаточно длительное время при минимально возможных осложнениях.
Аденокарцинома предстательной железы развивается у мужчин, путем прорастания опухоли в простату или мигрируя лимфатическими путями. Аденокарцинома простаты представляет собой злокачественный процесс, рак начинается с эпителиальных клеток, заболевание часто приводит к летальному исходу мужчин уже в возрасте 55 лет.
Лечение рака простаты
Лечение аденокарциномы простаты чаще всего происходит хирургическим путем. Для повышения эффективности назначается медикаментозное лечение и физиотерапевтические процедуры. Наиболее важное значение имеет химиотерапия рака и лучевая терапия. Ацинарная карцинома предстательной железы чувствительна на раннем этапе развития в радиотерапии, потому процедура проводится перед операцией.
Ацинарная аденокарцинома встречается наиболее часто. Прогноз лечения зависит от выбранной методики и время диагностики основного заболевания.
Прогноз
Прогноз рака у мужчин в большинстве случаев неблагоприятный, что связано со скудной симптоматикой заболевания на раннем этапе и невозможностью его своевременно выявить. Конечно, это касается не всех случаев, есть и множество исключений.
Аденокарцинома предстательной железы по Глисону: рак простаты и прогноз
Заболевание аденокарцинома предстательной железы крайне редко встречается у мужчин, возраст которых не достиг 50-летия. Но перешагнув полувековой рубеж, пациент попадает в зону риска. Патология опасна неявной симптоматикой на первоначальном этапе и потому важно проходить плановые обследования и обращаться к доктору при первых же признаках дискомфорта.
Что такое аденокарцинома предстательной железы?
Аденокарцинома – онкологическое заболевание с высокой вероятностью летального исхода. По уровню смертности среди пациентов, патология занимает второе место после рака легких. Характерная черта – патологическая пролиферация клеток железистого эпителия, причем неоплазма не всегда ограничивается капсулой органа, прорастая в структуры органов, находящихся рядом.
Важно! Атипичные клетки посредством лимфотока поражают забрюшинные, подвздошные лимфоузлы. Метастазы в костную структуру проникают гематогенным способом. Таким образом заболевание распространяется по всему организму, ставя под угрозу жизнь пациента.
Виды и причины развития
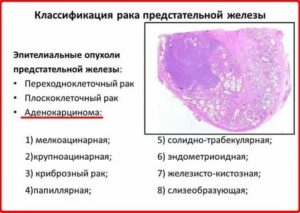
Злокачественное образование аденокарцинома простаты в среднем сокращает жизненный срок на 5-10 лет. Специалисты различают следующие виды заболевания:
- мелкоацинарная;
- высокодифференцированная;
- низкодифференцированный рак (ацинарная аденокарцинома простаты);
- папиллярная;
- солидо-трабекулярная;
- эндометриоидная;
- железисто-кистозная карцинома;
- слизеобразующая.
Причиной аденокарциномы является нарушение гормонального баланса в организме мужчины. При наступлении андропаузы гормоны перестают взаимодействовать по заведенному порядку, дисбаланс вызывает накопление дигидротестостерона (ДГТ) и провоцирует активацию деления клеток тканей железы.
ДГТ – это метаболит тестостерона, повышение уровня гормона приводит к снижению скорости активации и катоболизма. При этом женский гормон эстроген, который присутствует в организме каждого мужчины, накапливается и оказывает канцерогенное влияние на эстрогенные альфа-рецепторы тканей простаты.
Фактор возрастной, потому в зону риска попадают все мужчины после 60-65 лет – на их долю приходится 2/3 случаев заболевания.
Причины появления злокачественной опухоли в более молодом возрасте:
- недостаточность надпочечников, снижающая синтез ферментов;
- ожирение – в жировой ткани содержится ароматаза, синтезирующая эстроген;
- избыточность или недостаточность гормонов щитовидной железы;
- нарушения функции печени;
- курение, алкоголь;
- чрезмерное употребление пищевых добавок, продуктов, влияющих на гормоны;
- наследственные, генетические факторы;
- плохая экология.
Медики отмечают возрастание заболевания у мужчин после 40-45 лет по причине стрессов. Постоянное нервное напряжение вызывает гормональный дисбаланс – первая причина образования злокачественных опухолей.
Стадии аденокарциномы простаты
Существует международная классификация и система градации по Глиссону. Схема Whitmore:
- Т1 – начальная. Отсутствие характерных признаков, неявная диагностика, незначительные изменения анализов. Определяется при биопсии.
- Т2 – поражение части железы и капсулы. Диагностируется хорошо, пальпация покажет изменения органа.
- Т3 – активный рост опухоли. Стадия характерна поражением пузырьков, высокий риск метастазирования.
- Т4 – болезнь задевает половые органы, мочевыводящую, пищеварительную систему, сфинктер, прямую кишку и другие органы.
- N1 – степень пограничная с поражением стенок и лимфоузлов малого таза.
- N2 – претерпевают изменения все органы, костная ткань, процесс необратимый, фатальный.
Аденокарцинома предстательной железы по Глисону:
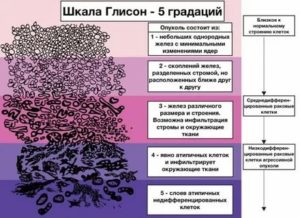
- G1 – образование состоит только из однородных желез с неделимыми ядрами;
- G2 – опухолевые клетки сохраняют обособленность, но с динамикой слияния;
- G3 – заметна инфильтрация стромы, тканей окружения;
- G4 – железа и ткани почти полностью поражены атипичными клетками опухоли;
- G5- опухоль представляет собой слоистое образование, клетки не поддаются дифференциации – это анапластический рак.
Существует балловый вариант оценки стадий заболевания:
- Т1 (G1) 1-4 балла – при своевременной диагностике хорошо лечится.
- Т2 (G2) 5-7 баллов – умеренно дифференцированный рак, лечение в 80% приносит хороший результат.
- Т3-Т4 (G3) – 8-10 баллов – это низкодифференцированная ацинарная аденокарцинома, метастазирующая в близлежащие органы, прогнозы неблагоприятные.
Важно! Самая распространенная форма – ацинарная аденокарцинома предстательной железы.
Что это такое? Патология, характерная большими размерами, множественностью метастаз, однако клинические проявления наступают так поздно, что диагностические меры на ранних стадиях не дают результата.
Неявные признаки схожи с простатитом, поэтому пациенты часто принимают лечения от воспаления простаты, не предполагая развитие раковой опухоли.
Лечение аденокарциномы предстательной железы
Несмотря на множественные патологии, можно победить рак простаты – прогноз выживаемости очень хороший. Радикальное хирургическое лечение дает гарантии в 95% случаев. Но только если предстательный орган затронут опухолью в первой степени развития.
Теперь о прочих стадиях:
- Вторая степень – лечение хирургическое с последующей реабилитацией. Характер обратимый.
Важно! Хирургический метод подразумевает удаление простаты, части мочеиспускательного канала, шейки мочевого пузыря.
- Третья стадия, которую Глисон определяет, как G3-4, требуется андрогенная блокада (кастрация) и сеансы лучевой терапии.
- На последней стадии пациенту проводится андрогенная блокада. При отсутствии результативности, применяется очаговая лучевая терапия, медикаментозная терапия с включением Флюцина, Эстрацита, Хлорида – сдерживающих ураганное распространение болезни.
Важно! Первичное обследование проводит уролог. Затем лечение продолжает андролог, который выяснит, насколько простата поражена недугом, назначит лечение.
Чтобы прояснить прогноз, рак простаты требует особенного лечения:
- Базалоидный – низкозлокачественный тип с быстрым разрастанием тканей. Метастазы не образуются. Терапия эстрогеном, прогестероном. Характерное проявление: обструкция каналов мочевыведения, локальное экстрапростатическое распространение.
- Плоскоклеточный – агрессивный и нечастый рак, встречающийся в 0,6% случаев. Группа риска – мужчины от 48 лет. Провоцирующей причиной может стать шистомоз. Характерен метастазами в костях, где сразу возникают боли. Неэффективность лучевой, гормональной, химиотерапии подтверждена клинически. Лечение: тотальная уретроэктомия, простатоэктомия.
- Ацинарная аденокарцинома воздействует на ацинарный эпителий простаты и/или переходную зону предстательной железы. Характерна множественными очаговыми поражениями, высоким количеством муцина в злокачественных клетках. Признаки последней стадии: боли в заднем проходе, позвоночном столбе.
- Высокодифференцированный рак – «второе» место по численности заболевания. Выживаемость пациентов намного выше, чем при любом другом типе онкологии простаты.
- Низкодифференцированная онкология – среднетяжелое заболевание, по системе баллов 5-7, лечение зависит от клинической картины патологии.
Прогноз и профилактика
Если поставлен диагноз рак простаты, прогноз напрямую зависит от типа заболевания и его развития. С первой по третью степень выживаемость выше 68-75%. Однако, при последней 4 стадии лечение направлено лишь на купирование болевых приступов и обеспечение пациенту как можно более спокойного ухода. Патология распространяется по всему телу и последствия уже необратимы.
Продолжительность жизни после проведенной терапии:
- Низкодифференцированная опухоль Т1 – 50% пациентов проживают минимум 6-7 лет;
- В стадии Т2 – живут до 5 лет 50% мужчин;
- В стадии Т3 – 25% пациентов не доживают до 5 лет;
- Стадия последняя приводит к быстрой смерти, примерно год живут не более 4-5% пациентов.
Онкология не будет приговором, если соблюдать меры профилактики. Очень многое зависит от меню и системы питания: избыток красного мяса, жиров, сладостей, низкая подвижность, отсутствие регулярной половой жизни, склонность к выпивке (пиву) – риск патологии у таких пациентов выше почти на 68%.
Следует пересмотреть рацион питания, включив:
- овощи (особенно помидоры);
- бобовые;
- фрукты;
- цельнозерновые продукты;
- орехи;
- шиповник, облепиху и ягоды черники.
Вернуться к нормальной половой жизни, дозировать употребление алкоголя, курение уменьшить, заняться спортом и вовремя проходить плановые обследования у доктора – вот и все правила, чтобы избежать ранней смерти от рака простаты.
Оцените публикацию: (2 5,00 из 5)
Загрузка…
Источник: https://ManExpert.ru/prostata/rak-prostaty/adenokartsinoma-predstatelnoj-zhelezy.html
Прогноз выживаемости при низкодифференцированном раке простаты
Статья на тему: «прогноз выживаемости при низкодифференцированном раке простаты». Узнайте больше о лечении болезни.
В современной медицинской практике принято разделять новообразования на высоко- и низкодифференцируемые. К первым относят доброкачественные опухоли.
Это связано с тем, что клетки подобных новообразований имеют структуру, схожую со здоровыми клетками. Злокачественные опухоли являются низкодифференцируемыми.
Их клетки претерпели множественные изменения, что отчетливо видно в ходе исследования. В частности, ядра этих элементов имеют другую структуру.
Обмен веществ в пораженных клетках направлен на потребление энергии и питательных веществ. Это приводит к их активному росту и делению, в результате чего раковые новообразования стремительно увеличиваются в размерах. Нередко лечение не оказывает никакого влияния на подобные опухоли.
Низкодифференцируемый рак простаты развивается на основе клеток, составляющих железистый эпителий предстательной железы. Прогноз при таком заболевании зависит от множества составляющих. В основном положительного эффекта от лечения достигают те пациенты, у которых онкообразование выявлено на ранних стадиях. Более длительное течение патологии приводит к негативному прогнозу.
Низкодифференцируемые опухоли являются наиболее агрессивными из всех известных на сегодняшний день новообразований. Они в течение короткого срока начинают метастазировать в лимфатические узлы, кровеносную систему и органы.
