Как убрать опухоль с влагалища
Опухли и чешутся половые губы: причины и лечение зуда и отека влагалища
Покраснение и зуд в интимной зоне – проблема, с которой сталкиваются многие женщины. Очень важно в таком случае выяснить, почему появилась сыпь, или опухло и чешется влагалище.
Ведь причиной может быть серьезное инфекционное заболевание. Паниковать не стоит, потому что одинаковые симптомы появляются и при совсем безобидных факторах, но и самолечением заниматься нельзя.
Нужна профессиональная диагностика.
Непатологические причины отека и зуда половых губ
Образ жизни, привычки, предпочтение определенных блюд могут вызывать зуд и набухание в интимной зоне. Эти причины не опасны, если их выявить вовремя и устранить.
Раздражение после бритья и эпиляции
Появление зуда может быть спровоцировано неправильно выполненной депиляцией. Перед удалением волос надо хорошо распарить кожу, нанести гель, сбривать волосы по направлению роста. Потом можно удалить оставшиеся «пеньки», двигаясь в обратную сторону. После процедуры следует нанести успокаивающий лосьон.
Что касается лазерной, а также ELOS эпиляции, то луч не только разрушает волос, но и повреждает здоровые клетки эпидермиса. На время регенерации тканей зуд и небольшой отек в интимной зоне у женщин – нормальное явление. Спровоцировать появление таких симптомов может и мазь с лидокаином, нанесенная перед процедурой. В большинстве случаев покраснение исчезает в течение суток.
Травмы после полового акта
Неправильное использование игрушек для взрослых, грубые действия, повышенная сухость слизистой могут вызвать появление микротрещин. Во время заживления поврежденный участок опухает и зудит. Также нарушение целостности кожного покрова сопряжено с риском инфицирования.
Несоблюдение правил использования прокладок и тампонов
Дополнительное удобство, представленное такими средствами гигиены, может стать причиной дискомфорта в области гениталий. Редкая смена прокладок и тампонов ведет к размножению бактерий, воспалительному процессу.
Синтетическое нижнее белье
Красивая кружевная отделка, яркие цвета и рюши могут спровоцировать раздражение. Если опухли и зудят половые губы после обновки белья, скорее всего, причина именно в нем.
Перегрев
Слишком горячая вода во время принятия ванны, загар без купальника, вспотевание летом или в холодную пору при неправильно выбранном гардеробе раздражают кожу. Зуд, жжение, слабая припухлость в интимной зоне у женщин в этом случае быстро проходят, если обеспечен правильный уход.
Переохлаждение
Одежда, не соответствующая поре года и погоде, не выполняет свои функции и не защищает половые органы от холода. Мороз, пронизывающий ветер раздражают кожу с последующим дискомфортом на несколько дней. При легком переохлаждении заметны непродолжительные «колики», в худшем случае в промежности будет все красное, отекшее и зудящее.
Патологические состояния
Если легкое раздражение проходит быстро и, в большинстве случаев, без применения медикаментов, то болезни разной этиологии требуют профессионального лечения после грамотной диагностики.
Аллергия и дерматит
Провоцируют недуг местные и системные факторы. К первой группе относятся химические компоненты стирального порошка, геля для интимной гигиены, кремов, смазок, тампоны и прокладки низкого качества, презервативы.
Системные факторы включают фармацевтические препараты, поступающие внутрь путем инъекций или в виде таблеток, продукты, вдыхаемые химикаты. Чаще всего на раздражители реагируют слизистые. Поэтому, если опух и чешется клитор – это не повод паниковать о возможной половой инфекции.
Сопутствующими симптомами аллергии являются мелкие прыщики в интимной зоне, повышенное образование секрета.
Стресс
Раздражение нервных окончаний не вызывает боли в силу легких импульсов. Но зуд при этом вполне ощутимый, а иногда труднопереносимый. Интенсивность симптомов зависит от организма женщины и тяжести переживаний.
При сильном стрессе ощутимый дискомфорт выступает как катализатор и даже оказывает положительный эффект. На некоторое время женщина отвлекается от нависших нерешенных проблем, чтобы избавиться от появившегося дискомфорта в интимной зоне.
Вульвит и вульвовагинит
Это воспалительный процесс, при котором дополнительными симптомами являются выделения белого или зеленоватого оттенка, боли при мочеиспускании, отек гениталий.
Патология встречается как у женщин, так и детей. Причиной воспаления у девочек чаще всего является неправильная гигиена, переохлаждение, травмы. У взрослых к этому стоит добавить беспорядочные половые связи, аборты.
Лобковые вши
Инфицирование происходит при интимной близости, бытовом контакте с больным человеком. Выявить проблему можно самостоятельно, обнаружив паразитов или следы от укусов. Кроме сильного зуда и красных точек других симптомов обычно нет. При сильном расчесывании появляется отек на внешних губах и лобке.
Дисбактериоз влагалища
В области гениталий различные микроорганизмы создают защитный барьер от проникновения инфекции. Если опухли малые губы, и чешутся большие, возможно, нарушен баланс, произошло замещение полезных бактерий болезнетворными.
Вызвать дисбактериоз способны неправильное питание, недостаточная гигиена, стресс.
Венерические заболевания
Разные инфекции могут выражаться одинаково: зуд, желтоватые или зеленоватые выделения, жжение при мочеиспускании, слабость, температура. Некоторые венерические заболевания протекают бессимптомно и несут серьезную угрозу воспаления уретры, шейки матки, матки.
Самостоятельно ЗППП лечить опасно. Даже стихание симптомов не свидетельствует о выздоровлении, в большинстве случаев болезнь переходит в хроническую форму.
Гормональные изменения
Дискомфорт в интимной зоне у женщин может проявляться и при правильном питании, тщательной гигиене, соблюдении культуры половых отношений. Всему виной гормональные изменения в определенный период.
- При беременности усиливается кровоснабжение тканей, и будущие мамы недоумевают, почему опухли половые губы, появился зуд, если результаты анализов хорошие, и соблюдены все рекомендации. Просто повышается чувствительность слизистой, проявляющаяся в остром реагировании даже на привычный гель.
- Во время климакса уменьшается выработка эстрогенов, появляется сухость, жжение.
- Перед менструацией усиливается кровоснабжение слизистой, и внезапно появившийся дискомфорт также быстро и проходит. Это явление носит циклический характер.
Другие причины
Дополнительных факторов, вызывающих дискомфорт в интимной зоне у женщин, очень много. Одни абсолютно безобидны, другие опасны. Можно упомянуть лишь основные.
- Кожные заболевания. У человека шелушатся и чешутся разные участки тела. Гениталии не являются исключением.
- Патологии внутренних органов и эндокринные заболевания. При сахарном диабете на половых губах появляются трещинки из-за повышенной сухости. При раздражении мочой зуд усиливается. Не меньший дискомфорт женщина ощущает при заболеваниях печени, почек, сердца, дисбактериозе кишечника.
- Бартолинит. Патология на начальном этапе проявляется отеком и зудом. Поэтому если опухла половая губа и чешется с одной стороны, возможно, это воспаление бартолиновой железы.
- Генитальный герпес. Инфекция может долго «дремать» в организме и проявиться при благоприятных для себя условиях: снижении иммунитета, нехватке витаминов, переохлаждении, простуде.
Основными симптомами являются сгруппированные водянистые пузырьки, подергивание изнутри и сильный зуд.
- Опухоль. Образование раковых клеток может сначала не вызывать подозрений. И главная проблема в том, что женщины пытаются справиться с легким зудом самостоятельно вместо того, чтобы пройти обследование.
- Гельминты. Глисты могут попасть на половые губы из заднего прохода и оставить продукты жизнедеятельности.
- Грибковые поражения. Основными симптомами патологии являются отек половых губ, зуд, обильные белые выделения с кислым запахом.
Диагностика
Одинаковые симптомы могут быть признаком разных заболеваний, и многие требуют не только визуального, но и лабораторного, инструментального обследования.
На первом приеме врач собирает анамнез, выясняет нюансы образа жизни, предпочтений в питании пациентки, потом осматривает ее и решает, нужны ли дополнительные исследования:
- анализ кала позволяет выявить гельминтов;
- мазок показывает природу грибковой инфекции;
- анализ крови позволяет выявить венерические инфекции;
- биопсия необходима при подозрении на новообразование.
При необходимости может потребоваться консультация других специалистов, обследование и лечение по их профилю.
За 3 дня до посещения доктора надо исключить половые контакты, гигиену проводить только с применением детского мыла, не спринцеваться антисептиками. В день приема после водных процедур желательно не мочиться.
Как убрать зуд и припухлость половых губ
Для устранения дискомфорта можно применять медицинские препараты и проводить домашние процедуры. Но снятие симптомов не всегда решает основную проблему, поэтому необходимо комплексное и правильное лечение.
Какие аптечные препараты могут помочь
- Отек и покраснение вследствие недостаточной гигиены пройдут при обработке гениталий детской присыпкой, антисептиками: Мирамистин, Хлоргексидин, Солкосерил, Перекись водорода 3%.
- При аллергии доктор прописывает Супрастин, Эриус, Телфаст, Кларитин.
- Подавить активность дрожжеподобных грибов способны Клотримазол, Клиндамицин, Нистатин, Леворин.
- Для восстановления микрофлоры назначают Лактожиналь, Лактонорм, Лактобактерин, Фемилекс. Дополнительно в рацион надо включить больше кисломолочных продуктов, каши из разных круп, кисели.
- При педикулезе помогает Ниттифор.
- Инфекционные заболевания требуют антибактериальной терапии.
- При новообразованиях пациентка находится под наблюдением, при необходимости проблему решают хирургическим путем.
Как снять отек и зуд половых губ народными методами
- При незначительном нарушении микрофлоры рекомендуют спринцевание молочной сывороткой 2 раза в день.
- При отеке и воспалении помогут прохладные компрессы из отвара ромашки, мяты, листьев березы.
- Микротрещинки заживляет облепиховое масло, кашица из алоэ.
Если немного опухли и слегка чешутся половые губы без совета с врачом можно пользоваться слабым раствором марганцовки, соды, фурацилина.
Применение сока или отвара любого растения может спровоцировать аллергическую реакцию.
Рекомендации
Соблюдение несложных правил значительно снижает риск появления дискомфорта в виде половых органов.
- Необходимы регулярные водные процедуры с применением гипоаллергенных средств. Если не подходит гель для интимной гигиены, лучше купить детское мыло. Прокладки и тампоны следует менять не реже, чем каждые 4 часа.
- Нормализация психологического состояния исключит «атаку мурашками» в интимной зоне и по всему телу. Если самостоятельно не получается справиться со стрессом или переживаниями, надо пропить успокоительные препараты по рекомендации доктора.
- Следует носить белье из натуральных тканей удобного покроя, чтобы исключить натирания и раздражение, одеваться по погоде. Комфортное утепление необходимо и ногам.
- Дважды в год рекомендован прием витаминных комплексов. В индивидуальном порядке доктор может сократить интервал.
Важное значение в профилактике неприятных симптомов являются периодические посещения доктора. Своевременная диагностика помогает определить сложные патологии на начальной стадии и разработать концепцию лечения.
Источник: https://VseProZud.ru/zud-u-zhenshhin/intimnyj-zud/opuhli-i-cheshutsya-polovye-guby-prichiny-i-lechenie-zuda-i-oteka-vlagalishha
Опухоль влагалища: 14 причин и методов лечения
Люди с опуханием влагалища часто предполагают, что у них дрожжевая инфекция, но это только одна из многих возможностей. Отек влагалища может быть вызван аллергией, инфекциями, передаваемыми половым путем (ИППП), кистами или грубым сексом. Лечение будет зависеть от причины.
Любой, кто испытывает отек влагалища, должен искать признаки инфекции и обращаться к врачу за диагностикой и лечением.
Причины
Ниже приведены 14 возможных причин отеков влагалища, а также возможные варианты лечения.
1. аллергия
Аллергическая реакция может привести к опуханию влагалища. Вагина является чувствительной частью тела и может реагировать на любое количество ингредиентов, содержащихся в средствах личной гигиены, таких как
- мыло
- смазочные материалы
- влагалищные мытья и придурки
- тампоны и прокладки
- вагинальные контрацептивы
- лосьоны и кремы для тела
- латексные презервативы
Опухоль может появиться в ответ на появление нового продукта, но продукт, с которым знаком организм, также может вызвать аллергическую реакцию. Если человек подозревает, что у него аллергия на то или иное изделие, лучше всего прекратить его использование и обратиться к дерматологу.
2. Раздражение
Даже если аллергия отсутствует, организм может негативно реагировать при контакте с определенными продуктами. Даже самые популярные и широко используемые химические ингредиенты могут вызвать отеки влагалища.
Часто во всем виноваты химические ароматы. Они встречаются во многих продуктах, контактирующих с влагалищем, в том числе:
- стиральное порошок
- ароматы
- туалетная бумага
- мытья тела
- бомбы для ванны и мыло.
Некоторые типы тканей также могут вызывать раздражение влагалища и отеки. В частности, кружевное или полиэфирное белье может раздражать кожу.
Иногда причиной отеков является порез нижнего белья. Тонкие стринги или G-струны могут не полностью покрывать этикетки, что может вызвать ненужное трение в течение дня и привести к набуханию.
Важно выявлять и избегать раздражающих веществ. Если человек перестал употреблять определенный препарат и опухоль спала, возможно, он нашел виновника.Любому, кто не в состоянии определить причину отеков влагалища, следует обратиться к врачу или дерматологу.
3. Жестокий секс
Сексуальный контакт может вызвать опухоль во влагалище. Если во влагалище недостаточно смазано, дополнительное трение может привести к дискомфорту или боли во время секса, а также к отекам во влагалище после секса.
Жестокий половой акт может также разорвать влагалищные ткани, подвергая человека более высокому риску инфицирования.
Если человек подозревает, что грубый половой акт вызвал отеки во влагалища, он может уделить больше времени прелюдии или использовать смазку для снижения трения.
Болеутоляющее средство, отпускаемое без рецепта, или нестероидное противовоспалительное средство (НСПВ) может помочь, если отеки вызывают боль. Болеутоляющие средства, такие как ибупрофен, можно приобрести в Интернете.
4. киста Гартнера в протоке
Проток, образующийся в плоде, когда развиваются мочеполовые и половые органы, обычно исчезает после рождения. Если часть этого канала остается, он известен как канал Гартнера. Оставшаяся ткань может прикрепляться к стенке влагалища и развиваться в кисту.
Кисты протоков Гартнера, как правило, безвредны, но могут стать проблематичными, когда вырастут. Киста в протоке Гартнера может заразиться или вызвать боль и отеки во влагалище.
В некоторых случаях киста появляется как рост на внешней стороне влагалища.
Хирургия часто необходима для удаления проблемной кисты в протоке Гартнера. Как только киста исчезнет, симптомы должны уменьшиться.
5. кисты Бартолина
Бартолиновые железы находятся по обе стороны влагалищного отверстия. Они выделяют влагу и помогают обеспечить смазку.
Киста на одной из этих желез может оставаться незамеченной до тех пор, пока не заразится, и тогда может возникнуть абсцесс. Кроме того, кожа вокруг влагалища может стать воспаленной и болезненной. В некоторых случаях может возникнуть ощущение жжения или кровотечение.
Если киста или абсцесс мал, он может стекать сам по себе. Теплая, неглубокая ванна может облегчить боль, а лекарства, отпускаемые без рецепта, могут уменьшить боль и отеки.В более тяжелых случаях врач может порекомендовать антибиотики, хирургический дренаж или удаление кисты.
6. целлюлит
Целлюлит — бактериальная инфекция внутренних слоев кожи, которая может привести к отеку, покраснению и нежности кожи. У человека может развиться целлюлит, когда бактерии попадают в порез, например, при бритье лобковой области.
Регулярная чистка среза может помочь в борьбе с инфекцией. В некоторых случаях врач порекомендует антибиотики.
7. Бактериальный вагиноз
Перерастание вредных бактерий во влагалище может привести к вагинозу. Симптомами могут быть отек и сероватые выделения с неприятным запахом.
Многие случаи решаются самостоятельно, но врач может порекомендовать антибиотики для ускорения выздоровления.
Регулярная очистка влагалища и отсутствие потенциальных раздражающих веществ может помочь предотвратить бактериальный вагиноз.
Также рекомендуется избегать использования таких продуктов, как души, которые нарушают бактериальный баланс во влагалище.
8. дрожжевая инфекция
Дрожжевая инфекция вызвана зарастанием вида Candida грибков. Это может вызвать отек влагалища и другие симптомы:
- горение
- боль во время секса и мочеиспускания
- покраснение
- толстые, толстые, толстые выделения
- раздражённая кожа
Дрожжевые инфекции лечатся противогрибковыми препаратами. Однако для постановки диагноза рекомендуется обратиться к врачу, так как другие заболевания имеют аналогичные симптомы.
9. ИППП и цервицит
Некоторые из этих инфекций могут вызвать воспаление шейки матки, которое называется цервицит. Симптомами цервицита могут быть боль во время полового акта, кровотечение между месячными и аномальные выделения.
Ниже приведены некоторые ИППП, которые могут вызвать отек влагалища.
- Хламидия: Это может серьезно повредить репродуктивную систему женщины, а также привести к болезненному мочеиспусканию и необычным выделениям.
- Гонорея: Симптомы у женщин часто легкие и легко путают с инфекциями мочевыводящих путей или мочевого пузыря. Другие симптомы включают кровотечение в промежутках между менструациями и повышенный выброс.
- Трихомониаз: Это вызвано паразитами и может не иметь симптомов. Когда они появляются, симптомы могут включать зуд, болезненность, боль во время мочеиспускания и изменения в выделении.
Любой, кто подозревает, что у него ИППП, должен обратиться к врачу.
10. Генитальный герпес
Вирус простого герпеса часто вызывает скопления крошечных болезненных волдырей вблизи влагалища. Они могут лопнуть и стать болезненными язвами.
Если одни люди не замечают симптомов, то другие считают, что опухоль, боль и боли в теле сопровождают эти боли.
В настоящее время не существует лекарства от генитального герпеса, но отпускаемые по рецепту лекарства могут сократить или предотвратить вспышки заболевания.
11. Отек
Термин «отек» обозначает скопление воды или жидкости в организме. Отек во влагалище обычно вызван тем, что лимфатические узлы или вены не дренируются.
Условия, которые увеличивают матку или оказывают давление на вены таза, такие как фиброиды матки или беременность, могут вызвать отек.
Врач должен определить причину отека, чтобы вылечить его. В некоторых случаях легкий массаж области может помочь уменьшить отечность, но это следует делать под наблюдением врача.
12. Беременность
Беременность также может вызвать опухоль во влагалище.
По мере роста плода он может оказывать давление на таз и близлежащие мышцы и кровеносные сосуды.
Это давление может вызвать воспаление и вызвать возврат крови и жидкости из лимфатической системы, что может привести к отеку.
Если человек подозревает, что беременен, он может пройти тест на беременность. Тесты на беременность можно приобрести в аптеке или в Интернете.Любой человек, испытывающий неудобные отеки во время беременности, должен проконсультироваться с врачом по поводу безопасных лекарственных средств.
13. Сексуальное нападение
Травмы в результате изнасилования или сексуального насилия также могут вызвать отеки влагалища и кровотечение, а также боль в тазу.
Ресурсы доступны для людей, которых принуждают вступать в сексуальные отношения.
Такие организации, как Национальная сеть по борьбе с изнасилованиями, злоупотреблениями и кровосмешением (RAINN) в Соединенных Штатах предлагают бесплатную конфиденциальную поддержку.
Круглосуточная горячая линия организации также обеспечивает связь между звонящими и местными службами, которые могут оказать помощь. Горячая линия RAINN имеет номер 800-656-HOPE (4673).
Людям, подвергшимся изнасилованию или сексуальному насилию, следует рассмотреть возможность посещения врача для обсуждения возможных вариантов и получения необходимого лечения.
14. Посторонние предметы во влагалище
Когда организм пытается изгнать инородный предмет, застрявший во влагалище, симптомы могут включать:
В некоторых случаях врачу может понадобиться удалить посторонний предмет.
Регулярная очистка влагалища может предотвратить застревание в ней предметов.
Когда обратиться к врачу
Опухоль во влагалища обычно не является результатом тяжелого заболевания. Любому, кто не уверен в причинах, следует обратиться к врачу.
Поиск профессионального диагноза при наличии следующих симптомов:
- признаки инфекции, такие как жар или озноб
- болезненные или невыносимые симптомы
- постоянные симптомы
Любой, кто подозревает, что у него ИППП, должен обратиться к врачу.
Для выявления причины отеков влагалища врач может провести медицинское обследование или анализ крови. Существует множество лекарственных средств для лечения отеков во влагалище, и большинство случаев заболевания поддаются быстрому и эффективному лечению.
Мы отобрали связанные между собой товары, основываясь на качестве продукции, и перечислили все «за» и «против» каждого из них, чтобы помочь вам определить, какие из них будут работать лучше всего для вас.
Мы сотрудничаем с некоторыми компаниями, которые продают эти продукты, что означает, что Healthline UK и наши партнеры могут получать часть дохода, если вы совершаете покупку по вышеуказанной ссылке (ссылкам).
Источник: http://UpSkin.ru/mednews/opuxol-vlagalishha-14-prichin-i-metodov-lecheniya.html
Рак влагалища: симптомы, признаки рака влагалища, клинические рекомендации, лечение рака влагалища
Влагалище — орган женской репродуктивной системы, который представляет собой канал, соединяющий шейку матки с вульвой (наружными женскими половыми органами).
Его стенка состоит из мышц, снаружи покрыта оболочкой из соединительной ткани, изнутри выстлана слизистой оболочкой. В среднем длина влагалища у взрослых женщин по передней стенке составляет 7,5 см, по задней — 9 см.
Спереди к влагалищу примыкает мочеиспускательный канал и мочевой пузырь, сзади — прямая кишка.
Рак стенки влагалища — довольно редкая злокачественная опухоль.
Виды и стадии рака влагалища
В зависимости от гистологического строения, выделяют два типа рака влагалища:
- Чаще всего встречается плоскоклеточный рак влагалища. Он получил свое название за то, что развивается из плоскоклеточного эпителия, выстилающего орган изнутри. Такие злокачественные опухоли обычно растут медленно, редко прорастают в соседние органы и дают отдаленные метастазы.
- Реже встречаются более агрессивные аденокарциномы. Они происходят из железистых клеток, которые вырабатывают слизь. Аденокарциномы чаще, чем плоскоклеточный рак влагалища, прорастают в соседние органы, распространяются в лимфатические узлы и дают метастазы.
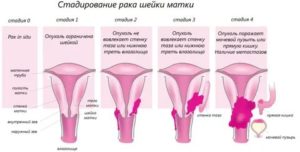
Стадии рака влагалища:
- На 1 стадии опухоль имеет диаметр до 2 см (IA) или больше (IB), но не прорастает за пределы влагалища.
- На 2 стадии опухоль имеет диаметр до 2 см (IIA) или больше (IIB) и прорастает в соседние ткани.
- На 3 стадии опухоль сильнее прорастает в соседние ткани и распространяется в регионарные лимфоузлы.
- Рак влагалища 4 стадии характеризуется прорастанием в прямую кишку, мочевой пузырь, либо за пределы таза (IVA), или наличием отдаленных метастазов (IVB).
Причины рака влагалища
До 75% случаев рака влагалища и шейки матки связаны с инфекцией вирусом папилломы человека (ВПЧ). Существуют разные типы вирусов, они могут вызывать бородавки на руках и ногах, губах, языке, кондиломы в области половых органов. Некоторые типы возбудителей способны приводить к злокачественной трансформации клеток.
Другие факторы риска рака влагалища у женщин:
- Возраст. В 85% случаев плоскоклеточные карциномы развиваются у женщин старше 40 лет. Почти половина случаев приходится на женщин старше 70 лет.
- Вагинальный аденоз — состояние, при котором в слизистой оболочке влагалища появляются участки, выстланные железистыми клетками, характерными для шейки матки, матки и фаллопиевых труб. Риск рака при этом повышен незначительно, и все же такие женщины нуждаются в повышенном внимании со стороны врачей-гинекологов. По статистике вагинальный аденоз встречается у 40% женщин.
- Рак и предраковые изменения шейки матки повышают риск плоскоклеточного рака влагалища. По мнению большинства исследователей, это связано с тем, что рак влагалища и шейки матки имеют схожие факторы риска. Иногда рак влагалища возникает после рака матки.
- Курение вредит не только легким. Она повышает риск рака влагалища в два раза.
- Употребление алкоголя. Одно из недавних исследований показало, что самый низкий риск рака влагалища отмечается среди женщин, которые вообще не употребляют спиртное.
- ВИЧ—инфекция. Согласно данным некоторых исследований, вирус иммунодефицита также повышает риски.
- Существует такое состояние, как пролапс матки: при этом матка опускается и выпадает во влагалище. Патологию можно лечить хирургическим путем или с помощью колец-пессариев. Есть некоторые данные о том, что длительное ношение пессария может приводить к хроническому раздражению влагалища, которое, в свою очередь, повышает риск рака. Эти данные не имеют достоверных подтверждений.
Наличие какого-либо фактора риска или даже сочетания разных факторов еще не гарантирует того, что у женщины обязательно возникнет рак. В то же время, иногда онкологические заболевания возникают у женщин, у которых нет вообще ни одного фактора риска из этого списка.
Симптомы рака влагалища
На ранних стадиях симптомы обычно отсутствуют. Зачастую первым проявлением становятся вагинальные кровотечения, не связанные с месячными. Однако, этот симптом неспецифичен, он встречается и при других патологиях, например, при подслизистых миомах — доброкачественных образованиях в мышечном слое стенки матки.
Другие признаки рака влагалища также неспецифичны и встречаются при других патологиях:
- Чувство дискомфорта и боль во время полового акта.
- Выделения из влагалища.
- Уплотнение, узел, образование во влагалище.
- Боли в области таза.
- Болезненные мочеиспускания.
- Запоры.
Последние три симптома из списка, как правило, встречаются на поздних стадиях, когда опухоль распространилась за пределы влагалища.
Возникновение любых вышеупомянутых проявлений — не повод для паники, но однозначно повод обратиться к врачу в самое ближайшее время. Скорее всего, это не рак. Но вы не узнаете точно, пока не пройдете обследование.
Методы диагностики
Обследование начинается с осмотра гинеколога и PAP-теста (другие названия — мазок Папаниколау, мазок на цитологию). Если врач обнаружил патологически измененные участки, а анализ выявил атипичные клетки, назначают кольпоскопию.
Во время процедуры во влагалище вводят зеркала и осматривают его с помощью специального аппарата, — кольпоскопа — который увеличивает изображение с помощью линз.
Для того чтобы лучше рассмотреть и оценить патологически измененные участки, гинеколог наносит на слизистую оболочку влагалища раствор уксусной кислоты или йода.
Кольпоскоп не вводят во влагалище, во время осмотра он находится на некотором расстоянии. Это безопасное исследование, его можно проводить даже во время беременности.Во время кольпоскопии можно провести биопсию — получить фрагмент ткани из патологически измененных участков и отправить их в лабораторию для изучения особенностей строения клеток, ткани. Биопсия — самый точный метод диагностики рака.
При необходимости проводят другие исследования:
- Рентгенография грудной клетки помогает обнаружить метастазы в легких.
- Компьютернаятомография помогает четко оценить форму, положение, размер опухоли, поражение лимфоузлов и соседних органов. Иногда во время КТ применяют контраст: раствор дают выпить или вводят внутривенно. Если обнаружено подозрительное образование, под контролем компьютерной томографии в него можно ввести иглу и выполнить биопсию.
- Магнитно—резонанснаятомография также помогает оценить степень распространения рака. Это более сложное и трудоемкое исследование по сравнению с КТ, но иногда оно имеет преимущества.
- Позитронно—эмиссионнаятомография применяется для поиска метастазов. В организм вводят специальное вещество с радиоактивной меткой и выполняют снимки специальным аппаратом. Раковые клетки накапливают это вещество, и все очаги становятся видны на снимках.
- Ректороманоскопия — эндоскопическое исследование прямой и толстой кишки. Показано при большой и/или расположенной близко к кишке опухоли влагалища.
- Цистоскопия — эндоскопическое исследование мочевого пузыря. Во время него может быть проведена биопсия.
Как лечат рак влагалища?
На I–II стадиях опухоль может быть удалена хирургическим путем, на III–IV стадиях основными методами лечения рака влагалища становятся химиотерапия и лучевая терапия. С женщиной работает команда врачей-специалистов: гинеколог, онкогинеколог, химиотерапевт, радиотерапевт и др.
Хирургическое лечение
В зависимости от того, где находится опухоль, и насколько сильно она распространилась за пределы органа, при раке влагалища применяют разные варианты операций:
- Иногда при небольших опухолях I стадии удается выполнить локальную резекцию. Влагалище сохраняют, а новообразование удаляют с участком окружающей здоровой ткани.
- Вагинэктомия — удаление влагалища. Она бывает частичной (когда удаляют часть органа), полной и радикальной (когда влагалище удаляют с окружающими тканями).
- Трахелэктомия — удаление влагалища вместе с шейкой матки. К такому хирургическому вмешательству прибегают в редких случаях, когда опухоль находится в верхней части влагалища.
- Гистерэктомия — удаление влагалища вместе с маткой. Часто при этом также удаляют часть окружающих тканей, маточные трубы и яичники. Операция может быть выполнена через влагалище или через разрез (или, в случае с лапароскопическим вмешательством, — через прокол) на животе.
- Эвисцерациятаза — наиболее радикальная и серьезная операция, когда вместе с влагалищем, маткой и придатками матки удаляют прямую и часть толстой кишки, мочевой пузырь.
Зачастую вместе с влагалищем удаляют близлежащие (регионарные) лимфатические узлы.
Химиотерапия
Химиотерапию при раке влагалища назначают до операции, чтобы уменьшить размеры опухоли, в сочетании с лучевой терапией, чтобы усилить ее эффект.
Применяют разные препараты: цисплатин, карбоплатин, 5-фторурацил, доцетаксел, паклитаксел.
Зачастую сложно сказать, какая схема химиотерапии будет наиболее эффективна, так как рак влагалища встречается редко, и на данный момент проведено не так много исследований.
Лучевая терапия
Лучевую терапию применяют перед хирургическим вмешательством вместе с химиотерапией, либо, если опухоль распространилась на соседние органы и лимфоузлы, в качестве самостоятельного вида лечения. Облучение при раке влагалища можно проводить разными способами:
- Из внешнего источника. Женщину помещают рядом со специальным аппаратом и облучают область влагалища.
- Брахитерапия — облучение опухоли из миниатюрного источника, помещенного внутрь влагалища.
Зачастую внешнее облучение при раке влагалища сочетают с брахитерапией.
Прогноз выживаемости. Бывают ли после лечения рака влагалища рецидивы?
Для оценки прогноза при онкологических заболеваниях существует показатель пятилетней выживаемости. Он обозначает процент пациентов, которые остались в живых спустя 5 лет после того, как был установлен диагноз. При раке влагалища этот показатель довольно оптимистичен:
- На I стадии — 84%.
- На II стадии — 75%.
- На III и IV стадии — 57%.
Узнать точную стоимость лечения
Прогноз наименее благоприятен при раке влагалища с метастазами. Но он встречается относительно нечасто, так как такие опухоли растут и распространяются медленно.
Реабилитация после лечения рака влагалища
После лечения может возникать рецидив рака влагалища, иногда развиваются злокачественные опухоли в других органах. У женщин, которые прошли лечение по поводу рака влагалища, повышен риск развития злокачественных опухолей вульвы, мочеточника, пищевода, легкого, мочевого пузыря. Поэтому после наступления ремиссии нужно регулярно являться на осмотры к гинекологу.
Осложнения после лечения рака влагалища
Основное осложнение, с которым сталкиваются женщины после лечения рака влагалища — преждевременный климакс и бесплодие. Зачастую это приводит к психологическим комплексам, депрессии.
Если женщина планирует в будущем иметь ребенка, нужно заранее обсудить этот вопрос с врачом. Возможно, доктор порекомендует криоконсервацию яйцеклеток.
Сексуальная жизнь после лечения
Для того чтобы женщина могла вести после хирургического лечения и удаления влагалища половую жизнь, прибегают к помощи реконструктивно-пластической хирургии. Влагалище можно восстановить, например, с помощью участка кишки.
Обычно после реконструктивной операции оргазм становится невозможен. Но, если удается сохранить клитор, женщина сохраняет способность испытывать клиторальный оргазм.
Лучевая терапия может привести к сужению влагалища, в результате половые контакты могут стать болезненными. Справиться с этим симптомом помогают увлажняющие кремы с гормонами, специальные расширители.
Профилактика и ранняя диагностика
Меры профилактики рака влагалища сводятся к предотвращению папилломавирусной инфекции и отказу от вредных привычек:
- Избегайте беспорядочных половых связей.
- Занимайтесь сексом с презервативами: это снижает риск инфицирования ВПЧ, хотя и не защищает полностью.
- Регулярно посещайте гинеколога и сдавайте мазки на цитологию — это поможет вовремя обнаружить предраковые изменения и принять меры.
- Если вы курите — откажитесь от вредной привычки.
- От папилломавирусной инфекции защищает вакцина Гардасил.
Вовремя диагностировать опухоль помогают регулярные осмотры гинеколога и мазки Папаниколау. Если вас начали беспокоить те или иные симптомы, не стоит откладывать визит к врачу.
Стоимость лечения рака влагалища
Стоимость лечения зависит от ряда факторов: стадии опухоли, программы лечения, продолжительности пребывания в стационаре, ценовой политики клиники.
В Европейской онкологической клинике можно получить медицинскую помощь на уровне ведущих западных онкологических центров, но по более низкой цене.
У нас есть все необходимые оригинальные препараты, превосходно оснащенная операционная, в которой проводятся хирургические вмешательства любой степени сложности.
Источник: https://www.euroonco.ru/oncology/onkoginekology/rak-vlagalishha
Опухоль (новобразование) во влагалище: виды и симптомы
С опухолью во влагалище может столкнуться любая женщина. Образования в области влагалища могут формироваться из эпителиальной или фиброзной ткани слизистого слоя, а также сосудов.
Женские болезни в виде новообразований доброкачественного характера могут длительное время протекать без каких-либо симптомов, но когда шишка увеличивается, то женщина ощущает инородное тело, появляется боль при половом акте, нарушается отток мочи.
Иногда новообразование может достигать размеров куриного яйца, шишка может иметь ножку или широкое основание. Также бывают случаи, когда доброкачественная опухоль малигнизирует.
При злокачественных образованиях возникают метастазы, рак может захватить ткани вульвы, шейку матки, матку, яичники и даже отдаленные органы, если не начать лечение.
Удалению доброкачественные новообразования должны подвергаться обязательно, поскольку они несут потенциальную опасность ракового перерождения клеток.
Классификация
Женщины чаще сталкиваются с фибромами, миомами, липомами и другими доброкачественными опухолями влагалища, однако иногда возникают и онкологические новообразования, которые намного опаснее.
Доброкачественные же, в свою очередь, могут нагноиться, может произойти некроз, они могут малигнизировать. Врачи подбирают терапию в зависимости от вида образования.
К опухолям доброкачественного типа относятся:
- Папиллома. Новообразование формируется из эпителиальных тканей, имеет вид сосочков. Возникает по причине инфицирования ВПЧ.
- Гемангиома влагалища. Мягкое новообразование из сосудов. Цвет опухоли красный или синий, она может прорастать сквозь окружающие ткани.
- Фиброма начинает свое формирование из соединительной ткани на стенках матки из-за гормональных сбоев и прорастает во влагалище.
- Миома. Формируется, когда начинается деление одной клетки мышечной ткани. Миоматозные узлы могут локализоваться на любой стенке органа.
- Липома влагалища. Такое новообразование образуется на шейке матки из жировых тканей. Жировики появляются из-за закупорки сальных протоков, и не несут серьезной угрозы организму, но могут приводить к нарушению мочеиспускания и другим осложнениям.
- Бартолинит. Опухоль, которая возникает на входе во влагалище по причине бактериального инфицирования.
- Киста влагалища. Шишка, заполненная тканями эпителия или жидкостью. Возможен врожденный или травматический тип кисты.
Рекомендуем к прочтению Лимфома — что это такое и сколько проживет человек
Помимо доброкачественных образований возможно также развитие карциномы влагалища. Речь идет о раке – опасном для жизни заболевании.
В основном доктора имеют дело с вторичной карциномой, то есть с метастатическим раком влагалища, который метастазировал из матки или ее шейки. Сама по себе карцинома тоже может пускать метастазы.
Если доброкачественные опухоли могут только прорастать в окружающие структуры, и то не всегда, то рак отличается метастазами в паховые лимфоузлы, а также в другие органы.
Симптомы
Если речь идет о доброкачественных опухолях влагалища, то они практически никогда не сопровождаются какими-либо признаками, поэтому часто выявляются лишь на плановом приеме у гинеколога. Опухоли при входе во влагалище женщина может обнаружить сама. Только когда новообразование сильно увеличивается в размере, оно может выдать себя такими признаками:
- ощущение инородного тела;
- периодические болезненные ощущения;
- кровь в моче или после полового акта;
- отек входа во влагалище;
- затруднения в использовании тампонов и при занятиях сексом;
- выделения с гнойным запахом и цветом;
- затруднение мочеиспускания и дефекации.
При метастазировавшей карциноме к вышеописанным признакам можно отнести боли в животе как во время менструаций, кровянистые выделения между циклами, раковая интоксикация. По каким симптомам можно обнаружить патологию, необходимо знать каждой женщине, чтобы своевременно обратиться к доктору и пройти обследование.
Лечение
Лечение доброкачественных опухолей влагалища, если они не растут и не приводят к нарушению функциональности мочеполовых органов, заключается в наблюдении. В других случаях проводится консервативная терапия или оперативное вмешательство:
- при папилломах применяется Солковагин;
- врач также может иссекать или вылущивать опухоль из подслизистого слоя;
- может проводиться лигирование или пересекание ножки новообразования, если она имеется;
- если существует угроза повреждения окружающих тканей, то стенка кисты может иссекаться частично, после чего края оставшейся части лигируются, а образовавшаяся полость дренируется;
- применение криодеструкции помогает разрушить новообразование при помощи жидкого азота;
- с помощью электрокоагуляции или плазмокоагуляци опухоль и ее сосуды прижигаются или выпаиваются;
- проведение склеротерапи проводится для того, чтобы купировать сосуды, питающие опухоль, специальными препаратами.
Для полного удаления шишки может применяться радиоволновая терапия, лазеротерапия или стандартная операция скальпелем. После проведения лечения врач назначает пациентке необходимые медикаменты (витамины, антибиотики, иммуностимуляторы). После лечения рекомендуется в течение двух месяцев воздерживаться от половой близости и физических нагрузок.
Лечение рака влагалища зависит от общего состояния больной, ее возраста, стадии распространения онкологического процесса на окружающие органы, а также от наличия метастазов. Злокачественная опухоль обязательно подлежит хирургическому удалению. Операция может проводиться несколькими способами в зависимости от распространения опухоли:
- удаляется верхняя часть влагалища (частичная вагинэктомия);
- иссекается всё влагалище и окружающие лимфатические узлы (радикальная вагинэктомия);
- удаляется влагалище, матка, яичники, мочевой пузырь, кишечник, регионарные лимфоузлы (экзентерация органов МТ).
Также назначаются химиотерапия и лучевая терапия. Они же могут быть альтернативой операции, если пациентка имеет противопоказания к хирургическому вмешательству, или на четвертой стадии рака, когда операция уже не проводится.
- Химиотерапия. Данный метод может проводиться до оперативного вмешательства и позволяет уменьшить размер новообразования. Лечение химическими препаратами после удаления опухоли помогает убить ее остатки и отдаленные метастазы. К сожалению, такой метод лечения убивает не только злокачественные клетки, но и здоровые, приводя к ряду негативных эффектов. У женщины выпадают все волосы на голове и на теле (в том числе и брови с ресницами), может возникнуть вздутие, тошнота, рвота, головная боль, отечность. После химической терапии падает иммунная система женщины, и она становится подверженной инфекционным заболеваниям. Поэтому врач обязательно назначает пациентке иммуномодуляторы и витаминные комплексы.
- Лучевая терапия. Облучение проводится в комплексе с химиотерапией, что повышает его эффективность. Такая процедура может поводиться местным путем, когда лучи направлены именно на новообразование, или локальным, когда облучается вся женщина, что помогает удалить метастазы. Локальная лучевая терапия обладает теми же побочными эффектами, что и химиотерапия, но в менее выраженной степени.
- Гормональная терапия. Лечение с применением гормональных препаратов назначается, если женщине было проведено радикальное хирургическое вмешательство по удалению органов малого таза, в частности, яичников. В таком случае назначается пожизненная заместительная гормональная терапия.
После лечения рака требуется некоторое время на восстановление организма, поэтому женщина должна четко выполнять все врачебные предписания и придерживаться рекомендаций.
При помощи народной медицины новообразования во влагалище любого характера вылечить невозможно.
Народные средства могут только убрать некоторую симптоматику, в том числе часть побочных эффектов после прохождения химиотерапии. После того как была проведена вагинэктомия, врачи проводят реконструктивную операцию, в ходе которой берут из бедра или ягодицы лоскут кожи, формируют из него влагалище и проводят приживление на место удаленной.
Профилактика и прогноз
Доброкачественные влагалищные новообразования имеют благоприятный прогноз при своевременном обращении к доктору. После оперативного удаления опухоли женщина может успешно забеременеть, выносить и родить ребенка.
Если опухоль была злокачественная, то прогноз будет зависеть от того, какую стадию имела патология на момент начала лечения, какими способами проводилась терапия.
После вигинэктомии женщина уже не сможет испытать вагинальный оргазм, но при сохранении клитора пациентка во время секса будет испытывать клиторный оргазм.
После облучения вагина может укорачиваться и сужаться, что может потребовать использования гормональных увлажняющих средств перед половым контактом.
Прогноз жизни после полного удаления органов малого таза составляет пятьдесят процентов, а при лечении рака на ранних стадиях пятилетняя выживаемость около восьмидесяти пяти процентов.
Чтобы предотвратить возникновение вагинальных опухолей, необходимо сократить факторы риска, а также дважды в год проходить плановый осмотр у гинеколога.
Источник: https://rakuhuk.ru/opuholi/vo-vlagalishche
