Как называется операция зашивания шейки матки
Пластика шейки матки: как делают операцию, последствия коррекции, фото до и после
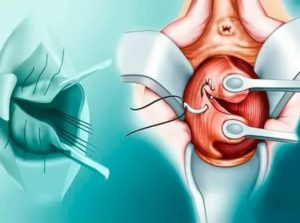
Пластика шейки матки – операция, к проведению которой прибегают после осложненных родов и других нарушений. Часто этот метод вмешательства используют для возвращения женщине репродуктивной функции.
Выделяют и другие показания к использованию радикального метода восстановления анатомического строения, но какие? Процесс нормируется жесткими противопоказаниями к проведению, зависимо от выбранной методики воздействия.
Стоит ли делать пластику и что будет, если отказаться от нее? Какой метод выделяют в качестве эффективного и безопасного единовременно? Как проходит восстановление после операции, какой прогноз? Ответы, волнующие читателя – далее.
Что такое пластика шейки матки и матки
Под понятием пластика шейки матки подразумевают операцию, проводимую на половых органах женщины, обеспечивающую коррекцию внутреннего состояния шейки матки. Этот процесс направлен на изменение формы и структуры влагалища, такая операция носит название метод Эммета. Вмешательство обеспечивает коррекцию внешнего вида и выявление патологий, протекающих в органах женской половой системы.
Диагностическая пластика позволяет выявить или опровергнуть наличие воспаления. Показания для ее проведения могут быть обнаружены при кольпоскопии, цитологическом обследовании или в ходе гинекологического осмотра.
Реконструктивная пластика проводится после тяжелых родов, абортов, проведенных на поздних сроках.
Также показанием для использования метода является анатомически измененная, грубая структура полового органа, с формированием рубцов или спаек на шейке. Такое нарушение приводит к изменению репродуктивной функции, возможно бесплодие.При деформации шейки матки, женщина часто сталкивается с проблемой невынашивания беременности, ее самопроизвольного прерывания, преждевременных родов.
Перечень показаний
Перечень показаний к проведению пластики шейки матки включает:
- врожденные патологии строения органов репродуктивной системы;
- перенесенные тяжелые роды с многочисленными разрывами;
- спайки и рубцы на шейке матки, влияющие на способность женщины к зачатию;
- нарушение формы шейки, после проведенного вакуумного аборта или выскабливания;
- гипертрофия;
- выворот слизистой оболочки (эктропион), направленный в вагину;
- полипоз;
- открытие шейки матки при беременности (истмико-цервикальная недостаточность).
Медикаментозное лечение в перечисленных случаях не даст заметных результатов. Потому единственный метод, позволяющий вернуть анатомическую форму шейки матки, – пластика.
Внимание! Периодические гинекологические осмотры – залог женского здоровья. Гипертрофия органа и другие нарушения, не всегда проявляются сразу после родов. Патология может быть обнаружена спустя несколько лет.
Виды операций
Оптимальная техника проведения операции определяется зависимо от вида деформации. Лапароскопия – наиболее безопасный, удобный метод проведения, отличающийся коротким периодом восстановления. Лапаротомию используют, если нужно получить доступ к окружающим тканям. Операция с влагалищным доступом позволяет оценить состояние шейки матки и степень ее деформации.
Подробно обо всех используемых методах пластики:
- Лапароскопия. Безопасная операция, отличающаяся щадящим воздействием на внутренние органы. Не требует глубоких иссечений. В 3 местах делаются проколы, рассекается кожа. Для проведения используются специальные ножи и камера.
- Лапаротомия. Доступ к органам обеспечивается через разрез на брюшной стенке. Операция опасна из-за риска возникновения кровотечений и длительного восстановления. Преимущество метода в том, что он обеспечивает получение широкого доступа для обследования всех, рядом расположенных органов.
- Влагалищная. Операция проводится с использованием гинекологического и хирургического оборудования, ультразвуковой и лазерной техники. Врач осматривает полость, оценивает форму и структуру тканей.
- Плазмолифтинг. Проводится после удаления деформированных участков тканей шейки матки. Основной целью является восстановление слизистой оболочки, выстилающей влагалище.
- Конизация. Процедура, направленная на удаление гипертрофии при истмико-цервикальной недостаточности.
Удобный метод доступа определяет врач, рассматривая показания к проведению операции. Сейчас популярностью пользуется влагалищный метод и лапароскопия. Врачи отказываются от использования лапароскопии из-за рисков для репродуктивной функции.
Вмешательства по технологии Штурмфорда и Эммета рассматривают отдельно:
- Метод Эммета – лигатура накладывается по направлению к внешнему зеву. Слизистые оболочки цервикального канала при этом не затрагиваются. Метод применяется при родовых разрывах, если в процесс не вовлечен канал шейки матки.
- Методика Штурмфорда – заключается в проведении пластической операции, сочетающейся с ампутацией. Хирург выполняет круговой разрез над местом поражения, а затем накладывает шовный материал, по разрезу, захватывающему все слои шейки. Метод используют для исправления анатомической структуры основного детородного органа женщины.
Операция Эммета используется для ликвидации старых рубцовых образований. Основным преимуществом техники является отсутствие повреждений слизистой цервикального канала.
ИМЦ или истмико-цервикальная недостаточность проявляется у женщин во 2 и 3 триместре беременности. Если есть патология, зев шейки не справляется с давлением, которое оказывает плод и начинает открываться.
Цервикальный канал увеличивается в размерах. Вмешательство по методу Штурмфорда проводят при беременности, часто именно эта технология позволяет сохранить жизнь ребенка и избежать преждевременных родов.
Противопоказания к проведению пластики
Перечень противопоказаний включает:
- нарушения свертываемости крови;
- наличие патогенной флоры в области женских половых органов;
- инфекционные и воспалительные процессы органов мочеполовой системы;
- период обострения заболеваний;
- образования злокачественного характера;
- ИППП и СПИД.
Нарушения свертываемости крови рассматриваются как временные противопоказания к операции. Вмешательство может быть проведено после стабилизации самочувствия женщины. Перед проведением пластики шейки матки женщина должна пройти полное обследование и сдать анализы, требуется определенная подготовка.
Внимание! Пластику, независимо от выбранного метода нужно проводить после окончания менструального кровотечения, тогда матка успеет восстановиться до следующих месячных.
Предоперационная подготовка
Обследование, необходимое перед пластикой включает:
- УЗИ органов мочеполовой системы;
- рентгенография грудной клетки в двух проекциях;
- ЭКГ;
- общий анализ крови и мочи;
- коагулограмма;
- анализ крови на гемоглобин;
- анализы на СПИД, сифилис;
- онкоцитологический мазок шейки матки;
- мазок на флору.
Участковый гинеколог может направить женщину на операцию после получения всех результатов анализов. Наличие отклонений от норм является поводом для дополнительного медикаментозного лечения.
Как подготовиться
Процесс подготовки к операции включает:
- Прием антигистаминных препаратов за 3 дня до планируемого вмешательства.
- За сутки до операции нужно отказаться от приема гормональных препаратов и антикоагулянтов. О постоянном приеме таких составов нужно уведомить врача-гинеколога. Также стоит отказаться от употребления спиртных напитков.
- Провести удаление волос в интимной зоне.
- Сделать клизму вечером накануне вмешательства и утром перед операцией.
- За 2-3 суток нужно соблюдать диету, исключающую употребление продуктов, активно действующих на органы пищеварения и провоцирующих метеоризм.
- За 6-8 часов до вмешательства нужно отказаться от употребления жидкости.
Внимание! В клинике женщине проведут антисептическую обработку половых органов специальным раствором.
Метод проведения пластики матки и ее шейки определяется в зависимости от показаний к проведению вмешательства. Во всех случаях используются саморассасывающиеся нити, которые удаляются самостоятельно по истечении 1 месяца. Швы после пластики снимать не нужно.
Пациентку укладывают на операционный стол и проводят обработку влагалища и шейки матки антисептическим раствором. При использовании лапаротомии или лапароскопии дополнительно дезинфицируют низ живота.
При лапароскопии, в области брюшины проделывают 3 прокола и помещают инструменты. Для лапаротомии нужен широкий доступ, потому в районе брюшины послойно рассекают ткани, а затем расширяют область специальным инструментом.
При использовании влагалищного доступа, в вагину женщины вводят зеркала и расширяют их.
Во время операции, врач при помощи радиоволнового, лазерного и обычного скальпеля иссекает поврежденные ткани. Затем накладываются швы из рассасывающегося материала. Операции позволяют восстановить ткани при опущении или выпадении матки. Длительность вмешательства – около 1 часа. Операцию проводят под местным и общим наркозом. Тип анестезии выбирается после определения вида операции.
Процесс восстановления
Сразу после проведения, женщине рекомендованы к приему обезболивающие препараты и антибиотики, позволяющие снизить риск присоединения патогенной флоры. В первые 48 часов после вмешательства, женщина остается в стационаре. Обработку очага проводит медицинский персонал. После выписки, для обеззараживания влагалища используют специальные свечи.
Процесс реабилитации после операции (в среднем) занимает около 1 месяца. Именно такое время нужно, чтобы обеспечить заживление поврежденных тканей и рассасывание шовного материала. В месте иссечения образуются новые клетки, которые начинают нормально функционировать.
Перечень основных правил, обеспечивающих безопасное течение восстановления:
- нельзя принимать горячую ванну, посещать баню или сауну;
- не стоит сидеть в первые 2 суток;
- запрещено заниматься сексом в первые 3 недели;
- не рекомендуется тужиться в процессе дефекации, чтобы процесс опорожнения проходил просто, можно использовать глицериновые суппозитории;
- использовать тампоны;
- нельзя посещать бассейны и купаться в природных водоемах.
Через месяц после проведения пластики, женщина должна пройти гинекологический осмотр. Врач оценит степень заживления и восстановления.
Внимание! В первые 6 месяцев после вмешательства стоит обеспечивать профилактику нежелательной беременности. В дальнейшем, роды возможны только посредством кесарева сечения.
Последствия и осложнения
Пластика шейки матки, как и любое оперативное вмешательство, опасно послеоперационными осложнениями и последствиями. Причина их появления не всегда заключается в неопытности или некомпетентности оперирующего хирурга. Иногда она заключается в снижении иммунитета пациентки или несоблюдении правил послеоперационного периода.
К перечню опасных осложнений относят:
- кольпит;
- маточные кровотечения;
- эндометрит;
- вульвовагинит;
- сепсис;
- перитонит.
Маточные кровотечения часто связаны с расхождением швов. О возникновении такого осложнения свидетельствует появление боли в послеоперационном периоде, кровяные или гнойные выделения, имеющие неприятный запах. При возникновении таких симптомов, женщине нужно обратиться к врачу в обязательном порядке.
Внимание! Если не делать пластику, например, при ИЦН, женщина не сможет забеременеть и благополучно выносить ребенка. Также нарушения могут стать причиной развития разных новообразований в половых органах.
Проведение пластики шейки матки часто представляет собой единственный возможный метод, позволяющей женщине репродуктивного возраста забеременеть и успешно выносить плод.
Показания к проведению вмешательства определяет врач-гинеколог, он подбирает удобный и нетравматичный метод проведения. После операции, исход и вероятность появления осложнений зависит от самой женщины и ее отношения к собственному здоровью.После выписки из больницы нужно контролировать свое состояние, при выявлении самых незначительных изменений, обращаться к гинекологу.
Источник: https://sheika-matka.ru/matka/vsjo-o-vidah-plastiki-shejki-matki-i-samoj-matki/
Резекция шейки матки | Университетская клиника
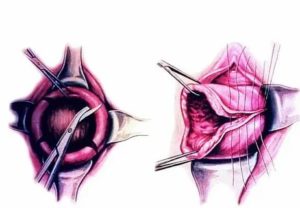
Резекцией шейки матки называется её полное или частичное удаление. Современная медицина практикует частичное вмешательство, сохраняющее детородную функцию женщины. Именно такой тактики придерживаются врачи Университетской клиники, имеющие большой опыт операций на репродуктивных органах.
Резекция шейки матки в Санкт-Петербурге
Показания к резекции шейки матки
- Дисплазия – предраковое поражение шейки матки, вызванное инфицированием папилломавирусом.
- Лейкоплакия и эритроплакия – предраковые состояния слизистой шейки, вызванные возрастными изменениями.
- Карцинома in situ – начальная стадия рака, при которой злокачественный очаг не распространяется за пределы слизистой.
- Опущение матки и шейки. В этом случае резекция шейки проводится в комплексе с другими пластическими операциями на интимных органах.
- Глубокие распространённые рецидивирующие эрозии шейки, не поддающиеся более щадящему лечению.
- Увеличение шейки (гипертрофия) и её удлинение (элонгация).
- Выраженный выворот (эктропион) шеечных тканей, который нельзя убрать другим путем.
Методы резекции шейки матки
- Ножевой – в этом случае изменённую часть шейки убирают с помощью хирургического инструмента. Достаточно эффективный метод проведения операции резекции шейки матки, позволяющий устранить даже распространенные онкологические очаги и скорректировать размеры шеечной части матки при ее увеличении, удлинении, опущении. Современные методики позволяют провести такую операцию без осложнений и кровотечений, сохранив женщине в дальнейшем возможность иметь детей.
- Радионожевой, при котором поражённые участки удаляются специальным прибором – радионожом, действующим с помощью высокочастотных радиоволн. Ткани разрезаются специальным холодным электродом, поэтому не обжигаются. Метод бескровный и малоболезненный. Радиоволны губительно воздействуют на различные микроорганизмы, поэтому при дисплазии 1,2 и даже 3 степени, вызванной вирусом герпеса, после резекции не возникает рецидивов болезни.
- Лазерный – в этом случае патологические очаги вырезают или испаряют с помощью лазера. Это бескровный, безопасный, щадящий метод лечения.
Методики могут сочетаться между собой, давая лучший результат. Выбор метода лечения осуществляется врачом. Это помогает подобрать наиболее подходящую тактику, способствующую быстрому заживлению и не вызывающую рубцовых изменений шейки.
Операции по резекции шейки матки
- Конизация – удаление конусообразного участка шейки матки с захватом части проходящего внутри нее цервикального канала. Применяется при дисплазии и других предраковых состояниях. Может проводиться с помощью радиоволн (радиоволновая конизация) и электрического тока (диатермоконизация).
- Петлевая эксцизия – иссечение патологического очага с помощью специальной нагретой петли из нержавеющей стали.
- Частичная ампутация – резекция 2/3 части шейки матки. Метод применяется при различных злокачественных и доброкачественных опухолях, гиперплазии (увеличение шейки матки) и её элонгации (удлинении). Проводится с помощью лазера или хирургического инструмента (ножевой метод).
Все методики резекции, применяемые в Университетской клинике, не лишают женщину возможности забеременеть и родить ребёнка. Вмешательства, проведённые на ранних стадиях болезней, почти не снижают эластичности шеечных тканей и не увеличивают риск разрывов в родах.
Результативность современных методов резекции шейки матки согласно научным исследованиям
| Критерий | Результат | Пояснение |
| Сохранение менструального цикла | 79,9% | У остальных женщин наблюдается незначительная альгоменорея – болезненные месячные. Менструальная дисфункция развилась только в случаях запущенных форм болезни |
| Наступление беременности после резекции шейки матки | 36,7% | В остальных случаях женщины не планировали иметь детей |
| Успешность беременности у прооперированных женщин | 93,2% | В 6,8% случаев беременность закончилась выкидышем или замиранием. Все эти женщины до операции страдали злокачественными опухолями или запущенной формой дисплазии |
Беременность и роды у прооперированных женщин не вызывают рецидивов болезни и не требуют повторного лечения. Травматичность резекции шейки матки и ее последствия напрямую зависят от степени развития патологического процесса. Поэтому чем раньше выявлено заболевание, тем проще и легче проходит лечение.
Подготовка к резекции шейки матки
Перед ее проведением женщине назначаются:
- Расширенная видеокольпоскопия – процедура, проводимая с помощью прибора-видеокольпоскопа. Аппарат снабжен видеокамерой и источником света, дающими возможность освещать область шейки матки и передавать данные на монитор. Для более четкого выявления патологических очагов шейку матки смазывают специальным раствором, делающим измененные участки заметнее. Это позволяет выявить распространенность поражения.
- Мазок на цитологию, с помощью которого выявляются раковые, предраковые и воспалительные процессы в клетках.
- Биопсия – взятие небольшого фрагмента пораженных тканей для гистологического (клеточного) исследования на рак и различные опухоли. Метод выявляет тип патологических клеток, находящихся на шейке матки.
- Мазки на флору для обнаружения инфекций. В этом случае сначала нужно будет подлечить инфекционный процесс, а уже потом проводить резекцию шейки матки.
- УЗИ малого таза назначается при подозрении на онкологические процессы. Метод выявляет злокачественные опухоли внутренних половых органов и пораженные лимфоузлы.
- Анализы крови на общее исследование, время кровотечения, свертываемость. Эта диагностика позволяет оценить состояние организма женщины и при необходимости назначить терапию, улучшающую свертываемость крови и другие показатели.
- Анализы на ВИЧ, сифилис и гепатиты.
Как проводится резекция шейки матки
Операцию делают сразу после окончания критических дней, чтобы быть уверенными в отсутствии беременности и дать организму возможность восстановить ткани до следующей менструации.
Процедура проводится амбулаторно на гинекологическом кресле под лёгким внутривенным или местным наркозом. Вмешательство проходит в несколько этапов:
- В половые пути пациентки вводится гинекологическое зеркало. Шейка матки очищается от выделений. Проводится расширенная кольпоскопия – процедура осмотра половых путей, во время которой выявляются участки патологических тканей, которые нужно убрать.
- Поле этого врач удаляет патологические очаги с помощью хирургического инструмента, лазера, электрической петли или радиоволнового электрода.
- Удалённые ткани направляют в лабораторию. Здесь проводится оценка линии резекции – края образцов, полученных при проведении конизации шейки матки и других вмешательствах, должны быть чистыми и не содержать измененных клеток.
- Затем, после резекции шейки матки, женщина, в зависимости от тяжести вмешательства и своего самочувствия, может сразу идти домой или остаться на какое-то время в клинике под наблюдением медперсонала.
После проведения операции до разрешения врача нельзя жить половой жизнью, поднимать тяжести, спринцеваться, купаться в водоёмах, перегреваться, вводить в половые пути различные лекарства. Для сбора выделений после резекции шейки матки разрешается использовать только прокладки – тампоны нельзя.
После резекции нужно будет посетить врача, который посмотрит, как происходит регенерация тканей, и при необходимости назначит дополнительное лечение.
В Университетской клинике можно пройти весь цикл лечения болезней с помощью резекции шейки матки, начиная с подготовительного этапа, заканчивая полным восстановлением. Лечебный процесс осуществляют опытные врачи, владеющие передовыми техниками хирургических вмешательств на шейке матки.
Источник: https://unclinic.ru/centr-lechenija-shejki-matki/rezekcija-shejki-matki/
Пластика на шейки матки: назначение и проведение операции
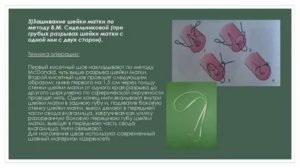
После тяжелой беременности и сложных родов матка женщины не всегда остается в идеальном состоянии. Причиной развития патологии становятся неестественные формы при родовой деятельности или разрывы. Пластика шейки матки требуется для возобновления структуры и нормализации состояния женского внутреннего органа.
Процедура проводится по технологии, выбираемой для каждой пациентки в отдельности, в зависимости от особенностей присутствующих патологий. Перед осуществлением операции рекомендуется ознакомиться с общими понятиями, рассмотреть показания и виды мероприятия.
Пластика на шейке матки: что это такое?
Процедура представляет собой оперативное вмешательство в половые органы женщины с целью корректировки внутреннего состояния шейки матки. Благодаря процессу подлежит изменению форма и структура полости влагалища. Пластика влагалищной части имеет отдельное название – операция Эммета.
Операция, подразумевающая коррекцию внешнего состояния, необходима при выявлении патологических процессов, протекающих во влагалище. Врачи для устранения выявленного заболевания прибегают к таким вмешательствам: реконструктивно-пластическим или диагностическим.
Проведение операции под общим наркозом
В последнем случае процедура проводится для выявления или отсутствия воспаления. Патология первоначально выявляется при гинекологическом осмотре, кольпоскопии или после маска, взятого цитологическим методом.
Второй тип – реконструктивно-пластическая коррекция. Она рекомендуется к применению после тяжело проходивших родов, совершенного аборта, при диагностике, анатомических изменении грубой структуры. В таких ситуациях формируются один рубец или несколько спаек на шейке матки. При их наличии матка не может выполнять свои репродуктивные функции.
Из-за деформированной шейки выявляются последствия: невозможность забеременеть, патологическое не вынашивание плода. Проблема выливается в выкидыши, роды, преждевременно начинающиеся, беременность, протекающая с опасностью прерывания.
Показания к пластике
Перед назначением операции проводимой по пластике при опущении шейки матки, врач выявляет диагноз и определяется с объемом работы. Хирургическое вмешательство требуется провести обязательно из-за выявленных патологий, влияющих на функционирование репродуктивной системы.
Выделяют ситуации, при которых рекомендуется провести коррекцию:
- Изменения формы шейки после проведенного аборта;
- Нарушения гипертрофии, такие как удлинение маточной шейки;
- Выпадение внутреннего органа или его существенное опускание;
- Пороки развития структуры репродуктивной системы;
- Образование истомико-цервикальной недостаточности (ИЦН);
- Протекание тяжелого родоразрешения, из-за которого появились многочисленные глубокие разрывы;
- Образовавшиеся рубцы на шейке матки или спайки после хирургического вмешательства на гениталиях;
- Аномалии врожденного типа;
- Диагностированный полипоз;
- Изменения вида и формы внутреннего строения органов при выявлении заболеваний гинекологического типа или в силу возраста женщины.
- Воспалительный процесс – эктропион, при протекании которого слизистая оболочка выворачивается в противоположную сторону, попадая в вагину.
Как лечить эрозию нерожавщим женщинамПолипоз шейки матки
Некоторые нарушения формируются в течение длительного периода, поэтому могут возникнуть не сразу после тяжелых родов или других патологий, а через определенное время.
Не стоит проводить коррекцию внутреннего эпителия при выявлении противопоказаний. Выделяют состояния женского организма, при которых запрещено проводить пластику:
- Заболевания, спровоцированные появлением мутационных клеток, в результате чего диагностировано новообразование злокачественного характера;
- Болезни половой системы, сопровождающиеся прикреплением инфекции, или венерические заболевания;
- Протекающая беременность на любой неделе гестации;
- Воспаление внутри мочеполовой системы.
Перед началом пластики пациент сдает анализы: лабораторные и инструментальные. Нужно проконсультироваться с терапевтом на возможность проведения операции и отсутствие противопоказаний.
Виды операций и техника проведения
Перед проведением хирургического вмешательства пациентке осуществляется обработка промежности и внутренней полости влагалища промыванием антисептической жидкостью: Хлоргексидином или Мирамистином. С кожных покровов устраняется весь волосяной покров с лобной части гениталий и половых губ.
Для коррекции используется скальпель радиоволновой, лазерный или обычный. Под его воздействием удаляют ткань с рубцами, формируют новый цервикальный канал. После выполненной процедуры проводится зашивание на шейки матки нитками специального типа, которые рассасываются самостоятельно через непродолжительный период времени.
Во время осуществления работы с лазером, техника позволяет укоротить связки, сшить внутренний слой эндометрия атонического типа при опущении или выделении шейки из влагалища. Процедура проводится под местным наркозом или под общей анестезией.
Существующие разновидности пластики
- Влагалищная – доктор внимательно осматривает полость, форму и структуру маточной шейки и устраняет выявленные деформации и изменения эпителия. Процедура проводится с применение инструментов хирургического типа или гинекологического, а также ультразвукового или лазерного оборудования.
- Лапароскопическая – щадящая внутренние органы и безопасная операция.
При осуществлении не возникает глубоких разрезов. После пациентка быстро приходит в себя. Для проведения процедуры рассекается кожа и внутренняя полость, создавая разрезы в 3-х местах, через которые вводятся инструменты: ножи, камеру и насос.
- Лапаротомическая – проникновение осуществляется к пораженному органу через брюшную полость.
Проведения процедуры стимулирует возникновение ряда травм: развиваются обильные кровотечения, послеоперационный период протекает в тяжелом состоянии, длительное время. Коррекция позволяет обследовать все близко расположенные органы и удалить патологию.
- Плазмолифтинг на шейке матки – рекомендуется для проведения после удаления пораженных участков на эпителии шейки матки.
Мероприятие направлено на регенерацию слизистой оболочки, выстилающей влагалище. Методика улучшает качество половой жизни партнеров и способствует оздоровлению мышечной структуры тазового дна.
- Конизация – применяется для лечения заболеваний, при выворачивании слизистой из канала цервикального типа.
Процедура проводится при выявлении гипертрофии с симптомами дисплазии II и III уровня. Время для операции выбирается между 6-8 днем нового менструального цикла. Операция проходит под наркозом общего типа. При хирургическом вмешательстве используется электрод. Он делает надрез по кругу на глубину до 15 мм. и на необходимую ширину. Пораженный участок в виде конуса удаляется из полости.
Конизация шейки матки: показания к операции и методы проведенияпример иссечения
Перед назначением операции нужно проверить женщину на наличие противопоказаний.
Операция Эммета
Отдельно выделяется проведение пластики шейки матки по технологии Эммета. Для определенных случаев применяют методику по Штурмфорду. Способ сочетает лечебное воздействие вместе с ампутации части слоя эпителия.
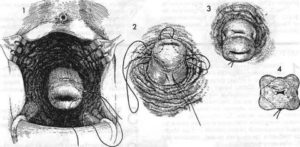
Происходит иссечение по кругу пораженной области. Шов накладывается от начала рассечения, двигаясь от зева к внутренней части. Сшивание нитями проходит сквозь все слои эпителия матки. Благодаря проведенной технологии главный женский орган полностью сохраняет анатомическую структуру и целостность.
Основанием для проведения операции Эммета становится выявление застарелых рубцов. Для проведения процедуры требуется чистая микрофлора во влагалище, отсутствие патогенных процессов и воспалений. При выявлении нагноения или патогенных бактерий, развивающихся на слизистой, мероприятие отменяется.
При операции по Эммету производится надрез и полное иссечение, ушивание осуществляется от края очищенной полости по направлению к внешнему зеву.Выбирая данный типа операции, можно быть уверенным, что в цервикальном канале слизистая оболочка не затрагивается и не травмируется.
Зашивание рассеченной полости
Пластическая операция по ИЦН
Истмико-цервикальная недостаточность (ИЦН) возникает при беременности на II или III триместре и выявляется в невынашивании ребенка. При патологическом процессе внутренний зев маточной шейки не справляется с тяжестью, не выдерживает массы. Канал цервикального типа увеличивается в размерах.
При ИЦН лечения осуществляется наложением швов в круговую по шейке матки. Во время процедуры врачи следят, чтобы шов не задел канал цервикального типа.
Для лечения недостаточности врачи рекомендуют использовать приспособления, устанавливаемые внутри влагалища. Они поддерживают шейку в положении, уменьшая давление плода.
Многие пациентки отказываются от предложенного варианта сохранения беременности, считая, что операция может навредить ребенку. Но установленная поддержка не влияет на плод.
ИНЦ – причина невынашивании плода
Если назначается кесарево, то любое воздействие на цервикальный канал не касается ребенка. При вынашивании двойни поддержка шейки служит гарантией рождения детей в срок.
Радиоволновая конизация шейки матки: показания к проведению и особенности
Реабилитационный период
При положительном исходе операции женщина восстанавливается через 2-3 недели. Иногда на реабилитацию понадобятся месяцы, особенно при проведении методики лапаротомическим путем. Пребывание в больнице длится всего неделю.
При влагалищной операции на стационаре пациентка пребывает только сутки, после отпускается домой. При лапараскопической коррекции длительность наблюдения прооперированной – не больше 3-х суток.
Послеоперационный период – важный этап выздоровления
В первые сутки после операции на шейке назначаются обезболивающие препараты. Для предотвращения инфекционного заболевания, выписывают антибактериальные и противовоспалительные медикаменты.
Рана в полости влагалища в течение 2-х суток обрабатывается антисептическими препаратами: разведенный раствор Мирамистина или Хлоргексидина. Для заживления шва 14 дней используются вагинальные суппозитории, стимулирующие заживление.
Чтобы пораженная область заживала и регенерировалась, для предотвращения вагинального кровотечения и предпосылок для расхождения шва, следует придерживаться следующих правил:- Запрещается натуживаться при походе в уборную;
- Воздержаться от интимной близости на протяжении 14-21 дня;
- Не поднимать тяжести;
- Отказаться от пребывания в бане, сауне или ванне.
В период восстановления не стоит отправляться в отпуск, купаться в открытых водоемах или посещать бассейн. Это приведет к присоединению инфекции.
Может наблюдаться подтекание незначительных кровяных выделений, поднимается субфебрильная температура или проявляются болезненные ощущения в нижней части живота. Категорически запрещено в течение 6 месяцев беременеть.
Осложнения после пластики шейки матки
Последствия зависят от методики, выбранной для терапии. Осложнения отмечаются как легкие или протекающие в тяжелой степени, угрожающие жизни.
При влагалищной операции выявляются осложнения:
- Вульвовагинит;
- Эндометрит;
- Кольпит;
- Кровотечение;
- Эндоцервицит.
Гинекологическое заболевание – Кольпит, являющийся осложнением пластики шейки матки
При остальных методиках последствия бывают более серьезные:
- Перитонит вторичного типа;
- Сепсис;
- Пельвиоперитонит;
- Кровотечение, выявляемое внутри брюшной полости.
Заболевания провоцируются некачественной антисептической обработкой влагалища, из-за чего происходит присоединение инфекции. Кровотечение возникает из-за неудачных швов, затрагивающих глубокие кровеносные капилляры.
Осложнения могут развиваться не только по вине хирургов или медицинского персонала, но и из-за сниженной защитной функции организма. Слабая иммунная система негативно влияет на регенерацию тканей, увеличивая длительность процесса.
Таким образом, пластика, проводимая на маточной шейке, назначается по выявленным показаниям. Для пациентки выбирается определенный метод проведения хирургического вмешательства. После процедуры нужно выполнять рекомендации доктора и повышать иммунитет. В противном случае есть вероятность приобрести осложнения и развитие воспаления на незажившей ране.
Источник: https://shejka-matki.ru/metody-lecheniya/plastika-shejki-matki.html
Зашивают ли шейку матки при. Что можно и чего нельзя делать после процедуры? Наложение швов на шейку матки при ИЦН
Причин возникновения этого заболевания несколько:
- гиперандрогения — переизбыток мужских гормонов в женском ораганизме;
- изменения шейки матки в анатомической точки зрения в результате разрывов во время предыдущих родов;
- после аборта;
- недоразвитость шейки матки.
Операция по зашиванию шейки матки при беременности
Диагноз ставится при помощи проведения ультразвукового исследования, которое можно делать на двенадцатой недели беременности. Во время процедуры УЗИ выявляются определенные признаки, по которым определяется наличие истмико-цервикальной недостаточности.
После того, как диагноз будет подтвержден, следует назначение хирургического лечения — зашивание шейки матки. Эта процедура заключается в том, чтобы наложить особый шов на шейку матки, который помогает восстановить ее «запирающую» функцию.
Операция должна проводиться в стационарных условиях. При этом пациентка должна находиться под внутреннем наркозом. Конечно, процедура эта не является слишком сложной, да и длиться она не так уж долго. И все же беременной женщине после ее проведения рекомендуется некоторое время побыть в стационаре под наблюдением лечащего врача.
Следует заметить, что больной обязательно следует прописать специальные препараты, которые позволят привести тонус матки в норму. Необходимо это сделать для того, чтобы обеспечить нормальное протекание беременности. Ведь при повышенном тонусе, операция не имеет совершенно никакого смысла.
Зачем проводится?
Несмотря на инвазивность процедуры и риски от ее проведения, цервикальный серкляж позволяет довести беременность до нужного срока и способствует сохранению репродуктивной функции женского организма. Показаниями для хирургического вмешательства при беременности служат:
Как и любое оперативное вмешательство имеет противопоказания к его проведению:
Врачи амбулаторной практики никогда не торопятся с назначением наложения швов на матку. Для начала необходимо задействовать весь спектр лечебных мероприятий для профилактики преждевременных родов. Если происходит усугубление процессов на фоне интенсивной терапии, беременную начинают готовить к данной процедуре.
Наложение шва на шейку матки во время беременности: зачем оно нужно?
Матка — важный орган половой системы. Именно здесь происходит имплантация оплодотворенной яйцеклетки и дальнейшее развитие эмбриона. В норме шейка начинает медленно раскрываться, начиная с 36-й недели. Но у некоторых пациенток открытие происходит на ранних сроках.
Это чревато крайне опасными для ребенка последствиями, ведь растущий организм может быть еще нежизнеспособным. Выкидыш или преждевременные роды — это последствия, с которыми может столкнуться будущая мать. Именно в таких ситуациях врачи и назначают наложение швов на шейку матки при беременности — подобная процедура может спасти ребенку жизнь.
Как проводится цервикальный серкляж?
До проведения хирургического вмешательства необходимо провести следующее обследование:
При наличии в мазке «плохой» флоры, способной вызвать инфекционный процесс, обязательное проведение антибактериальной терапии.
Цервикальный серкляж шейки матки при беременности осуществляется только при «чистом» мазке, когда микрофлора влагалища не нарушена. За несколько дней до процедуры, помимо антибиотиков, врач может назначить препараты, снимающие тонус матки (нош-па, папаверин, магнезия в виде внутривенных инъекций) и седативные вещества (валерианка, пустырник).
Поскольку данная процедура является хирургическим вмешательством, то проводят ее в стерильных операционных под общим наркозом!
В настоящее время разработаны специальные схемы проведения анестезии, которые не несут опасность для плода. Общий наркоз может проводиться внутривенно или путем эпидурального введения (в спинной мозг). При втором варианте анестезии воздействие на плод минимально. Недостатком такого метода является увеличение времени наблюдения за беременной в условиях реанимации.Проведение при беременности процедуры наложения швов на шейку матки допустимо с 11 недели, но не позднее 27 недели. Согласно клиническим рекомендациям, целесообразнее данную процедуру проводить с 13-ой по 17-ю недели. Сама операция длится недолго – около 15-20 минут в зависимости от выбранной тактики хирурга:
Подготовка
Подготовка к цервикальному серкляжу заключается в прохождении трансвагинального ультразвукового сканирования. Это УЗИ помогает определить состояние шейки матки и готовность пациента к серкляжу.
Пациента просят отказаться от любой пищи и жидкости, по крайней мере, за 10–12 часов до процедуры, так как это может вызвать тошноту и рвоту во время проведения анестезии.
Также врачи рекомендуют воздержаться от секса, пользования тампонами и душем в течение, по крайней мере, 24 часов до операции.
После цервикального серкляжа пациента наблюдают в течение нескольких часов. Это нужно для получения гарантий, что процедура не спровоцировала преждевременные роды. Кроме того, рекомендуют неделю соблюдать постельный режим. Также нужно быть готовым к слабому кровотечению и спазмам в течение нескольких дней после процедуры.
Послеоперационный период: режим, осложнения, снятие швов и рекомендации
В послеоперационном периоде беременной назначаются антибиотики, препараты для снижения тонуса матки (спазмолитики), успокоительные. Строгий постельный режим беременным после зашивания шейки матки назначается, если после процедуры плодный пузырь провисает в шейку матки. Ножной конец кровати при этом приподнимается.
В этом случае антибиотики назначаются обязательно! В других случаях женщинам разрешается вставать после перевода в общую палату в тот же день. Спазмолитики назначаются для профилактики прорезывания швов при повышенном тонусе.
Для предупреждения пролежней и послеоперационных свищей может быть дополнительно установлен разгрузочный пессарий. Он представляет собой кольцо из силикона или пластика и вводится во влагалище. При этом увеличивается фиксация матки в нужном положении. Опасность для плода при этом отсутствует.
После ушивания стенок матки при беременности могут возникнуть осложнения:
- присоединение инфекции;
- несостоятельность шва (при повышенном тонусе матки) – прорезывание шовным материалом окружающих тканей;
- формирование свищей;
- повреждение плодного пузыря при процедуре;
- затруднения при предстоящем родоразрешении;
- сепсис (инфицирование крови).
Снятие швов с шейки матки проходит в специализированных стационарах на 37-38 неделях беременности. Процедуру проводят без обезболивания и достаточно быстро.
Перед этим предварительно проводят УЗИ для оценки зрелости плода и готовности к его появлению на свет, ведь снятие швов может спровоцировать родовую деятельность.
При преждевременном развитии активной родовой деятельности швы снимают в экстренном порядке для избежания травматизации шейки матки.
После зашивания шейки матки посещение женской консультации каждые 2 недели обязательно!Во время осмотра врач каждый раз будет брать мазок из влагалища на флору. При плохом анализе проводится антибактериальная терапия. Спазмолитики назначаются при повышении тонуса матки. Помимо медикаментозной терапии после наложения швов даст беременной много рекомендаций, что повышает шансы на вынашивание до положенного срока.
К ним относятся:
- нельзя поднимать тяжести, исключается физическая нагрузка;
- половой «покой»;
- предотвращения развития запоров путем рационального питания и лекарственной терапии;
- исключение стрессов.
Стоит помнить, что наложение швов на шейку матки не гарантирует отсутствие раннего начала родовой деятельности. При соблюдении назначений врача и общих рекомендаций повышается шанс на успешное вынашивание беременности и появление на свет долгожданного малыша.
Лечащий гинеколог диагностировал у вас истмико-цервикальную недостаточность и отправил накладывать шов на шейку матки? Не пугайтесь. Возьмите себя в руки, ведь сейчас как раз тот случай, когда вы можете серьезно навредить себе переживаниями. Давайте вместе разберемся в ситуации.
Когда шейку нужно подшить?
Говоря немедицинским языком, ИЦН — это когда шейка очень короткая и очень рыхлая. То есть, не может «удержать» внутри матки плод. К слову, немногим меньше половины выкидышей во втором триместре происходят именно из-за такой шейки — в случаях, когда особенность либо не была вовремя диагностирована, либо по причине врачебной ошибки или непослушания беременной не была своевременно решена.
Наблюдать шейку начинают примерно на 12-16 неделе. Если необходимо наложить шов, это делают примерно с 17 по 21 неделю. Когда время по некоторым причинам упущено, и срок перевалил за 22 неделю, будущей маме предлагают поставить пессарий — особое кольцо, которое удерживает шейку.
Снимают шов в зависимости от ситуации. Кому-то на 36й неделе беременности, кому-то — ближе к 39й.
Хирургическое лечение ИЦН при беременности
11 февраля 2014 – 06:35 | Ma-Tanya в Беременность
Во время беременности шейка матки удерживает малыша внутри тела матери и начинает постепенно раскрываться ближе к сроку родов.
Однако по ряду причин этот процесс может начаться гораздо раньше – уже с 14-15 недель, когда плод вне утробы еще не жизнеспособен.
Несостоятельность мышц матки называют истмико-цервикальной недостаточностью (ИЦН), и именно это заболевание является одной из наиболее распространенных причин самопроизвольных выкидышей во 2-3 триместрах беременности и преждевременных родов.
Источник: https://mamo-miass.ru/menstruaciya/zashili-shejku-matki.html
