Что делают в малой операционной в гинекологии
Что делают в малой операционной в гинекологии
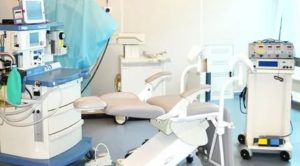
К малым гинекологическим операциям относятся: 1) прерывание беременности или удаление остатков плодного яйца; 2) диагностическое выскабливание слизистой оболочки тела матки; 3) удаление полипов цервикального канала и шейки матки; 4) биопсия шейки матки.
Малые гинекологические операции производят в малой операционной или чистой перевязочной на гинекологическом кресле. Сестра готовит стол, раскладывает стерильные инструменты, которые хирург берет со стола самостоятельно.
Инструменты к операции прерывания беременности влагалищным путем и диагностического выскабливания слизистой оболочки тела матки: влагалищные зеркала — 2, щипцы двузубые — 1, щипцы однозубые — 1, маточный зонд, расширители Гегара -14 (раскладывают на столе точно по номерам — от меньшего к большему), коретки — 4 (№2, 4, 5, 6), абортцанг, изогнутый корнцанг.
Стерильный материал: средние стерильные салфетки -1 пачка, спирт, 0,5% раствор новокаина -100 мл, шприцы вместимостью 20 мл — 2 и длинные иглы для местной анестезии — 2.
Больную укладывают на гинекологическое кресло.
Сестра подает корнцангом салфетку со спиртом и йодом, хирург обрабатывает промежность; затем сестра подает влагалищное зеркало и салфетку со спиртом и йодом для обработки влагалища нечистое влагалищное зеркало, которое сестра держит, стоя с левой стороны от хирурга. Все остальные инструменты со стола хирург берет самостоятельно. Необходимо помнить, что соскоб из полости матки собирают в лоток, покрытый марлевой салфеткой.
Для биопсии из шейки матки необходимы: скальпель, кровоостанавливающие зажимы — 4, щипцы однозубые, щипцы двузубые, хирургический пинцет, ножницы, режущие иглы — 2 (№ 8 и 6).
Шовный материал: кетгут №4.
Принцип подготовки больной к операции тот же. Сестра держит зеркало, так как хирург берет инструменты со стола самостоятельно.
Что такое ‘Малая операционная’
Давно прошли времена, когда хирургические блоки находились только в стационарах вблизи с палатами отделения. На сегодняшний день малые оперблоки все чаще организуются при частных и специализированным медицинских центрах. В редких и исключительных случаях малые операционные могут выноситься в отдельные постройки.
Общий порядок работы малой операционной
Поскольку малые операционные предназначены для выполнения локальных оперативных вмешательств и диагностических приемов, то такие операционные рассчитаны на минимально — оптимальное количество человек и оборудования.
Обычно они включают в себя размещение пациента и операционной бригады: оперирующего врача, операционной медсестры (ассистента) и анестезиолога.
При некоторых видах малых операций в операционную бригаду могут входить по 2-3 врача и пара медицинских сестер.
В хирургических отделениях стационаров, имеющих большие операционные комнаты, малые блоки могут использоваться с целью выполнения первичной и вторичной обработки операционной раны. Кроме этого, малые операционные могут использоваться для взятия биоптатного материала.
В гинекологических операционных могут выполняться различные малые гинекологические операции , эксцизионная биопсия (взятие ткани), а также прицельная (под контролем кольпоскопии или гистероскопа) и пункционная биопсия.
Естественно, малые оперблоки идеально приспособлены для проведения лапароскопических вмешательств, с лечебной и диагностической целью.
Для предупреждения попадания загрязнений и инфекций в область операционной раны, в малых операционных выделяют 4 основные области:
- Область непосредственно оперативного воздействия.
- Область, окружающая операционное поле.
- Область, прилегающая к операционной.
- Нестерильная область (общепалатная).
Устройство пола, стен и даже системы вентиляции оперблока – все подчинено строжайшим правилам асептики. Нагревательные приборы и проводка монтируются в стены, которые облицованы керамической плиткой (плитка легко моется и регулярно обрабатывается дезинфицирующими растворами).
На потолок наносится матовая светлая масляная краска (и стены, и потолок не должны создавать световые блики во избежание усталости глаз хирурга). Полы в малой операционной должны быть выложены антистатической керамической плиткой, что предотвращает скапливание на них пыли.
В малой операционной предусмотрена самостоятельная система приточно-вытяжной вентиляции воздуха. Поступающий воздух проходит через фильтры, задерживающие пыль и микроорганизмы.
Он обязательно охлаждается или подогревается до требуемой температуры в 21 0 С.Воздух подается в малую операционную сверху вниз, одним потоком.
Это не только обеспечивает хорошую вентиляцию помещения, но и дополнительно устраняет различные микроорганизмы от операционной зоны.
Малые оперблоки, организуемые в рамках частных медицинских центров, как правило, имеют очень серьезное, современнейшее техническое и аппаратное оснащение, что становится возможным благодаря узкой специализации медцентра и эффективной системе финансирования.
Министерством здравоохранения разработан стандарт по оснащению малой операционной. Этого стандарта обязаны придерживаться любые учреждения медицинского профиля. Согласно этому стандарту, обязательно наличие следующего медицинского оборудования:
- лампа для стерилизации воздуха, или облучатель;
- светильник, не отбрасывающий теней;
- устройство для обработки рук хирурга;
- стол хирургический;
- наборы хирургических инструментов;
- стол для хирургических инструментов;
- стол для перевязочных материалов;
- столик для вспомогательных материалов и медикаментов;
- штатив для флаконов с внутривенными растворами;
- аспиратор (отсасыватель) жидкостей;
- емкость для переноски и хранения стерильных инструментов/материалов;
- емкости для очистки инструментов перед стерилизацией;
- емкости для очистки использованных инструментов;
- прибор для стерилизации инструментов и вспомогательного материала.
Совершенно очевидно, что данный стандарт разрабатывался для бюджетных учреждений и в частных специализированных медицинских центрах он существенно расширен. Так, в любой уважающей себя клинике, помимо специализированного оборудования (типа лапароскопических стоек, переносных, компактных рентген-аппаратов и т.д.
) в малом оперблоке есть компьютеризированные системы, увязанные с основным оборудованием и оснащенные монитором высокого разрешения (для наблюдения и демонстрации исследований), а также принтером (для вывода диагностических показателей на бумажный носитель).
Кроме того, обязательно присутствуют радиохирургический аппарат и гистероскоп, — в сочетании со встроенной видеокамерой и подсветкой – это незаменимый инструмент, как гинеколога, так и хирурга.
Хирургическая гинекология на сегодняшний день решает один из главных вопросов женского здоровья — сохранение репродуктивной функции в детородном возрасте. Тесная взаимосвязь гинекологии с такими областями как генетика, фармакология, микробиология, иммунология позволила значительно расширить подходы к лечению и диагностике болезней женского организма.
Активно внедряются ультразвуковые, лучевые и эндоскопические методы исследования. Стремительно развивающаяся клиническая фармакология делает немалый вклад в лечение гинекологических заболеваний.
Тем не менее, консервативные методы лечения далеко не всегда являются действенными при лечении ряда гинекологических заболеваний, что вынуждает прибегать к хирургическим вмешательствам. По своему масштабу оперативные вмешательства в гинекологии подразделяются на малые и большие.
При малом оперативном вмешательстве, не требующем полостного разреза и осуществляемым под наркозом (общим или местным), имеет место короткий восстановительный период. К таким операциям относят биопсию, диатермокоагуляцию, медицинский аборт, гистероскопию, цервикоскопию.
В отличие от малых операций, большие операции предполагают проведение полостного разреза. Ввиду длительности вмешательства и обширности операционного поля, такая операция осуществляется исключительно под общим наркозом. Показанием для проведения полостных гинекологических операций являются тяжелые заболевания малого таза и мочеполовой системы.
На сегодняшний день в наибольшей степени зарекомендовали себя лапароскопические и гистероскопические методы лечения.Эффективность лапароскопии обуславливается отсутствием необходимости в большом разрезе, и, следовательно, более коротким восстановительным периодом при практическом отсутствии (или минимуме) болезненных ощущений. Лапароскопию применяют при лечении фибромы и миомы матки, склеротических заболеваниях яичников, различных спаечных процессах.
Гистероскопия представляет собой малоинвазивный метод исследования и оперативного лечения, который осуществляется без разреза, путем введения гистероскопа в канал шейки матки (прицельная биопсия, внутриматочная хирургия).
Источник: https://ginekologiya-urologiya.ru/operacii/chto-delayut-v-maloj-operatsionnoj-v-ginekologii
Малые гинекологические операции, интимная пластика
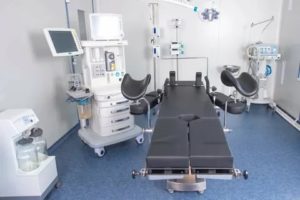
Малые гинекологические операции – это вмешательства, не требующие применения общего наркоза и длительной госпитализации. После них больные сразу уходят домой или находится около суток в послеоперационной палате.
В каких случаях нужно прибегать к малым гинекологическим операциям
- Обнаружение предраковых патологий шейки матки. После лечения можно устанавливать внутриматочную спираль.
- Выявление в мазках или образцах тканей клеточной дисплазии – состояния, предшествующего раку. Без лечения диспластические процессы озлокачествляются более чем в половине случаев.
- Наличие в интимной зоне полипов, папиллом, кондилом и других образований. Эти доброкачественные опухоли разрастаются, мешая половой жизни, дефекации и мочеиспусканию.
- Недержание мочи и ощущение инородного тела в половых путях, вызванные опущением стенок мочевого пузыря и внутренних половых органов.
- Пластика промежности и шейки матки, травмированных при родах.
- Наличие плотной девственной плевы, мешающей интимной жизни и вытеканию менструальной крови.
- Желание восстановить девственность.
Какие гинекологические операции считаются малыми
- Диагностическое выскабливание матки и цервикального канала, проводимые при патологиях эндометрия и подозрении на онкологию. Из матки удаляется разросшийся внутренний слой, фрагменты которого обследуют на раковые клетки.
- Биопсия шейки с забором ткани на анализ, назначаемая при дисплазии (предраковом состоянии) слизистой.
- Лечение эрозии, псевдоэрозии, экстропиона, лейкоплакии, кист шейки матки с помощью лазера, электроножа, радиоволнового метода.
- Широкая конизация – снятие измененных тканей шейки матки на большой площади.
- Удаление полипов, папиллом, кист и других доброкачественных новообразований.
- Восстановление девственной плевы.
- Хирургическая дефлорация – разрез девственной плевы.
- Пластика малых половых губ и капюшона клитора.
- Вагинопластика – уменьшение влагалищного размера.
- Оперативное лечение опущения матки, задней и передней стенок влагалища.
Стоимость малых операций хирурга-гинеколога в Университетской клинике
| Стоимость | Цена, руб. |
| Гистероскопия диагностическая с наркозом, биопсией эндоцервикса и эндометрия и гистологическим исследованием | 18200 |
| Гистероскопия лечебная с наркозом (гистерорезектоскопия, полипэктомия, гистологическое исследование эндоцервикса и эндометрия) | 18200 |
| Удаление внутриматочной спирали с наркозом при отсутствии проводных нитей под контролем гистероскопии | 12000 |
| Удаление кист влагалища, включая анестезию или наркоз | 18500 |
| Вакуум при замершей беременности (до 12 недель) с наркозом и гистологическим исследованием | 12000 |
| Раздельное диагностическое выскабливание с наркозом гистологическим исследованием под контролем гистероскопа | 12000 |
Перед проведением вмешательства женщина сдает анализы на группу крови, резус-фактор, сифилис, гепатит и ВИЧ. Исследуется свертываемость крови, уровень сахара, биохимические показатели. Проводится общий анализ мочи.
Берутся мазки из влагалища на инфекции, в том числе ЗППП, и атипичные клетки. Проводится УЗИ малого таза, во время которого выявляются все имеющиеся патологии и выбирается наилучший метод хирургического лечения.
Вечером перед операцией кишечник очищается с помощью клизмы и разрешается легкий ужин. При проведении вмешательства под местным наркозом с утра можно слегка перекусить. Общее обезболивание делается только натощак. Волосы в области лобка сбривают.
Как проводятся малые оперативные вмешательства
Чаще всего используется местная анестезия. Однако неглубокие операции на шейке матки могут проводиться и без анестезии, поскольку в этой области отсутствуют нервные окончания. Если женщина испытывает боль и дискомфорт, ей в любом случае вводят анестетик.
Патологические очаги и новообразования убирают при помощи электроножа, лазера, радиоволн. Такой метод позволяет достичь быстрого заживления тканей.
Малотравматичная техника дает возможность избежать послеоперационных осложнений – кровотечений, нагноений, а также уменьшить количество визитов в клинику для послеоперационного лечения. Однако показаться врачу пару раз после операции необходимо. Специалист проконтролирует процесс заживления и при необходимости назначит нужные лекарства.
Диагностика, проводимая во время операции
Врачи оценивают состояние оперируемых органов, чтобы выяснить возможную причину возникновения болезни и предотвратить рецидив.
При проведении оперативного вмешательства образцы удаляемых образований отдаются на анализ, чтобы подтвердить их доброкачественность. В случае обнаружения злокачественных клеток осуществляется лечение у онколога.
После вмешательства врач дает рекомендации, позволяющие сделать послеоперационный период максимально гладким. В это время запрещаются физические нагрузки, посещения бани и сауны, интенсивные занятия спортом. Возобновить интимную жизнь можно только после разрешения гинеколога.
При необходимости провести малую гинекологическую операцию нужно обратиться в Университетскую клинику, где разработаны малотравматичные методики вмешательств на органах половой сферы. В медцентре работают опытные врачи и имеется необходимое операционно-диагностическое оборудование.
Источник: https://unclinic.ru/hirurgija/malye-ginekologicheskie-operacii-intimnaja-plastika/
Гинекологические операции — виды, показания, подготовка
Гинекологические операции
Несмотря на успехи в медикаментозной терапии заболеваний органов малого таза, хирургические методы лечения не потеряли, а в некоторых случаях по-прежнему лидируют в восстановлении нормальных функций женского организма.
Современная медицина не стоит на месте, все большее количество состояний возможно вылечить, причем хирурги все чаще проводят операции малоинвазивные, лапароскопические.
Сегодня мы расскажем о том, какие виды гинекологических операций выполняются в «ЕвроМед клинике».
Все гинекологические операции можно разделить на две категории:
- Операции, выполняющиеся через естественные половые пути.
- Операции, для проведения которых требуется разрез на передней брюшной стенке.
Операции через естественные половые пути
Гистероскопия и раздельное диагностическое выскабливание стенок полости матки и цервикального канала. Во время процедуры в полость матки через влагалище вводится оптический прибор (гистероскоп).
К гистероскопу прикреплена камера, изображения с которой в увеличенном виде выводится на монитор.
Так врач может не только визуально оценить состояние тканей, но и при необходимости – увеличить картинку и тщательно осмотреть подозрительные участки, взять пробы тканей.Эта хирургическая манипуляция показана при диагностике и лечении многих гинекологических состояний, таких, как полипоз эндометрия, миома матки, эндометриоз матки, железисто-кистозная гиперплазия эндометрия, рак шейки матки и др. Во время процедуры берется соскоб эндометрия раздельно из полости и шейки матки направляют на гистологическое исследование, что позволяет определить причину патологии.
Использование данного метода позволяет удалить полипы эндометрия, выполнить рассечение спаек, провести медицинский аборт и др.
Еще одна актуальная тема, которая ранее считалась частой характеристикой «старости» — пролапс (опущение или выпадение) женских половых органов. Синдром опущения тазового дна и органов малого таза — частая проблема для женщин всех возрастных групп.
Частота его встречаемости составляет около 20% у женщин до 50 лет и более 50% в постменопаузе (после прекращения менструальной функции). Женщины, страдающие этой патологией, часто мучаются от проблемы недержания мочи, постоянного раздражения в области промежности, не знают, что делать, боятся, что будет хуже.
А ведь это вполне поправимая ситуация. Важно понимать, что чем ранее выполнена операция, тем легче послеоперационный период. Учитывая, что это заболевание все-таки присуще женщинам более старшей возрастной группы, здесь особенно важно предоперационное обследование и этапность в выполнении операций.
Иногда это только пластика влагалища, иногда это фиксация матки и пластика тазового дна.
Комплексное оперативное лечение пациенток с тазовым пролапсом позволяет устранить все имеющиеся анатомические дефекты тазового дна и связанные с ними заболевания органов малого таза, что улучшает функциональные результаты лечения у этой категории больных, позволяет снизить частоту рецидивов заболевания и число повторных обращений больных по поводу данной патологии.
В более молодой группе актуально восстановление влагалища и промежности после травматичных родов, неоднократных родов, когда еще не сформировалось выпадение, но уже присутствует интимный дискомфорт. Еще одной популярной операцией является пластическая коррекция, в том числе и пластика половых губ.
Операции, требующие разреза
В этом случае возможны два варианта хирургического доступа:
- классический абдоминальный (выполняется разрез не менее 10 см);
- лапароскопический или эндоскопический (делаются три небольших прокола размером от 0,5 до 1 см, через которые вводится инструмент).
Разумеется, лапароскопическая операция – это значительно более щадящий метод, чем классический «полный доступ». Период восстановления после такой операции составляет всего несколько дней. Неудивительно, что на настоящий момент, лапароскопия считается передовым методом диагностики и лечения ряда заболеваний.
На передней брюшной стенке производится несколько крошечных надрезов. Через один разрез нагнетается воздух в брюшную полость, так увеличивается поле обзора специалиста. Далее через разрез вводится лапароскоп (тонкая трубка с видеокамерой на одном конце, изображение с которой в процессе манипуляций передается на экран).
Через другие разрезы вводятся приборы-манипуляторы, которыми работает хирург.
Лапароскопия позволяет врачу увидеть своими глазами состояние внутренних органов брюшной полости и малого таза и провести практически любые хирургические манипуляции с минимальной травматизацией тканей.
К числу преимуществ лапароскопии нужно отнести практически полное отсутствие послеоперационных рубцов и послеоперационных болей, что во многом обуславливается небольшими размерами разреза.Во время данной операции наблюдается незначительная кровопотеря, чрезвычайно мала травмируемость тканей. При этом нет контакта с перчатками хирурга, марлевыми салфетками и пр., что неизбежного при ряде других операций. В результате возможность развития спаечного процесса, способного вызвать различные осложнения, минимизируется.
В отличие от традиционных операций, постельный режим после лапароскопии необходимо соблюдать не более суток, нормальное самочувствие и работоспособность восстанавливаются очень быстро.
Когда показана лапароскопия?
Одним из основных показаний к проведению лапароскопии в гинекологической практике является бесплодие.
Данная методика позволяет быстро и практически безболезненно определить наличие физиологических нарушений, препятствующих беременности, а также устранить их.
Например, при непроходимости маточных труб рекомендуется выявлять и одновременно ликвидировать проблему именно с помощью лапароскопии.
СПРАВКА: Непроходимость маточных труб является причиной бесплодия примерно у трети женщин!
Также лапароскопия широко применяется при кистах яичника, эндометриозе. Успехи эндоскопической хирургии позволяют легко удалять различные доброкачественные опухоли и кисты яичников.
Особенно много в настоящее время эндометриоидных образований, препятствующих планированию беременности, вызывающих длительные непонятные болевые синдромы.
Эндоскопическим путем можно удалить очаги эндометриоза яичников, труб, матки, брюшины.
Еще одним показанием к лапароскопической операцией является удаление миомы матки.
Миома матки. Тема миомы матки является «жертвой» существующих стереотипов, которые своими корнями уходят, с одной стороны, в существовавшее ранее табу на вопросы репродуктивного здоровья в обществе, с другой – в опыт наших мам и бабушек. В прошлом веке поздние обращения к врачу, несовершенная диагностика, ограниченные технические возможности при проведении оперативного лечения послужили поводом для формирования страха перед этим диагнозом. Стойкое клише «миома – удаление органа» является тем мифом, который хочется развеять. Ранняя диагностика миомы матки, новый шовный материал, современная антибактериальная терапия, делают возможной проведение органосберегающей операции – консервативной миомэктомии, дающей возможности сохранить и матку, и способность женщины к деторождению. Конечно, речь идет об опухолях небольших размеров и раннем обращении. Не нужно бояться, когда встает вопрос о хирургическом лечении по поводу фибромиомы тела матки. В некоторых случаях это единственный путь по восстановлению репродуктивной функции.
Выбор методики – эндоскопическая (лапароскопическая) операция или полостным доступом – выполняется врачом после всестороннего обследования. Это зависит от размера и характера расположения узлов миомы, наличия сопутствующей патологии. В большинстве случаев предпочтительна именно лапароскопия.
В настоящее время выполнение разреза на коже и его ушивание рассчитано на то, что через 3–4 месяца его уже не будет заметно. Существующие технические возможности и средства медикаментозной коррекции позволяют достичь максимально хорошего результата, обеспечив при этом, сохранение высокого качества жизни.
После операции необходимо дальнейшее наблюдение, некоторые ограничения до 1–1,5 месяцев, в течение которых организм полностью восстанавливается. Планирование беременности после консервативной миомэктомии осуществляется по индивидуальному плану для каждой пациентки, но не ранее, чем через 6 месяцев.Проводится лапароскопия и при тяжелых формах вторичной дисменореи (нарушений менструального цикла). В этом случае операция служит не столько для диагностики, сколько для непосредственного лечения заболевания. При синдроме хронических тазовых болей только лапароскопия может дать точный ответ.
Анестезия – местная или общая?
Как и в других разделах хирургии, анестезия в гинекологии бывает четырёх разновидностей: общая анестезия (или наркоз), седация, регионарная анестезия, местная анестезия.
Малые хирургические вмешательства в гинекологии выполняются под местным обезболиванием, седацией или с внутривенным наркозом. Большие операции в гинекологии проводят под наркозом (общей анестезией) или регионарными видами обезболивания (спинальной, эпидуральной анестезией или комбинированной спинально-эпидуральной анестезией).
Вакуум-аспирацию, взятие аспирата из полости матки, пункция заднего свода, гистероскопию или аборт проводят под внутривенной анестезией. Применяемый в гинекологии внутривенный наркоз, являющийся разновидностью общей анестезии, вызывает у пациента засыпание и отсутствие ощущений боли во время операции.
При местной анестезии выполняют инфильтрацию тканей вокруг шейки матки (парацервикальная анестезия) местным анестетиком, что в последствие блокирует болевые ощущения при манипуляциях на шейке матки. При выполнении местного наркоза в гинекологии из местных анестетиков чаще других применяют лидокаин, новокаин или ультракаин.
При непереносимости местных анальгетиков малые хирургические вмешательства проводят под некоторой седацией.
Эта седация представляет собой внутримышечное введение транквилизатора, убирающего чувство тревоги, или же внутримышечное введение анальгетика, обеспечивающее лишь некоторое снижение болевых ощущений во время оперативного вмешательства.
Большие по объему гинекологические операции (лапароскопия, операция на матке и её придатках, лечение недержания мочи и др.
) чаще всего проводят под общей анестезией, и в последнее время распространены регионарные методы обезболивания. Выбор анестезии будет определяться конкретным видом операции и состоянием пациента.Вид и тактика анестезии определяются на обязательной предварительной встрече пациента и врача анестезиолога.
В стационарном отделении «ЕвроМед клиники» есть все необходимое оборудование и инструментарий для всевозможных видов обезболивания хирургических вмешательств и ведения послеоперационного периода.
Палата интенсивной терапии оснащена лечебной и следящей медицинской аппаратурой ведущих мировых фирм-производителей.
В своей работе мы используем последние достижения доказательной медицины и применяем самое современное оборудование.
Источник: https://euromednsk.ru/patients/articles/detail/operativnaya-ginekologiya/
Виды гинекологических операций, техника выполнения, последствия
Малые гинекологические операции и большие проводятся с целью лечения и диагностирования различных женских заболеваний органов малого таза и мочеполовой системы.
Основная задача врача — не только избавить женщину от болезни, но и сохранить ее детородные функции, что порой требует от хирурга колоссальных сил и умений.
В зависимости от вида оперативного вмешательства операции в гинекологии могут быть большими и малыми.
Малые оперативные вмешательства
Малые операции — процесс, который длится быстро как под общим, так и под местным наркозом, не имеет долгого восстановительного периода. Реабилитация состоит из приема иммуностимуляторов и тщательного соблюдения интимной гигиены. Не требуют полостного разреза брюшной полости; инструменты, которыми проводятся иссечения, вводятся во влагалище. Основные виды малых операций:
- медицинский аборт;
- биопсия;
- конизация маточного зева;
- гистероскопия;
- выскабливание в маточной полости;
- цервикоскопия;
- диатермокоагуляция.
Медикаментозное прерывание беременности (аборт) — плановая операция, которая проводится исключительно в первом триместре беременности. Может быть вакуумным, операционным и медикаментозным. Операционный аборт — наиболее сложная процедура, так как имеет ряд побочных эффектов вплоть до полного удаления матки по причине некачественно проведенной процедуры с занесением инфекции.
Выскабливание (малое оперативное вмешательство) проводится после аборта для удаления остатков крови и эндометрия либо с целью получения клеток слизистой оболочки матки для дальнейшего ее исследования.
Показания к выскабливанию — подозрение на эндометриоз (воспаление стенок маточной полости), новообразования в матке, инфекционные заболевания маточного зева. Выскабливание может быть проведено только в первой фазе менструального цикла.
Время проведения — 15-30 минут. Используется местная анестезия.[flat_ab id=»9″]
Биопсия — забор клеток или мягких тканей маточной полости. Проводится при подозрении на онкологическое новообразование. За несколько суток до проведения процедуры рекомендуется воздержаться от половой близости, использования тампонов и оральных средств контрацепции. Не употреблять пищу за 8-10 часов до процедуры.
Конизация — имеет лечебную и диагностическую цель при обнаружении патологических процессов в цервикальном канале. Виды процедуры: петлевая (наиболее распространенная), лазерная и ножевая.
Проводится в первые несколько суток после менструации. Время — 10-15 минут. Возможные осложнения — небольшой болевой синдром, незначительные влагалищные выделения после процедуры.
Специальная подготовка к проведению процедуры отсутствует.
Цервикоскопия — диагностика с применением гистероскопа. Цель — изучение цервикального канала. Проводится при наличии маточных или вагинальных кровотечений, подозрении на эндометриоз и полипы.
Процедура гистероскопии — применяется для изучения маточной полости и фаллопиевых труб. В большинстве случаев проводится с применением анестезии. Возможные побочные эффекты — чувство дискомфорта и слабо выраженная боль, влагалищные выделения.
Диатермокоагуляция — процедура прижигания маточной эрозии, которая образовывается на шейке. Проводится без наркоза. Время — 15-20 минут. Во время прижигания женщина может испытывать дискомфорт, ярко выраженный болевой синдром отсутствует.
Большая хирургия
Большие гинекологические операции — плановые процедуры, представляющие собой проведение полостных операций с длительным периодом восстановления в условиях больничного стационара.
Проводятся только под общим наркозом, длятся несколько часов. Используются при тяжелых заболеваниях органов малого таза и мочеполовой системы.
Основная опасность большой операции — риск частичного или полного бесплодия. Виды вмешательства:
- Лапароскопия. Введение в брюшную полость хирургического инструмента через несколько проколов в районе пупка;
- Лапаротомия. Полостной разрез проводится от паховой зоны до пупка;
- Влагалищные операции. Не требуют полостного разреза.
Лапароскопия применяется в большинстве случаев, так как не требует разреза брюшной полости, значит реабилитационный период пройдет значительно легче и быстрее.
Показания к проведению данной процедуры обширны: маточная миома, склеротические патологии яичников, внематочная беременность, врожденные и приобретенные пороки развития мочеполовой системы, заболевания органов малого таза в хронической стадии, наличие спаечных процессов.
Проводить лапароскопию запрещено при наличии таких осложнений, как внутреннее кровотечение, нестабильное артериальное давление, спайки в брюшной полости, вызванные недавними хирургическими операциями.
Учитывая специфику процедуры, а именно — введение иглы вслепую, возможен ряд осложнений, которые вызваны неопытностью хирурга или патологическим расположением органов малого таза. Иглой можно ранить стенки брюшной полости и мочевого пузыря, проколоть кишечник.
Не исключен вариант термического ожога кишок или надпочечников.
Лапаротомия проводится с разрезом от паха до пупка в случаях, когда существуют противопоказания к лапароскопии.
Показания к проведению: кисты на яичниках, маточные узловые соединения, воспалительные процессы в матке, вызванные инфекциями (в большинстве случаев необходимо полное удаление органа), осложнения во время родов (проводится кесарево сечение).Лапаротомия используется для удаления околоплодного яйца во время внематочной беременности, если существуют противопоказания к проведению лапароскопии.
Лапаротомия имеет ряд побочных эффектов. Учитывая необходимость полостного разреза для прямого доступа к органу, существует высокий риск занесения инфекции либо повреждения соседних органов малого таза с обильным кровотечением. Забеременеть после лапаротомии возможно. Сроки планирования зачатия после операции зависят от успешности ее проведения.
Подготовительные меры и гинекологические процедуры
Перед проведением операции пациентке необходимо пройти полный осмотр у гинеколога и сдать мазок из влагалища и цервикального канала на предмет обнаружения патогенной микрофлоры.
При положительном ответе необходимо сначала избавиться от инфекционных возбудителей, которые при операции могут проникнуть в полость матки и другие органы мочеполовой системы, вызвав воспалительный процесс.
Лапароскопия не проводится при наличии патологических изменений шейки матки, поэтому трансвагинальное УЗИ — обязательная подготовительная мера.
За 3-5 дней до операции женщина должна придерживаться специального рациона питания, который исключает продукты, вызывающие чрезмерное скопление газов. Количество мясных блюд, специй и соусов должно быть строго ограничено. Газированные напитки и алкоголь запрещены. Вечером можно употреблять продукты только в жидком виде либо в консистенции пюре.
Перед операцией ставится клизма для очищения кишечника. Хирургическое вмешательство проводится с использованием эндотрахеальной анестезии, поэтому все ювелирные украшения и зубные протезы должны быть заблаговременно сняты. Подготовительные меры перед процедурой могут быть расширены в связи с индивидуальными особенностями организма.
После полостных операций женщине необходимо в течение нескольких дней наблюдаться у врача в условиях больничного стационара. Крайне важно соблюдать постельный режим и придерживаться диеты. Процесс восстановления зависит от того, насколько успешно и легко прошла операция.
Удаление матки и придатков
Самой сложной гинекологической операцией является удаление матки — гистерэктомия. Показание к проведению — наличие онкологического новообразования злокачественного характера в шейке матки (либо ее полости), сложная форма эндометриоза, миома.
К гистерэктомии прибегают только в самых крайних случаях, когда нет шансов успешно использовать медикаментозное лечение. Матка в зависимости от области ее поражения опухолью может быть удалена частично либо со всеми придатками женских половых органов.
После удаления матки забеременеть невозможно, будут отсутствовать месячные и овуляция. Возможность ведения половой жизни сохраняется, но либидо может быть снижено.
Операция по удалению матки крайне сложная, имеет ряд побочных эффектов — внутреннее кровотечение, риск повреждения стенок органов мочеполовой системы, занесение инфекционных возбудителей.Женщины, которым была проведена гистерэктомия, крайне тяжело переносят ее последствия не только в физическом плане, но и в моральном аспекте.
Нередко возникают депрессивные состояния, корректировка которых требует вмешательства психолога.
Миомэктомия — большая операция, которая делается с целью удаления доброкачественного новообразования. Маточное тело сохраняется, удаление касается только фиброматозных узловых образований.
Данное хирургическое вмешательство может проводиться женщинам только в молодом возрасте. Детородные функции сохраняются. Проводится процедура под общим наркозом.
Подготовка к операции такая же, как и при других манипуляциях с полосным разрезом — соблюдение режима питания, отказ от курения, алкоголя и медикаментов за несколько дней до проведения.
Оофорэктомия — полное удаление яичника. Данный вид хирургического вмешательства сродни мужской кастрации. Показания к проведению — киста на яичнике с опущением матки и влагалища либо их полное выпадение.
По возможности хирург оставит часть яичника, чтобы в дальнейшем женщина имела возможность зачать ребенка. Оофорэктомия в возрасте от 40 лет и старше подразумевает удаление всего яичника, пораженного кистой.
[flat_ab id=»9″]Вмешательство без полостного разреза
Вагинальный метод хирургических операций проводится с целью лечения различных гинекологических заболеваний и для исправления пластических дефектов влагалища и органов мочеполовой системы.
Основное преимущество метода — отсутствие необходимости в полостном разрезе брюшной полости; но в некоторых ситуациях операции влагалищные сочетаются с лапароскопией, например, при опущении матки.
Плюсы метода:
- отсутствие косметических дефектов — шрамов и рубцов;
- быстрый реабилитационный период после операции;
- деликатность и аккуратность в проведении, которая снижает риск повреждения соседних органов мочеполовой системы и занесения инфекции.
Показания к проведению: миома, недержание мочи, воспалительные процессы на стенках влагалища, установка синтетического импланта, частичное удаление кисты яичника.
Влагалищные виды операции проводятся с целью исправления пластических и косметологических дефектов — сшивание стенок, исправление внешнего вида половых губ, создание влагалищного прохода, дефлорация (разрыв девственной плевы хирургическим способом).
Данный операционный метод имеет ряд недостатков. Учитывая ограниченность пространства вагинального прохода, крайне тяжело проводить операции по удалению новообразований в матке, поэтому предпочтительней использовать метод лапароскопии. Существует высокий риск неудачной операции при попытке удалить через влагалище спаечные процессы, опухоли, воспалительные очаги эндометрия в матке.
Удаление матки с помощью влагалищной операции возможно, но должно проводиться только опытным хирургом.Большинство врачей, опасаясь высокого риска неудачного исхода, предпочитают использовать лапароскопию.
Подготовка к гинекологической операции: последний прием пищи не позднее 8 часов до процедуры, отказ от вредных привычек, воздержание от половой близости в течение нескольких дней до операции.
Удаление матки через влагалище проводится с применением спинномозговой анестезии. Хирург разрезает верхушку влагалища, срезает связки и мышцы, которые держат матку, и вытягивает ее через вагинальный проход.
После операции в течение месяца необходимо с особой тщательностью соблюдать интимную гигиену и придерживаться строгой диеты.
Физические нагрузки исключены в течение 3 месяцев, половой контакт возможен только через месяц после операции при отсутствии осложнений.
Фаллопиевы трубы и девственная плева
Для полного либо частичного удаления маточных труб и восстановления их функционирования проводится туботомия и тубэктомия. Операция по туботомии назначается при внематочной беременности.
Часть маточной трубы разрезается, яйцеклетка извлекается, место ее закрепления промывается антисептическим раствором.
Целостность стенок восстанавливается путем их сшивания рассасывающимися медицинскими нитками с применением специальной иглы, которая не оставляет микроскопических проколов. Детородная функция женщины сохраняется в полном объеме.
Тубэктомия проводится при наличии внутреннего кровотечения в брюшной полости. После разреза врач удаляет сгустки крови, чтобы добраться до фаллопиевой трубы. Две части трубы между местом разрыва зажимаются специальными кольцами, поврежденную часть фаллопиевой трубы отрезают и заново сшивают.
Девственная плева, которая выполняет защитную функцию и разрывается при первой половой близости, может иметь патологическую природу, когда ее природный разрыв невозможен. В таких случаях проводится ее хирургическое рассечение.
Процедура подразумевает разрез плевы с помощью скальпеля от середины до основания. Кровеносные сосуды прижигаются для предупреждения кровотечения. На края плевы, которые растягиваются, накладывается медицинский кетгут.
Швы не нужно снимать, нить сама рассосется и будет отвергнута организмом.
Гинекология — крайне деликатная медицинская отрасль. Только от опытности врача будет зависеть сохранение детородных возможностей женщины после проведения хирургических операций. Полостные вмешательства используются в крайне редких случаях, так как они всегда несут в себе риск осложнений и полного бесплодия.по теме.
Чтобы лечение гинекологических заболеваний было быстрым и легким, обращаться за медицинской помощью необходимо при обнаружении первых признаков болезни. Проходить осмотр у гинеколога раз в полгода необходимо всем женщинам, но если в анамнезе ближайших родственниц были случаи заболеваний мочеполовой системы, посещения врача должны быть чаще.
Источник: http://MedOperacii.ru/urologiya/vidy-ginekologicheskix-operacij/.html
