Расширенная маточная труба на узи
Зачем и как делают УЗИ маточных труб: подготовка и расшифровка
Исследование состояния матки и маточных труб является крайне важным не только потому, что это вопрос здоровья женщины, но и вопрос здоровья возможного ребенка.
Гистеросальпингоскопия (так называется данная процедура; иначе – УЗГСС) – одна из медицинских диагностических процедур. УЗИ маточных труб представляет собой современный способ изучения этих органов на предмет проходимости.
Обследование происходит при помощи ультразвука и контрастной жидкости.
Когда назначают?
Рекомендуется пройти УЗИ для выяснения проходимости труб, если:
- у женщины выявлено бесплодие (как первичное, так и вторичное);
- менструальный цикл отличается нерегулярностью;
- воспаления матки носят хронический характер;
- месячных нет, но беременность исключена;
- у пациентки есть боли внизу живота;
- женщина пролечилась от любой из половых инфекций (особенно, если лечение не было доведено до конца).
Что покажет?
При традиционном УЗИ нельзя детально оценить состояние труб (они не визуализируются), потому что их просвет просто не просматривается. Однако проверка состояния данных органов очень важна, вот почему была разработана специальная методика, которая позволяет качественно исследовать маточные трубы и показывает имеющиеся патологии.
Видны ли маточные трубы на УЗИ?
Обычно трубчатые органы матки на УЗИ рассмотреть нельзя.
Однако если в них скопилась жидкость, то вероятность их увидеть возрастает.
Но ни спаечные процессы, ни внутреннее воспаление при этом диагностировать не получится.
Эти явления не определяются из-за отсутствия УЗИ-признаков и могут быть выявлены только с помощью контрастной жидкости.
Поэтому для исследования проходимости труб требуется особая процедура, которая сопровождается введением жидкости в полость матки.
Подготовка
Перед тем уточнить, насколько трубы проходимы, пациентке потребуется подготовиться к УЗГСС. Для этого необходимо сдать несколько анализов:
- мазок на флору – берёт гинеколог в ходе осмотра;
- общие клинические анализы крови и мочи;
- ПАПП-тест (мазок по Папаниколау на онкоцитологию);
- на инфекции методом ПЦР (на микоплазму, уреаплазму и хламидиоз)
Подготовка к подобным процедурам непременно включает в себя и гигиеническую часть – непосредственно перед визитом к доктору нужно провести тщательный туалет половых органов (подмыться или принять душ).
Справка! Если врач посчитает нужным, то за 40 минут до ГСС может быть назначен приём спазмолитиков.
Также нужно уточнить, каким датчиком будет проведено исследование – если трансабдоминальным, то потребуется наполнить мочевой пузырь.
Когда лучше делать?
Оптимальным для диагностики маточных труб считается период с 5 по 20 день цикла, а точнее время перед овуляцией (на 8-11 день). Дело в том, что в этот период шейка расширена сильнее всего, а значит, снижаются шансы возникновения спазма. К тому же после месячных эндометрий истончается и не мешает проведению процедуры.
Как делают?
Гистеросальпингоскопия проводится одним из двух способов: наружно (через брюшную стенку) или трансвагинально (посредством введения датчика во влагалище).
Ход процедуры:
- У гинекологического кресла опускается спинка, и женщина принимает на нём положение лежа.
- Затем производится тщательная обработка шейки матки и влагалища.
- Через шейку вводится одноразовый катетер небольшого диаметра с баллоном на конце, необходимым для фиксации.
- При помощи УЗИ доктор убеждается, что катетер расположен правильно (для процедуры используется вагинальный датчик).
- В организм женщины вводится физраствор или специальный гель, который, в ходе продвижения по маточным трубам даёт возможность рассмотреть их структуру (его количество варьируется от 20-40 мл до 100-110 мл.). Процедура позволяет не только установить наличие спаек, но и выявить воспаления.
Исследование проводится амбулаторно, и пациентке нет необходимости оставаться в больнице после его окончания.
1. УЗИ маточных труб.
По времени ГСС занимает от 10 минут до получаса.
Норма и расшифровка
Если женщина здорова, и патологии в области малого таза отсутствуют, то введённая контрастная жидкость должна полностью остаться в углублении брюшной полости (точнее, между прямой кишкой и маткой). Если же там жидкости нет, зато она обнаруживается в маточных трубах и самой матке – значит, проходимость трубчатых органов серьёзно нарушена.
Повышенный диаметр
Одна из возможных патологий, выявляемых в ходе УЗИ маточных труб, – это их расширение (по-научному гидросальпинкс).
Важно! Часто заболевание является следствием скопления жидкости, развития воспалений или нарушенного кровообращения.
Из-за чего маточные трубы могут быть расширены? Причиной может быть:
- Гидросальпинкс, как простой, так и фолликулярный. Первый приводит к увеличению трубы только в одной полости и протекает в лёгкой форме, однако опасен высокой вероятностью осложнений. Поэтому так важно вовремя выявить недуг и полностью его пролечить.
- Сальпингит – воспаление, протекающее в трубчатых органах матки.
- Увеличение перешейка трубы.
Преимущества и недостатки УЗГСС
Как и всякая диагностическая процедура, исследование маточных труб имеет положительные стороны и отрицательные, связанные как с комфортом пациентки во время УЗИ, так и с информативностью.
Минусы
У процедуры УЗГСС есть ряд недостатков:
- за счёт спазматического сжатия матки и труб или большого объёма введённой жидкости пациентка может ощутить дискомфорт;
- причиной непроходимости геля или физраствора могут являться не только спайки, но и сильные спазмы.
Плюсы
У данного диагностического исследования есть явные преимущества перед другими методиками определения непроходимости труб:
- При планировании беременности зачатие возможно в том же цикле, ведь в отличие от рентгеновского исследования, ГСС не приводит к облучению половых органов. Потому вопрос “что лучше – рентген или УЗГСС” тут не стоит.
- В некоторых случаях процедура является стимулом к наступлению гестации, так как контрастная жидкость приводит к смыванию деривата, закупоривающего трубы. А также она разъединяет тонкие сращения и активизирует работу бахромки, захватывающей и продвигающей яйцеклетку.
- Пациентке для диагностики не требуется госпитализация или длительное ожидание.
- Процедура не займёт много времени.
- Попутно позволяет выявить патологии матки.
- Выполняется неинвазивно, то есть без проколов кожи живота.
- Безболезненность позволяет не прибегать к анестезии для проведения УЗГСС.
Противопоказания
Исследование проходимости труб противопоказано при:
- кровотечениях из матки;
- воспалениях в малом тазу (особенно, при их обострениях);
- наступившей беременности;
- дисплазии и предраковых изменениях в клеточной структуре матки или её шейки.
Где сделать и сколько стоит?
Цена ультразвукового исследования степени проходимости труб составлена из стоимостей трёх составляющих процедуры: внутриматочного катетера, контрастной жидкости и расходных материалов. Итоговая стоимость такого вида УЗИ составляет от 1500 до 4500 руб.
Отзывы
На просторах интернета можно встретить разные отзывы пациенток о данной процедуре. Большинство женщин сходятся во мнении, что оценивать проходимость маточных труб было не больно.
Некоторые говорят, что в процессе обследования не испытывали практически ничего.
Но есть и такие пациентки, у которых процедура оставила самые неприятные воспоминания – им было настолько больно, что пришлось прибегнуть к помощи спазмолитиков или обезболивающих.
Такое разнообразие отзывов свидетельствует о том, насколько всё индивидуально в контексте данного обследования, ведь у каждой женщины разнится болевой порог.
Заключение
Гистеросальпингоскопия была и остаётся самым эффективным и востребованным диагностическим методом при определении патологий маточных труб. Своевременно проведённая, процедура диагностирования под контролем УЗИ поможет избежать нехороших последствий и быстрее восстановить женское здоровье.
Источник: https://MediGid.com/uzi/organy/malyj-taz/zhenshhiny/matka/matochnye-truby.html
Узи маточных труб: цели обследования и правила проведения
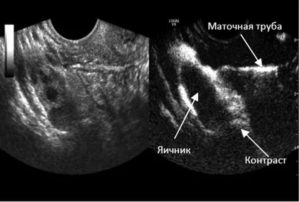
Обязательным условием, при котором наступает беременность, является хорошая проходимость в трубах матки. Если она нарушена, то оплодотворённая яйцеклетка не может достигнуть матки. Из-за этого женщина может стать бесплодной. В некоторых случаях следствием непроходимости становится внематочная беременность.
Чтобы диагностировать состояние репродуктивной системы у женщины назначают УЗИ маточных труб. Такое исследование при помощи ультразвука имеет название гистеросальпингосонография (в сокращении ГССГ, а также УЗИ ГСГ). Другое название процедуры – УЗ ГСС, в расшифровке ультразвуковая гистеросальпингоскопия, она же, ЭХОГСС.
Понятие сонография маточных труб фактически указывает на проведение УЗИ.
В гинекологии часто проводится обследование маточных труб
Что представляет собой процедура
УЗИ ГСГ маточных труб проводят приблизительно на пятый – десятый день менструации. В матку вставляется катетер, через который вводят контрастное вещество. Этот препарат поступает и в трубы. Это улучшает их визуализацию.
Таким образом врач может осмотреть особенности строения труб. Контраст продолжает вводиться и далее поступает в полость брюшины. Это указывает на хорошую проходимость труб.
Если жидкость не может достичь брюшной полости, это означает, что проходимость нарушена.
В каких случаях она выполняется
Очень важно при бесплодии оценить состояние труб матки, поскольку это главный фактор наступления беременности. Яйцеклетка движется к сперматозоиду, а их встреча происходит в трубе. ЭХО ГСГ зачастую используется в качестве лечебного метода в случае планирования беременности. Зафиксировано около 16% случаев наступления беременности после данного исследования.
Нарушение состояния труб матки в 35% случаев являются причиной женского бесплодия. К плохой проходимости могут привести как острые, так и хронические патологии различных органов в малом тазу воспалительного характера, к ним относятся:
УЗИ показано при воспалении органов малого таза
- аднексит;
- генитальный внешний эндометриоз;
- воспаления после аборта;
- оперативные вмешательства в области малого таза и полости брюшины.
Невозможность забеременеть не является единственной причиной направления на УЗИ труб. Исследование может назначаться при внутриматочных заболеваниях (внутренний эндометриоз, миома, гиперплазия или полипы).
В зависимости от предполагаемой патологии диагностика может проводиться на разных этапах цикла менструации.
Какие методы применяются
Непроходимость в трубах матки женщине обнаружить самостоятельно, без проведения исследований, тяжело, поскольку патология не вызывает какого-либо дискомфорта и болевых ощущений. Только один признак указывает на наличие патологии – неспособность забеременеть длительное время. Если заболевание развилось вследствие спаек, то женщина начинает ощущать неприятные тянущие боли внизу живота.
УЗИ поможет выявить непроходимость маточных труб
Если не начать терапию вовремя, то инфекционный процесс затронет и мышечные ткани. В результате таких повреждений в трубах матки возникает рубцовая ткань, из-за которой яйцеклетка не может продвигаться по полости. Чтобы избежать таких процессов, необходимо регулярно посещать врача-гинеколога.
Существует несколько видов исследования, благодаря которым можно изучить маточную структуру и проходимость органа:
- ГСГ (гистеросальпингография). Применяется рентген. Проводится при помощи контраста, в качестве которого используется раствор «синьки». Когда раствор попадает в полость брюшины, то проходимость труб хорошая. Точность обследования около 80%.
- Эхогистеросальпингоскопия (гидросонография) – УЗИ. При этой диагностической процедуре в матку вводят тёплый физиологический раствор. Суть исследования такая же, как и в предыдущем методе – оценка проникновения жидкости в брюшину.
- Лапароскопия – оперативное вмешательство. Проводится только под наркозом. В коже живота делается три прокола, необходимые для введения хирургических инструментов и аппарата. Сначала врач осматривает наружные стенки труб, затем вводит в орган раствор для оценки проходимости.
- Фертилоскопия – хирургическое вмешательство. Оно отличается от предыдущего введением аппарата во влагалище. При этом сначала врач делает небольшой разрез в органе. Диагностику проводят под местной анестезией. Многие женщины испытывают сильные боли в это время. В ходе операции трубы осматриваются при помощи камеры и гистероскопа. Исследование позволяет не только выявить причины бесплодия, но и устранить некоторые из этих факторов прямо во время хирургического вмешательства.
Кроме УЗИ можно пройти лапароскопию
- Петрубация. Во время процедуры пациентке в область матки вводят газ. Если проходимость нормальная, то врач слышит некий характерный звук (шуршание, бульканье). Часто через некоторое время у женщины возникают боли в эпигастрии.
Плюсы и минусы данных исследований
Преимущества и недостатки перечисленных методов сведены в таблицу.
| ГСГ. | Отсутствие анестезии, неинвазивность метода. | Нежелательное облучение, необходимость предохраняться после исследования в течение месяца, болевые ощущения, неточность данных. |
| Гидросонография маточных труб. | Практически не вызывает болей и аллергических реакций. Исследование безопасно, поскольку излучение отсутствует. Отмечается лёгкая переносимость диагностической процедуры. | Недостаточная точность результатов. |
| Лапароскопия. | Наиболее точный метод, который позволяет устранить некоторые патологии прямо в ходе операции. Короткий период восстановления (максимум два дня). | Дорогое исследование, при котором есть риск возникновения осложнений. Кроме того безопасность, а также качество операции зависит только от врача. |
| Фертилоскопия. | Практически не вызывает осложнений. | Очень болезненная процедура. |
| Пертубация. | Безболезненное малоинвазивное исследование. | Не информативен, имеет множество диагностических ошибок. |
Как подготовиться женщине
Гинеколог в первую очередь должен определить, в какой день менструации лучше провести УЗИ. Затем назначается ряд анализов:
- выявление венерических заболеваний;
Предварительно женщине необходимо пройти комплекс анализов
- мазок;
- анализ мочи, крови.
В течение недели до исследования нельзя использовать тампоны и различные медикаменты (вагинальные свечи, таблетки). Нельзя также проводить спринцевания.
Всё это время надо соблюдать правильное питание. Не есть продукты, вызывающие газообразование. За два дня до процедуры надо отказаться от половых отношений.
Перед процедурой можно позавтракать лёгкой едой, например йогуртом. Если женщина очень чувствительна к боли, то можно выпить обезболивающий препарат.
С вечера следует удалить волосы с области проведения исследования. С собой необходимо взять прокладку и чистое полотенце.Перед выходом из дома в медицинское учреждение надо опорожнить кишечник, а непосредственно перед входом в диагностический кабинет – мочевой пузырь.
Перед процедурой следует сходить в туалет
Как выполняется процедура
При обычном УЗИ трубы матки не получается визуализировать. Для их осмотра всегда вводят контраст, которым наполняется матка, он затем продвигается далее по трубам. Если проходимость хорошая, то врач наблюдает за этим процессом.
Здоровые трубки хорошо пропускают препарат. Через некоторое время он проходит в брюшину, на чём заканчивается процедура. Женщина отдыхает, а врач начинает анализировать данные. Когда описание готово, его вручают пациентке.
С ним женщина идёт к гинекологу.
Сама процедура не занимает много времени. Она длится около 15 минут. Исследование начинается с того, что в матку надо ввести тонкий катетер. По нему поступает контрастное вещество (количество – около десяти миллилитров) в полость органа.
В качестве контраста может выступать физраствор, глюкоза, также это может быть фурацилин, используются и другие жидкости. Трансвагинальный датчик передаёт изображение на дисплей, которое визуализируется в формате 3D.
Врач осматривает матку и её структуру, трубы.
Хорошая проходимость отмечается фактом поступления жидкости в полость брюшины, а затем её всасыванием в кровь.
Что является нормой на УЗИ
При нормальной проходимости труб контрастное вещество проникает в область малого таза. Это и является нормой при исследовании. Если на УЗИ видны спайки маточных труб или рубцы, то эта область немного раздувается. Такой процесс указывает на наличие непроходимости.
В этом видео рассказывают об основных методах исследования маточных труб:
Какие отклонения выявляются
В период проведения исследования женщина может ощущать неприятные ощущения (иногда сильно выраженные) в районе малого таза. Очень редко, но боли могут не дать провести процедуру полностью.
При проведении гистеросальпингографии можно выявить такие патологии, как:
- миома матки;
- эндометрит;
- эндометриоз;
- полипы;
- сальпингит.
Часто на УЗИ выявляется расширение маточной трубы.
Имеет ли процедура противопоказания
Как и все диагностические процедуры, УЗИ труб матки имеет несколько противопоказаний – некоторые инфекции и воспалительные процессы. Главными запретами для проведения такой диагностики являются:
- беременность;
- кровотечение в матке;
- заболевания придатков матки и её шейки.
При беременности данное обследование не проводится
Кроме того, обследование не проводят в случае наличия воспалительных патологий малого таза и половых органов.
Помогла статья? Оцените её
Загрузка…
Источник: https://infouzi.ru/ultrazvukovoe-issledovanie/malyj-taz/matochnye-truby.html
Можно ли увидеть внематочную беременность на УЗИ
Внематочная беременность — это патологическая беременность, которая представляет собой серьезную угрозу здоровью женщины и требует неотложной медицинской помощи. Оплодотворенная яйцеклетка в этом случае развивается за пределами матки. Чаще всего она закрепляется в маточной трубе, но имеются случаи ее локализации в яичниках или в брюшной полости.
Согласно статистическим данным, 1-2% всех беременностей, включая те, что наступили в результате искусственного оплодотворения, являются внематочными. Риск такой патологии повышается у более зрелых женщин старше 35 лет. Ввиду этого представительницы прекрасного пола, находящиеся в репродуктивном возрасте довольно часто интересуются — видна ли внематочная беременность на УЗИ?
Варианты внематочной беременности
В соответствии с локализацией оплодотворенной яйцеклетки внематочную беременность можно разделить на такие типы:
- Трубное расположение. Сперматозоид настигает яйцеклетку в маточных трубах, но из-за нарушения проходимости труб эмбрион не может проникнуть в матку. В результате может произойти разрыв труб или показано срочное прерывание беременности.
- Расположение в яичнике. Оплодотворение происходит до выхода яйцеклетки из фолликула или сперматозоид настигает только что выброшенную женскую половую клетку, которая сразу же крепится к яичнику. В результате может произойти апоплексия яичника или своевременно производят удаление эмбриона.
- Шеечное крепление — редкая патология, которая очень легко диагностируется. При исследовании матка своей формой напоминает песочные часы. В просвете можно обнаружить плод. Прогноз неблагоприятный — иногда чтобы сохранить жизнь пациентке прибегают к гистерэктомии.
- Расположение эмбриона в брюшине. Встречается такая патология еще реже, когда оплодотворенная яйцеклетка случайно попадает в брюшную полость, имплантируется и начинает развиваться. Или она может оторваться от маточной трубы и отправиться в полость брюшины.
Крайне редко диагностируется гетеротопическая беременность. Она представляет собой сосуществование маточной и внематочной беременности.
Признаки внематочной беременности — важная информация для любой женщины. Среди первичных можно выделить такие:
- задержка менструации;
- первые признаки токсикоза;
- болезненные молочные железы;
- слегка повышена базальная температура.
Эти признаки особо не помогут, поскольку они один в один, как и у маточной беременности. Но есть то, что должно насторожить женщину ближе к 4 неделе предполагаемой беременности:
- Концентрация хронического гонадотропина (ХГЧ) ниже нормы, характерной для данного срока.
- Стандартные тесты на определение беременности не показывают положительный результат.
- Из влагалища наблюдаются обильные выделения с примесью крови.
- Болезненные ощущения в области матки и придатков.
- Снижение артериального давления и головокружения.
- Значительное повышение температуры тела.
Беспокоящаяся о своем здоровье и будущем своего малыша женщина, безусловно, должна отправиться в женскую консультацию. Уже там подозрение у гинеколога на наличие внематочной беременности может возникнуть в таких случаях:
- Размеры матки несколько меньше, чем должны быть на этом сроке.
- Ультразвуковое исследование не показало наличие плодного яйца в матке.
- Низкий уровень ХГЧ.
- Болевые ощущения.
Причем если матка имеет меньшие размеры, чем должны быть, то гинеколог может порекомендовать контрольный осмотр через 7 дней. Если же тогда все остается без изменений, то женщину направляют на УЗИ и сдачу крови на ХГЧ. Такая симптоматика не всегда указывает на внематочную беременность. Речь может идти о полном отсутствии беременности или о замершей беременности.
Более чем в половине случаев, ориентируясь на кровотечения или боли, женщины обращаются к специалисту раньше, чем могут возникнуть серьезные осложнения
Диагностика
Определить местоположения эмбриона лучше всего помогает УЗИ с использованием трансвагинального датчика. Если же тест на беременность упорно показывает 2 полоски, а в матке не обнаружено плодное яйцо, то начинают подозревать, что эмбрион находится в яичнике или в брюшине.
Актуальным остается вопрос — на каком сроке можно определить внематочную беременность на УЗИ? Некоторые специалисты утверждают, что данный диагностический метод делает возможным уже на 20 день вынашивания ребенка обнаружить место прикрепления плодного яйца. Но все же более распространенное мнение заключается в том, что объективную информацию можно получить только после 30 дня.
Бывает, что женщина обращается на очень маленьком сроке и физически рассмотреть плодное яйцо в матке невозможно. Если имеются серьезные основания подозревать патологическую беременность, то процедуру повторяют спустя 5-7 дней. А еще более правильно в таком случае сразу же госпитализировать женщину и провести полноценный врачебный осмотр.
При маточной беременности ультразвуковое исследование с вагинальным датчиком способно показать эмбрион в полости матки спустя 5 недель с момента наступления задержки в менструальном цикле. Тогда как плодное яйцо можно увидеть уже через 14 дней.Методика ультразвукового исследования через переднюю брюшную стенку является менее чувствительной. Такое УЗИ показывает внематочную беременность только на 7-8 неделе.
Признаки, которые можно увидеть на УЗИ
Обнаружение живого зародыша за пределами матки — это неоспоримый признак патологической беременности.
Кроме того, выделяют еще ряд дополнительных признаков, помогающих выявить такую патологию:
Абдоминальное УЗИ органов малого таза
- В области маточных труб и яичников визуализируется патологическое образование, имеющее различную форму и размер.
- Несмотря на наличие первых признаков беременности, в матке не обнаруживают эмбрион.
- Тело матки имеет увеличенный размер или другие изменения в мышечном слое этого органа, но при этом полностью отсутствует картина здоровой беременности.
- Усиленное отражение ультразвука внутренней слизистой оболочкой матки, на фоне воздействия на него хорионического гонадотропина.
- В полости матки обнаруживают ложный зародыш.
- В углублении париетальной брюшины определяется скопление жидкости.
- Обнаруживается киста, которая возникает вследствие скопления жидкости в месте лопнувшего фолликула и иногда может содержать кровь.
Ультразвуковая картина внематочной беременности может отличаться в каждом конкретном случае. На её формирование могут повлиять различные факторы:
- органические изменения в фаллопиевых трубах (непроходимость, сальпингит, водянка);
- образование кист на месте лопнувшего яичника;
- обширные кровоизлияния в брюшную полость и малый таз;
- тесное расположение петель в тонком отделе кишечника;
- скопление доброкачественных опухолей матки.
На мониторе ультразвукового аппарата или сделанном для пациентки фото можно увидеть ложное плодное яйцо (эмбрион внутри отсутствует). Для спасения жизни женщины требуется в срочном порядке производить операцию по удалению оплодотворенной яйцеклетки из маточной трубы или другого органа.
О домашнем лечении в таком случае не может идти речь, своевременная госпитализация — залог спасения жизни женщины
Неточности и осложнения
И все же обеспокоенные женщины интересуются — покажет ли УЗИ внематочную беременность на ранних сроках во всех случаях? Или имеют место ошибки? Стопроцентной гарантии не может дать никто, ввиду таких причин:
- Слишком маленький срок беременности физически не позволяет определить, есть ли в полости матки зародыш или нет.
- Ограниченный диапазон возможностей ультразвукового аппарата.
- Несовершенство используемого оборудования и его возможная неисправность.
- Специалист, выполняющий диагностическую процедуру, не имел достаточной квалификации и опыта.
Иногда скопление жидкости или кровяной сгусток в матке выглядит как плодное яйцо и специалист ошибочно определяет маточную беременность. Женщина соответственно успокаивается и если внутреннее кровотечение незначительное, то патологическая беременность может долго протекать скрыто и при этом не иметь выраженной симптоматики.
Частый вариант дальнейшего развития событий — разрыв маточной трубы. Это происходит внезапно и сопровождается такими симптомами:
- Ощущается резкая боль внизу живота, преимущественно с той стороны, где было прикреплено плодное яйцо к трубе. Боль отдает в область прямой кишки, а также правую ключицу.
- Нередко появляются ложные позывы к испражнению или появляется жидкий стул. Живот вздут, при пальпации болезненный.
- Снижение кровяного давления, резкая слабость, вплоть до обморока. При выраженном кровотечении развивается геморрагический шок.
- Бледность кожи и слизистых, одышка, появление холодного пота.
- Апатия, заторможенность, частый, слабый пульс.
Лечение в таком случае подразумевает незамедлительное оперативное вмешательство. Поврежденную маточную трубу удаляют лапароскопическим способом, а если наступил геморрагический шок, то проводя лапаротомию (открытый доступ к брюшной полости).
УЗИ с введением вагинального датчика считается самым точным диагностическим методом в определении внематочной беременности. Но и от него не стоит ожидать стопроцентной гарантии. Не во всех случаях будет видно данную патологию и будет поставлен правильный диагноз. Целесообразно для большей точности ультразвуковую диагностику сочетать с другими методами.
Источник: https://apkhleb.ru/uzi/mozhno-uvidet-vnematochnuyu-beremennost
Утолщение маточных труб
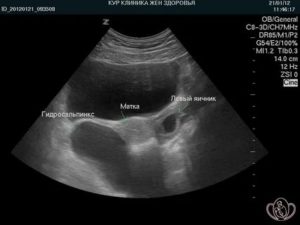
Среди женских гинекологических заболеваний есть много патологий вирусного и бактериального характера. Одной из таких выступает сальпингит, при котором происходит утолщение маточной трубы в результате прогрессирования воспаления. опасность заключается в том, что у пациенток развивается осложнение в виде непроходимости яйцевода, которое приводит к невозможности забеременеть.
Довольно часто данная патология диагностируется совместно с оофоритом, когда в патологический процесс вовлекаются еще и яичники. В медицине заболевание называют аднекситом, который более известен под воспалением придатков. Рассмотрим, как причины провоцируют утолщение маточных труб, а также как проводится лечение.
- 1 Причины
- 2 Виды
- 3 Симптоматика
- 4 Лечение
- 5 Сальпингит (видео)
Причины
Воспалительный процесс в репродуктивном органе в большинстве случаев развивается в результате активной жизнедеятельности патогенных микроорганизмов, которые передаются половым путем. Поэтому гонорея и хламидиоз – это самые распространенные причины.
Расширена маточная труба, может быть и в результате поражения трихомонадой, микоплазмами и уреаплазмами, вирусами герпеса. А также усовно-патогенной флорой: кишечной палочкой, клебсиеллой, стафилококком и стрептококком, грибков рода кандида.
При сальпигите происходит утолщение маточных труб. Источник: agu.life
Заразиться инфекцией может любая девушка, однако врачи выделяют группу риска, куда относят пациенток с такими состояниями или особенностями:
- Женщина часто меняет половых партнеров и вступает в интимную близость без презерватива;
- Ранее девушка уже подвергалась инфицирования гонореей, хламидиозом, трихомониазом или у нее были иные заболевания, передающиеся половым путем;
- Пациентки злоупотребляют процедурой спринцевания, в ходе которой может произойти заброс патогенных бактерий глубоко в маточную полость или трубы.
Также не стоит забывать и о провоцирующих факторах, которые создают благоприятные условия для проникновения инфекции в организм, помимо полового пути передачи. Сюда можно отнести повреждение репродуктивных органов механическим путем: аборты, родовая деятельность, установка внутриматочных спиралей, проведение сальпингоскопии или метросальпингоскопии.
Виды
Когда происходит расширение маточной трубы, причины развития этого состояния были описаны выше, врачи обязательно уточняют, какого типа данный патологический процесс. Заболевание может носить острый характер, при этом степень выраженности симптоматики будет высокой.
При хроническом течении патологического процесса признаки будут смазанными, а у некоторых девушек они вообще отсутствуют. В этом случае существует высокий риск того, что сформируется непроходимость маточных труб и разовьется бесплодие.
Поскольку маточных трубы две, то и заболевание может правостороннее, левостороннее или двухстороннее. Последний вид диагностируется чаще всего и может развиваться как осложнение перенесенного воспаления соседних внутренних органов, например, аппендицита.
Также при утолщении маточных труб возможно скопление жидкости или гноя, тогда будут диагностировать гидросальпинкс или пиосальпинкс соответственно.
Симптоматика
В большинстве случаев первые признаки прогрессирования патологии женщины замечают после завершения менструальных кровотечений. Когда утолщение маточной трубы достаточно сильное и протекает в острой стадии, у пациентки будут присутствовать следующие состояния:
Заболевание в хронической форме протекает без симптомов или выраженных признаков. Поэтому утолщение маточной трубы нередко диагностируется в ходе планового гинекологического осмотра и ультразвукового исследования.
Лечение
В зависимости от того, что привело к расширению трубы, а также от наличия или отсутствия осложнений, будет разрабатываться индивидуальный терапевтический комплекс. Очень важно чтобы ведением пациентки занимался исключительно опытный гинеколог, который сможет принять в учет все особенности клинической картины и состояния здоровья женщины, ее возраст и сопутствующие патологии.
В большинстве случаев достаточно проведения медикаментозного лечения, которое основывается на приме лекарств из группы антибиотиков. Очень важно купировать прогрессирование воспалительного процесса, что достигается благодаря таким средствам: Азитромицин, Цефтриаксон, Цефотаксим, Доксициклин, Метронидазол, Клиндамицин и Гентамицин.
Терапия может включать как прием одного медикамента, так и их комбинацию. Дозировку, продолжительность курса и прочие особенности лечения должен рассказывать врач индивидуально каждой пациентке. Если имеются спайки при увеличении трубы, проводится их хирургическое удаление, а также назначается гинекологический массаж для размягчения тканей, что делает их более эластичными.
Чем раньше начнется лечение, тем лучше. Поэтому при первых признаках патологии половых органов необходимо записаться к гинекологу.
Сальпингит (видео)
Источник: https://uterus2.ru/disease/utolshhenie-matochnoy-trubyi.html
Полость матки расширена на УЗИ: причины, нормальные размеры органа, опасно ли
Строение и особенности органов женской половой системы меняются при изменении гормонального фона и состояния женского организма. Достаточно серьезные заболевания могут скрываться за внешне безобидными симптомами. Читайте далее – полость матки расширена что это значит.
Особенности строения и функционирования матки
Матка – непарный орган женской половой системы, расположенный в малом тазу между прямой кишкой (сзади) и мочевым пузырем (спереди). Основная ее функция – обеспечение роста и развития оплодотворенной яйцеклетки, а также рождение ребенка в ходе родов.
Отличительная черта строения матки – значительное развитие мышечной оболочки. Миометрий представлен преимущественно гладкомышечными клетками, образующими три слоя различной направленности: наружный продольный, циркулярный и внутренний продольный.
Это позволяет органу, как интенсивно сокращаться в процессе родов, что способствует рождению ребенка, так и помогает вернуть матку после беременности к прежним размерам.Помимо детородной функции, матка обеспечивает регулярную менструацию, за счет периодического отторжения маточного эпителия и последующей его регенерации.
Что значит полость матки расширена
Размеры матки зависят от уровня половых гормонов в крови женщины. Состояние слоев органа и их функциональная активность сильно зависит от следующих факторов:
- гормональный фон;
- фаза менструального цикла;
- возраста;
- гинекологического анамнеза (числа родов и беременностей без родов).
Нормальные размеры органа
В норме матка нерожавшей женщины репродуктивного возраста имеет следующие размеры:
- ширина – 50 мм;
- длина – 46 мм;
- толщина – 36 мм.
Беременность, не закончившаяся родами, также влияет на размеры органа – они несколько увеличиваются:
- ширина – 54 мм;
- длина – 53 мм;
- толщина –37 мм.
Наиболее значительно размеры матки увеличиваются после рождения ребенка. Нормальные показатели для рожавшей женщины:
- ширина – 62 мм;
- длина – 60 мм;
- толщина – 40 мм.
После наступления менопаузы органы половой системы подвергаются процессу инволюции (обратного развития), одно из проявлений которого – прогрессирующее уменьшение их размеров. Нормальный показатели для женщин в период климакса лежат в следующем диапазоне:
- ширина – 25–50 мм,
- длина – 32–72 мм,
- толщина – 14–44 мм.
Превышение указанных параметром свидетельствует о дилатации полости матки.
Причины расширения
Причины, вызывающие расширение полости матки, обнаруживаемое по УЗИ можно разделить на физиологические и патологические. Физиологические причины увеличения размеров органа:
- Беременность. После оплодотворения и прикрепления зародыша к стенке матки в организме женщины происходят значительные изменения, усиливающие кровообращение в малом тазу и приводящие к формированию расширенной полости матки, что будет выявлено на УЗИ.
- Менструация. Во время месячных происходит отторжение функционального слоя эндометрия. При выполнении УЗИ малого таза можно обнаружить, что полость матки расширена до 2 мм с анэхогенным содержимым, представляющим собой кровь.
- Пременопауза. Гормональные сбои, часто возникающие в этот период, приводят к дисфункциональным маточным кровотечениям, что проявляется увеличением размеров органа.
- Послеродовые выделения (лохии). В норме после родов на протяжении нескольких дней продолжается кровотечение. В некоторых случаях лохии длятся дольше обычного и приводят к тому, что полость матки расширена до 3 мм с гипоэхогенным содержимым.
Причины расширения полости матки, связанные с болезнью
Нужно понимать, что само по себе увеличение полости органа не является заболеванием, а лишь проявлением разнообразных патологических состояний женской половой системы. Рассмотрим основные из них.
Эндометриоз
Точные причины этого заболевания до конца не выяснены.
По современным представлениям в основе патологического процесса лежат нарушения в гормональной регуляции работы яичников, а также сбой в иммунной системе.
Это приводит к гиперплазии маточного эндометрия и его эктопии, т.е. локализации клеток эпителиального слоя в нехарактерных для них местах: маточных трубах, яичниках, брюшине, кишечнике.
Являясь гормонозависимой тканью, эндометрий подвергается изменениям в соответствии с менструальным циклом женщины, отторгаясь с кровотечением во время месячных. Это приводит развитию хронического воспалительного процесса вокруг эндометриодных очагов, формированию спаек, возникновению интенсивного болевого синдрома.
Миома
Миома – это опухоль, источник роста которой – клетки мышечного слоя органа. Наиболее часто встречается у женщин после 30 лет.
Воспалительные процессы
Хронические воспалительные заболевания органов малого таза приводят нарушению нормальной работы яичников и, как следствие, к гормональному сбою. В результате у женщины может развиться миома, эндометриоз, гиперплазия эндометрия, проявляющиеся расширением полости органа.
Каковы причины увеличения размеров матки можно узнать, просмотрев это видео.
Опасно ли расширение полости матки
Само по себе увеличение полости органа неопасно. Гораздо большее беспокойство должно вызывать заболевание, приведшее к росту размеров.
Миома длительное время может протекать бессимптомно, но при достижении опухолью значительных размеров проявляется обильными и длительными менструациями, которые провоцируют возникновение тяжелой анемии. Множественные миомы затрудняют прикрепление плодного яйца, а также могут препятствовать вынашиванию беременности.
Кроме того, необходимо понимать, что лечить нужно не расширение полости матки, а вызвавшее его заболевание.
Ультразвуковая диагностика расширения полости матки
Ультразвуковое обследование органов половой системы желательно проводить в начале менструального цикла – на 5–7 день, сразу после окончания месячных. В этот период маточный эндометрий еще не полностью восстанавливается после менструации и врачу легче заметить патологические изменения.
При необходимости УЗИ может быть проведено в любой день цикла, необходимо только сообщить об этом специалисту, проводящему обследование, чтобы он мог соотнести измеряемые параметры с фазой месячного цикла.
Специальной подготовки к УЗИ органов малого таза не требуется. Сначала врач располагает датчик аппарата на передней брюшной стенке в нижней части живота – трансабдоминальное обследование органов половой системы. Более детальное исследование строения яичников, матки, цервикального канала проводится при трансвагинальном ультразвуковом обследовании.
Источник: https://uzi.guru/mal-taz/womns/metr/f/polost-matki-rasshirena-chto-eto-znachit.html
Воспаление маточных труб: что это такое. Причины, симптомы и лечение воспаления маточных труб
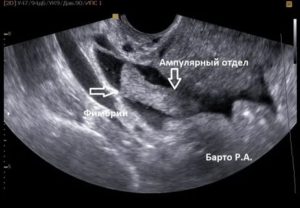
Многим известная непроходимость маточных труб признана одним из самых опасных и тревожных женских заболеваний в нашем современном мире. Представленный вашему вниманию диагноз может быть очень опасным и неприятным, ведь неминуемо приводит к сложностям с наступлением беременности.
Непроходимость маточных труб приводит к бесплодию
Классификация
Патология может отличаться по локализации в трубах, характеру течения и этиологии.
По локализации воспаление труб может быть:
- левостороннее;
- правостороннее;
- двухстороннее.
По характеру течения делится на острое, подострое и хроническое.
Этиология, или причина – это возбудитель, который вызвал воспалительный ответ.
Они могут быть:
- специфические (гонорея, хламидии, трихомонады, сифилис, ВИЧ, вирус простого герпеса или папилломы человека);
- неспецифические (стафилококки, стрептококки, синегнойная палочка, протей), это микроорганизмы, которые определяются в норме в половых путях.
В 60% случаев воспаление яичников и маточных труб вызывает хламидийная инфекция. Иногда это не один микроорганизм, а микробная ассоциация. Острое течение болезнь приобретает при проникновении инфекции в маточные трубы, продолжается до 2 месяцев.
Это может произойти:
- половым путем;
- восходящим – через цервикальный канал, полость матки в трубы;
- гематогенным – из очагов инфекции, расположенных в других местах организма;
- лимфогенным – через лимфатические сосуды;
- по протяжению – от имеющихся рядом очагов инфекции, например, от аппендицита напрямую в трубу справа.
Если воспаление фаллопиевых труб длится до 6 месяцев, то это подострый процесс. Хроническое заболевание развивается после перенесенного острого, может беспокоить годами. При этом периоды ремиссии чередуются с периодическими обострениями.
Что предлагает народная медицина?
Многие целительницы и бабушки уверяют, что разнообразные отвары и настойки могут вылечить подобную патологию. Такие травы, как ромашка, боровая матка, красная щетка – частые спутники пациенток с непроходимостью фаллопиевых труб.
Стоит напомнить, что пренебрежение медициной и советами врача в пользу народных средств может обернуться довольно плачевными последствиями и осложнениями. Именно поэтому не стоит без рекомендации доктора принимать разнообразные настойки и отвары для того, чтоб вылечить непроходимость маточных труб.
Симптомы
Если это острое воспаление маточных труб, симптомы резко выражены. Поднимается температура тела до 38–39 градусов. Боль внизу живота резкая. Левосторонний сальпингит сопровождается болью слева, правосторонний – справа, двухсторонний – с обеих сторон. Выраженность синдрома зависит от вовлечения в воспаление брюшины – чем больше ее раздражение, тем больнее.
У 2/3 больных воспаление маточной трубы переходит на яичник. Придатки отекают, увеличиваются в размерах. Возникает раздражение соседних органов, наблюдается расстройство мочеиспускания, появляется боль в пояснице.
В некоторых случаях в придатках скапливается жидкость, образуемая при воспалении. Она расширяет их, не изливается в брюшную полость, развивается гидросальпинкс.
Гнойная инфекция переводит это состояние в пиосальпинкс, он способен оставлять после себя большое количество спаек, что приводит к бесплодию.
Бесконтрольный прием антибиотиков и снижение реактивности организма делает течение острого процесса стертым, увеличивает вероятность его перехода в затяжной. Если развилось хроническое воспаление маточной трубы, симптомы будут появляться при обострении процесса. Поднимется температура, появится озноб, боль внизу живота, отдающая в поясницу.
Расстройства мочеполовой системы заключаются в болезненном половом акте, нарушении мочеиспускания. Могут появиться нарушения со стороны пищеварительной, сердечно-сосудистой и эндокринной систем. Выделения могут приобретать гнойный оттенок, который чаще наблюдается при гонорейной инфекции, вызывают раздражение и зуд в промежности.
Воспаление маточных труб и яичников вызывает изменение их функции, что проявляется нарушениями менструального цикла. Месячные становятся обильными или наоборот скудными, болезненными, может изменяться продолжительность и регулярность.
Хроническое воспаление маточных труб становится причиной бесплодия у женщин.
Причины воспаления
Факторами риска возникновения сальпингита являются экзогенные влияния:
Источник: https://PlastikaPlus.ru/matka/truby-matki-zabity.html
