Абсцесс яичника по узи
Тубоовариальные образования и тубоовариальный абсцесс * Клиника Диана в Санкт-Петербурге
Тубоовариальное образование – воспаление верхней части маточной трубы с яичником, приводящее к загноению. Этот процесс имеет несколько названий, но его суть сводится к одному — без лечения инфицированная труба с яичником превращаются в гнойную массу, покрытую оболочкой.
Заболевание бывает одно- и двусторонним. Во втором случае, если с лечением опоздали, женщина навсегда остается бесплодной, так как доктору приходится удалять оба яичника.
По статистике треть пациенток в стационарах имеют одну из форм тубоовариальных образований.
Почему возникают тубоовариальные образования
Инфекция в виде комплекса возбудителей приходит из нижнего отдела половых органов и кишечника, проникая в трубы. Затем поражается яичник. Занести заразу можно и во время гинекологических манипуляций.
Воспаление яичника (аднексит) делится на две фазы: сначала орган воспаляется, затем образуется гнойник. Это состояние называют тубоовариальным образованием.
Образования быстро переходят из одной стадии в другую. Созревший гнойник (абсцесс) может лопнуть, вызвав гинекологический перитонит (воспаление брюшины) и другие, не менее опасные осложнения — например, спайки, преграждающие путь яйцеклетке в фаллопиевых трубах. Тубоовариальные образования — частая причина хронического невынашивания беременности и бесплодия.
Что чувствует женщина при тубоовариальных образованиях
Сначала заболевание не дает о себе знать, но как только процесс переходит в опасную стадию, симптомы проявляют себя ярко. Появляется боль в животе (с одной или обеих сторон), она отдает в крестец, поясницу, внутреннюю поверхность бедра, прямую кишку.
Повышается температура, ощущаются слабость и озноб. Из-за давления опухоли нарушается работа кишечника (запоры, диспепсия — боль, жжение). Учащенное и болезненное мочеиспускание свидетельствует о вовлечении в процесс мочевого пузыря.
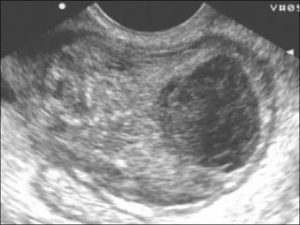
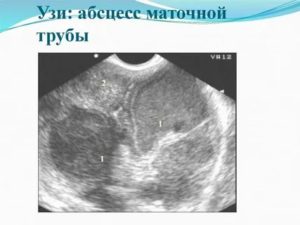
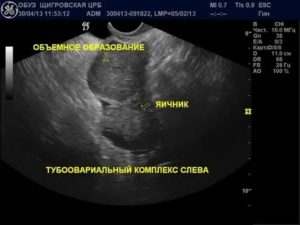
Врач при ручном обследовании чувствует неподвижную опухоль. Обследование проводится с обезболиванием, так как образования болезненны. На УЗИ можно увидеть, что яичник потерял форму и окружен плотной капсулой с мутным содержимым. Гной содержится и в маточных трубах.
Как лечат тубоовариальные образования
Лечение любой стадии процесса проводится в стационаре.
Начальные формы болезни устраняют без операции. Доктор подбирает антибиотики, обезболивающие и рассасывающие опухоль препараты. Когда воспаление утихнет, лечат последствия — часто это спайки.
При наличии гноя нужна операция под лапароскопическим контролем. Доктор выкачивает гной через небольшие разрезы, затем обрабатывает полость — это предупреждает перитонит. Образовавшиеся спайки также убирают лапароскопией. Щадящие хирургические методики сохраняют функции органов, поэтому пациентка сможет в дальнейшем рожать.
Профилактика заболевания заключается в своевременном лечении сальпингитов и сальпингоофоритов, соблюдении сроков замены внутриматочных спиралей, бережном отношении к половому здоровью.
Осложнение тубоовариальных образований — тубоовариальный абсцесс
Тубоовариальный абсцесс — это осложнение воспалительных заболеваний органов малого таза (ВЗОМТ). Составляющие этого гинекологического заболевания:
- скопление инфицированной гнойной жидкости внутри маточных труб (пиосальпинкс);
- гнойное расплавление яичника.
Без лечения гнойник лопается, содержимое попадает в брюшную полость, развивается обширный перитонит — тяжелое гнойное воспаление, приводящее к гибели.
Почему возникает тубоовариальный абсцесс
Инфекция проникает в маточные трубы, провоцируя гнойное воспаление серозной оболочки придатков матки – фаллопиевых труб и яичников – а также брюшной полости. Чаще нагноение вызывается сразу несколькими видами микроорганизмов, поэтому погасить процесс сложно.
Микробы чаще всего попадают в придатки из наружных половых органов и матки. Иногда инфекция может проникнуть в яйцеводы или яичники с кровью и лимфой из микробных очагов, расположенных в соседних органах. Абсцесс может возникнуть на фоне сальпингита, эндометрита, цервицита, оофорита, сальпингоофорита, опухолевидных образований яичников.
В группу риска попадают женщины с ослабленным иммунитетом, гормональными проблемами, тяжелыми хроническими заболеваниями, анемией.
Иногда гнойный процесс — следствие неправильного проведения хирургических вмешательств и гинекологических процедур — абортов (особенно подпольных), диагностических выскабливаний, операций на матке и яичниках, ЭКО, введения ВМС. Внутриматочная контрацепция в четыре раза повышает риск возникновения болезни.
Что чувствует женщина при тубоовариальном абсцессе
Скопление гноя в организме вызывает тяжелую лихорадку, сопровождающуюся ознобом, головной болью, ломотой в суставах, сухостью слизистых, сильным сердцебиением.
Вовлечение в процесс кишечника приводит к запорам, метеоризму, диарее, тошноте и рвоте. При тубоовариальном абсцессе часто нарушено мочеиспускание. Еще один признак — гнойные выделения из половых путей с неприятным запахом, раздражающие слизистую.
Так как брюшина воспалена, надавливание на живот болезненно. Когда доктор ослабляет нажатие, боль усиливается.
Во время осмотра доктор четко чувствует в области маточных придатков плотное образование, спаянное с соседними тканями. Оно имеет нечеткие контуры и неравномерную консистенцию из-за содержащегося в нем гноя. Определить точное нахождение гнойного очага можно на УЗИ.
При прорыве или подтекании абсцесса боли распространяются по всему животу. Температура повышается, нарастает обезвоживание. Общее состояние – тяжелое. Характерно вынужденное положение тела – на боку с подогнутыми к животу ногами. Это состояние очень опасно и может привести к септическому шоку с летальным исходом.
Как лечат тубоовариальный абсцесс
При тубоовариальном абсцессе нужна операция. Доктор удаляет гной и вводит антибиотики. При подтекании выпота (гнойной жидкости) и разрыве абсцесса проводится операция с обработкой брюшной полости и установкой дренажных трубок.
Место разреза определяется локализацией абсцесса — доступ к органам осуществляется через переднюю брюшную стенку или задний свод влагалища. В хорошо оснащенных клиниках классическую операцию заменяют малотравматичной лапароскопией.
При обширных абсцессах проводится удаление матки, пораженного яичника и маточной трубы. У пациенток, не стремящихся сохранить детородную функцию, такое вмешательство – самое эффективное. У молодых женщин матку оставляют, но шанс на беременность снижается в 10 раз.
В послеоперационном периоде назначаются антибиотики широкого спектра, противогрибковые средства, обезболивающие препараты, витамины, общеукрепляющие и рассасывающие средства.Обязательны капельницы с лекарствами, восстанавливающими водный баланс и снимающими интоксикацию организма.
В ряде случаев с помощью лапароскопических операций удается полностью восстановить проходимость маточных труб.
Профилактика заключается в своевременной диагностике и терапии воспалений органов малого таза и половых инфекций, грамотной контрацепции, недопущении подпольных абортов.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Источник: https://medcentr-diana-spb.ru/ginekologiya/tuboovarialnyie-obrazovaniya-i-tuboovarialnyiy-abstsess/
Абсцесс яичника
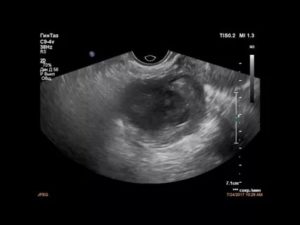
Тубоовариальный абсцесс — острое гнойное инфекционно-воспалительное заболевание придатков матки, при котором происходит их расплавление с формированием осумкованного образования. Проявляется острой односторонней болью внизу живота, тошнотой, рвотой, гипертермией, дизурическими расстройствами.
Для диагностики используют влагалищное исследование, трансвагинальное УЗИ, КТ малого таза, лабораторные методы. Схемы медикаментозного лечения предполагают назначение антибиотиков, НПВС, иммуномодуляторов, инфузионной терапии.
При тяжелом течении и неэффективности консервативной терапии абсцесс удаляют хирургически.
Общие сведения
Тубоовариальный абсцесс (тубоовариальное гнойное образование, воспалительный аднекстумор) — наиболее тяжелая форма гинекологических воспалений. В структуре инфекционно-воспалительных заболеваний тазовых органов у женщин его доля, по данным разных авторов, достигает 6-15%.
Патологию выявляют преимущественно у молодых пациенток в возрасте до 20 лет с низким социально-экономическим статусом, что, вероятнее всего, связано с их высокой сексуальной активностью.
В последнее десятилетие чаще возникают стертые формы воспаления: почти у трети больных острая клиническая картина развивается на фоне хронически текущего воспалительно-деструктивного процесса.
Причины тубоовариального абсцесса
Формирование объемного гнойно-воспалительного образования в области придатков матки зачастую становится возможным при сочетании нескольких факторов и является осложнением уже существующих гинекологических заболеваний. Первичные абсцессы тубоовариальной области наблюдаются крайне редко. По мнению специалистов в сфере гинекологии, для возникновения заболевания обычно требуется сочетание двух или трех условий:
- Наличие агрессивной ассоциативной флоры. В посеве из очага абсцесса обычно присутствует несколько микроорганизмов. У 25-50% пациенток определяются гонококки, у 25-30% — трихомонады, у 25-60% аэробно-анаэробные ассоциации гарднерелл, бактероидов, пептострептококков, стрептококков, энтеробактерий, мобилункусов, других условно-патогенных инфекционных агентов.
- Спайки в малом тазу. Нагноение придатков чаще выявляют у пациенток с длительно текущими хроническими оофоритами, сальпингитами, аднекситами, наружным генитальным эндометриозом, осложненными спаечным процессом. Наличие межорганных синехий упрощает и ускоряет формирование пиогенной мембраны, которая ограничивает снаружи тубоовариальное образование.
- Ослабление иммунитета. Активизация микрофлоры обычно происходит при снижении защитных сил организма. Причинами иммуносупрессии становятся обострение генитальной и экстрагенитальной патологии, тяжелые простудные заболевания, стрессы, физические нагрузки, длительный прием кортикостероидов, производных ацетилсалициловой кислоты, цитостатиков и др.
Риск развития абсцесса в тубоовариальной области повышен у пациенток, часто меняющих сексуальных партнеров, перенесших бактериальный вагиноз или заболевания, передающиеся половым путем.
Вероятность возникновения патологии возрастает после выполнения внутриматочных манипуляций (абортов, раздельных диагностических выскабливаний, установки спирали, экстракорпорального оплодотворения, гистеросальпингографии, удаления полипов эндометрия и др.).
Патогенез
Проникновение инфекции в придатки обычно происходит восходящим (интраканаликулярным) путем из влагалища, шейки и полости матки. В редких случаях воспаление начинается за счет контактного инфицирования с серозного покрова трубы.
До окончательного формирования тубоовариального гнойного образования патологический процесс проходит несколько стадий.
Сначала в фаллопиевой трубе под действием инфекционных агентов воспаляется слизистая оболочка, в последующем воспаление распространяется на остальные слои стенки ‒ развивается картина острого гнойного сальпингита. Облитерация просвета трубы завершается образованием пиосальпинкса.
Из маточных труб микроорганизмы попадают на поверхность яичника и проникают в его ткани, что приводит к развитию острого гнойного оофорита с образованием множественных гнойных полостей, стенки которых представлены грануляциями и соединительной тканью.
В результате слияния абсцессов возникает мешотчатое образование — пиовар. Формирование тубоовариального абсцесса завершается частичным разрушением стенок пиосальпинкса и пиовара со слиянием внутри общей пиогенной соединительнотканной мембраны.
Заболевание может протекать хронически с увеличением патологического конгломерата во время обострения, фиброзом и склерозом тканей в ремиссии.
Симптомы тубоовариального абсцесса
Клиническая симптоматика обычно развивается остро. У пациентки возникают сильные приступообразные боли слева или справа в нижней части живота. Болезненные ощущения могут иррадиировать в поясничную область, прямую кишку, внутреннюю поверхность бедра с соответствующей стороны.
Женщину беспокоят лихорадка, озноб, возможны тошнота и рвота. Температура обычно повышена до 38°С и более. Типичны беловатые, желтоватые, желто-зеленые гнойные влагалищные бели, болезненность при мочеиспускании, раздражение кишечника в виде частого жидкого стула.
За счет общей интоксикации возникают эмоциональная лабильность, слабость, быстрая утомляемость, потеря аппетита, общая заторможенность.
Осложнения
Наиболее грозное последствие тубоовариального абсцесса — разрыв аднекстумора с возникновением клиники острого живота, развитием перитонита, септического шока, полиорганной недостаточности, образованием межкишечных, прямокишечно-влагалищных, уретро-влагалищных, пузырно-влагалищных свищей в отдаленном периоде. Почти у двух третей пациенток выявляются функциональные нарушения мочевыделительной системы, а у половины распространение воспаления на предпузырную и тазовую клетчатку вызывает развитие гидроуретера и гидронефроза. Вовлечение в инфекционный процесс смежных органов сопровождается возникновением вторичного параметрита, аппендицита, сигмоидита, ректита, оментита, тазовых абсцессов и др. В будущем у таких женщин чаще встречаются дисгормональные состояния, внематочная беременность, бесплодие, хронический пельвиоперитонит, хронические тазовые боли, тазовый тромбофлебит, тромбоз вены яичника.
Диагностика
Симптоматика тубоовариального абсцесса сходна с проявлениями других состояний, при которых наблюдаются признаки «острого живота». Поэтому с учетом высокой вероятности осложненного течения инфекционно-воспалительного процесса диагностический поиск направлен на быстрое подтверждение или исключение патологии. Наиболее информативными методами являются:
- Осмотр на кресле. Бимануальную пальпацию выполнить сложно из-за интенсивных болей и перитонеальных явлений. Типичным признаком является усиление болезненности при исследовании бокового и задних сводов влагалища, попытках смещения шейки матки. Из цервикального канала выделяются слизь и гной. Иногда удается пропальпировать болезненный конгломерат, расположенный справа или слева от матки.
- Трансвагинальное УЗИ. На стороне поражения определяется многокамерное образование размерами 5-18 см неправильной овоидной формы с признаками воспалительного процесса. Стенки трубы утолщены до 5 мм и более. В отличие от пиосальпинкса скопления гноя расположены за пределами фаллопиевой трубы. Выражен спаечный процесс в полости малого таза. Присутствуют признаки эндометрита. Яичник не визуализируется.
- КТ тазовых органов. Томографически гнойное тубоовариальное образование имеет вид овальной или округлой объемной патологической структуры, примыкающей к матке и смещающей ее. Характерны нечеткость контуров, неоднородность структуры конгломерата с наличием полостей пониженной плотности. Капсула может быть как утолщена, так и истончена. Информативность метода достигает 99-100%.
Источник: https://dou99.ru/yaichniki/abstsess-yaichnika
Абсцесс яичника причины развития после операции и методы удаления гнойного образования
Абсцесс яичника представляет собой гнойное образование, которое появляется на этом органе. По своим признакам оно похоже на тубоовариальный абсцесс, образующийся из-за воспалений в органах малого таза.
Данное заболевание имеет острое развитие. Появляется оно из-за нарушений, которые возникли во время хирургических операций в области малого таза.
Не редко абсцесс возникает без причин у беременных женщин. Возбудители инфекции проникают в яичник с током лимфы или в результате прямого осеменения. Бактерии просачиваются через повреждения яичниковой капсулы. Трещины на ней появляются после резекции яичников или разрыва кисты.
Рекомендуем узнать:
Симптомы оофорита яичника и
Что такое варикоз яичников
Клиническое проявление
Чаще всего заболевание поражает женщин детородного возраста. Как говорилось выше, оперативное вмешательство в органы малого таза лишь подстегивает образование абсцесса. Симптомы дают о себе знать на протяжении двух недель после операции.
Большинство пациенток жалуется на сильные боли в животе. Они могут иметь разный характер — колющие, тупые, резкие или вялотекущие. Иногда неприятные ощущения поначалу проявляются слабо, а со временем становятся сильными.
Если усиление происходит резко, это означает скорый разрыв образования. Если пациентка чувствует боли в области малого таза, необходимо следить за их динамикой. Послеоперационные болевые ощущения проходят через пару дней.
Боли, свидетельствующие о наличии заболевания, не проходят, а лишь усиливаются.
Среди других симптомов можно выделить озноб, общую слабость и диспепсивные расстройства. Если девушку тошнит, это может быть признаком развивающегося перитонита.
Важно! Специфическим признаком, который свидетельствует о наличии абсцесса, является лихорадка и повышение температуры тела до 40 градусов. Если заболевание является хроническим или сопряжено с септическим шоком, температура повышаться не будет.
Когда образование только формируется в организме пациентки, она будет испытывать одностороннюю боль внизу живота. Стенки половых органов при этом продолжают сокращаться, но в итоге может развиться перитонит.
Если абсцесс яичника разрывается, боль распространяется по всей области живота, а врачи могут обнаружить опухолеподобное образование. Его пальпируют у 50% пациенток.
У другой половины женщин опухоль имеет малые параметры.
В среднем, гнойный очаг достигает до 10 сантиметров в диаметре. Чаще всего он образуется на правом яичнике и прилегает к культе влагалища или боковой стенке органов малого таза.
Рекомендуем узнать: Что такое туберкулез яичников
Диагностика и лечение
На ранних стадиях образование сложно диагностировать. Если вами была перенесена операция, провести процедуру будет легче. Оперативное вмешательство на органах малого таза, проведенное ранее, позволяет обнаружить абсцесс во время диагностики. проблема заключается в дифференциации недуга с другими последствиями операции.
Чаще всего врачи обращают внимание на признаки абсцесса на второй день после операции. Но для того чтобы быть уверенными, что это не послеоперационная реакция организма, они выжидают четыре дня. Если боли, головокружение или высокая температура не проходят по истечении этого срока, врачи направляют вас на развернутое обследование.
Обратите внимание: Перечисленные выше признаки можно расценивать, как послеоперационные последствия. Но если врач обнаружил у вас с помощью пальпации твердое образование, это является свидетельством абсцесса.
Вылечить абсцесс можно с помощью хирургического вмешательства и антибиотиков. Медикаментозное лечение без операции противопоказано.
В этом случае у вас повышается риск излияния гнойного содержимого в область брюшины, что чревато летальным исходом.Операция проводится для того чтобы удалить гной, а лечение антибиотиками необходимо для устранения микробов, которые продуцируются половыми путями.
Оперативное вмешательство по устранению абсцесса называется дренированием. Для того чтобы вывести гной из половых органов или полностью удалить абсцесс, врачи прибегают к пробной лапаротомии. Поскольку данное заболевание имеет свойство образовываться на одной стороне, пораженные придатки удаляются полностью.
Для того чтобы принять такое серьезное решение, хирург должен провести ряд исследований образования. В отдельных случаях врачи настаивают на удалении матки или здоровых придатков, которые располагаются напротив пораженного яичника. Данное решение принимается в индивидуальном порядке.
Для того чтобы осуществить данные процедуры, хирург сопоставляет результаты лапаротомии и ультразвукового обследования.
Источник: http://ProYaichniki.ru/zabolevaniya/abstsess-yaichnika.html
Пиовар (гнойное воспаление яичников) – это тот случай, когда без хирурга не обойтись
Некоторые острые воспалительные процессы в гинекологической практике требуют неотложной хирургической помощи. Среди таких заболеваний пиовар. Это гнойное воспаление яичника с одной или двух сторон.
Причины и механизм развития болезни
В большинстве случаев этиологическим фактором развития заболевания является условно-патогенная микрофлора.
Это микроорганизмы, жизнедеятельность которых успешно подавляется иммунной системой, но при ее ослаблении они приводят к воспалительному процессу различной локализации.
Среди представителей таких микроорганизмов стрептококки, стафилококки, энтерококки, кишечная палочка. Иногда гнойное воспаление яичников развивается в результате инфицирования гонококками.
К формированию гнойника могут привести следующие факторы риска:
- внутриматочные манипуляции;
- половые отношения во время менструации;
- частая смена партнеров и раннее начало половой жизни;
- гинекологические операции;
- инфекция послеродового периода;
- аппендэктомия и операции на органах брюшной полости;
- соматические заболевания;
- воспалительные заболевания половых органов.
Увеличивается вероятность развития болезни при пункции фолликулов при ЭКО, наличии внутриматочной спирали.
Инфекция проникает в ткани яичника несколькими путями:
- восходящим – из труб и полости матки или влагалища;
- гематогенный – по кровеносным сосудам из очагов хронической инфекции;
- лимфогенный – через лимфатическую сеть;
- контактный – от гнойных очагов в полости малого таза или живота.
Чаще всего воспаление переходит на яичник с инфицированной маточной трубы. Но до определенного момента возбудителю не удается проникнуть через плотную оболочку. После овуляции происходит разрыв фолликула, этот участок подвергается воздействию микробов. На месте фолликулов образуются гнойные полости, которые способны сливаться между собой с образованием единого пиовара с фиброзной капсулой.
Гнойный очаг может соприкасаться со стенками таза, маткой. В тяжелых случаях он перфорирует в соседние органы, брюшину.
Клинические проявления
Симптомы пиовара образуют единый комплекс острого живота. При этом состоянии боль интенсивная, нестерпимая, резкая или тянущая внизу живота. Раздражение брюшины приводит к патологическому напряжению мышц на стороне поражения. Боль усиливается при движении, смене положения тела.
Ухудшается общее состояние. Повышается температура тела, появляются симптомы интоксикации: головная боль, слабость, озноб, тахикардия, потливость и снижение аппетита. Из половых путей появляются гноевидные выделения. В некоторых случаях развиваются диспепсические и дизурические расстройства.
Сочетание приовара с пиосальпинксом приводит к образованию единого воспалительного конгломерата – тубоовариального абсцесса. Прорыв гноя в брюшную полость завершается развитием перитонита, при этом симптомы заболевания только усиливаются, состояние больной женщины ухудшается.
Критерии диагностики
Диагностика острого живота проводится в комплексе. Похожими симптомами сопровождаются различные хирургические патологии, которые требуют неотложного вмешательства:
- острый аппендицит;
- прободная язва;
- внематочная беременность;
- перфорация кишечника.
Для каждого из заболеваний существуют дополнительные диагностические признаки.
При поступлении женщины с жалобами на острую боль в животе, осмотр проводит и гинеколог, и хирург. Определяется положительный симптом Щеткина-Блюмберга – при надавливании на живот появляется боль, которая усиливается при одергивании руки врача.
Влагалищное исследование болезненное. При осмотре в зеркалах определяются гноевидные выделения из шейки матки. При двуручном осмотре на стороне поражения пальпируется опухолевидное образование с плотной капсулой, которое сращено с окружающими тканями. Смещение шейки матки усиливает боль.
Берутся мазки из влагалища на микрофлору. По показаниям возможно проведение бактериологического исследования с определением конкретного возбудителя и его чувствительности к антибиотикам.
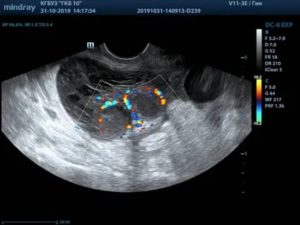
При проведении УЗИ пиовар выглядит как эхопозитивное образование округлой формы. Капсула его неравномерно утолщена от 6 до 10 мм. Содержимое неоднородное из-за мелких включений.Исследование крови выявляет признаки воспалительной реакции:
- лейкоцитоз;
- увеличение СОЭ;
- сдвиг лейкоцитарной формулы влево за счет палочкоядерных лейкоцитов.
Общий анализ мочи назначают для исключения воспаления мочевого пузыря.
Левосторонний пиовар, в отличие от правостороннего, проще дифференцировать от других хирургических патологий брюшной полости. Аппендицит часто маскируется под гинекологическую патологию.
https://www.youtube.com/watch?v=d1ZZQQc9cfE
В неясных ситуациях прибегают к пункции заднего свода влагалища. При пиоваре будет получено серозно-гнойное содержимое. Информативным методом является проведение диагностической лапароскопии, которая может завершиться лечением пиовара.
Методы лечения
Тактика в лечении заболевания определяется индивидуально в зависимости от длительности и тяжести состояния, наличия осложнений.
Консервативное лечение проводится в течение 48 часов. Оно же является предоперационной подготовкой. Введение антибиотиков начинают, не дожидаясь результатов лабораторного исследования мазка.
Применяют антибиотики широкого спектра действия, способные повлиять на условно-патогенную микрофлору. Перитонит, абдоминальный сепсис, септический шок требуют применения комбинации различных препаратов.
При неосложненных случаях проводят монотерапию цефалоспоринами: Сульбактамом, Цефтриаксоном, Цефотаксимом.
На начальном этапе показано проведение дезинтоксикации. При этом назначают коллоидные и кристаллоидные растворы, которые приводят к разведению крови и усиленному мочевыведению. Используют внутривенно капельно раствор натрия хлорида, глюкозы, реополиглюкина. Объем вливания рассчитывается индивидуально в зависимости от состояния больного.
С целью детоксикации назначают плазмоферез, гемосорбцию. Дополнительно с поддерживающей целью назначают витаминные инъекции, десенсибилизирующие препараты (Димедрол), иммунокоррекцию.
Если в течение 2 суток применяемое лечение не принесло положительной динамики, проводят хирургическое вмешательство. Объем операции зависит от возраста пациентки, общего состояния, объема очага поражения. Если пиовар перешел в стадию перитонита, операцию проводят незамедлительно. Вмешательство выполняют методом лапароскопии. При невозможности – лапаротомии.
Молодым нерожавшим женщинам стараются провести лечение с возможностью сохранения органов и детородной функции. К удалению яичников прибегают в крайнем случае.Для женщин в период пери или постменопаузы проводят радикальную операцию с удалением гнойного очага.
Поскольку пиовар часто сочетается с гнойным воспалением маточных труб и образует вместе с ними тубоовариальный абсцесс, его удаляют вместе с пораженными органами.
У молодых выполняют одностороннее удаление пораженного яичника. Вскрытие полости и удаление гноя выполняется только в качестве паллиативной операции при невозможности проведения радикального лечения. Для женщин периода менопаузы радикальным лечением считается надвлагалищная ампутация матки или гистерэктомия с придатками.
При развившемся перитоните после операции проводят дренирование брюшной полости, перитонеальный диализ. В послеоперационный период назначается эффективное обезболивание. В первые дни это могут быть наркотические анальгетики. В последующем переходят на нестероидные противовоспалительные препараты.
Антибиотикотерапия сохраняется до 7 дней. Используются те же препараты, что и до операции. Если проводилось бактериологическое исследование, то возможна коррекция лекарственных средств.
Инфузионная терапия также необходима для восстановления пациентки, детоксикации и восполнения кровопотери.
Физиолечение применяется с целью скорейшего выздоровления, профилактики спаечного процесса в малом тазу. Назначают ультразвук, фонофорез, магнитотерапию, электрофорез.
Лечение пиовара необходимо проводить своевременно. Это позволит избежать таких осложнений, как перитонит, перфорация очага или прободение в соседние органы с образованием свищей. Сохранить репродуктивную функцию достаточно тяжело, т.к. после воспаления в малом тазу развивается спаечный процесс. Поэтому необходимо проведение адекватной реабилитации для уменьшения негативных последствий.Источник: https://ginekolog-i-ya.ru/piovar.html
Абсцесс яичника: что это, симптомы, причины, лечение
Абсцесс яичника – это полость (образование), в которой содержится гной. Возникает после разрыва фолликула, при этом соседние органы также подвергаются реактивным изменениям. Гнойник сливается с другими новообразованиями и вырастает до больших размеров.
Опасная особенность абсцесса яичников – это скрытая форма течения болезни. Развитие воспаления в организме не проявляет признаков, по которым можно самостоятельно определить наличие патологии. Но женская интуиция довольно хорошо развита и может ощущать, что организм имеет проблемы. Придавать этому значение женщина не будет, надеясь, что скоро чувство «тревоги» самостоятельно исчезнет.
Диагностика заболевания
Чтобы лечащий врач смог поставить точный диагноз и определить истинную причину развития абсцесса яичников, следует пройти обследование и провести диагностические мероприятия.
Перед началом осмотра гинеколог опрашивает пациентку с целью установления основных симптомов, времени их начала, определения интенсивности и основных характеристик воспаления.
Пациентка обязана уведомить врача о ранее проведенных хирургических операциях и наличии острых либо хронических заболеваниях. Специалистом проводится подсчет регулярности менструального цикла.
Важно! Если месячные сопровождаются болезненным дискомфортом внизу живота, обязательно сообщите об этом врачу!
Следующий этап обследования – осмотр гинекологом. Проводится пальпация влагалища и шейки матки, производится забор материалов для выполнения анализов. При наличии абсцесса у женщины:
- слизистая оболочка влагалища раздражена и имеет покраснения;
- на внутренних стенках влагалища видны язвенные образования небольших размеров;
- видимая часть шейки матки болезненна и имеет отечный вид;
- задним сводом влагалища производятся выделения пенистой либо гнойной консистенции;
- при мануальной пальпации прощупываются увеличенные и болезненные яичники.
Третий этап диагностирования гнойного образования в придатках представляет собой ультразвуковое исследование органов малого таза. Если в организме произошли патологические изменения, то на УЗИ будет выявлено:
- увеличенные в размере яичники;
- воспаление матки;
- утолщение, временная непроходимость маточных труб.
Причины абсцесса
Наиболее распространенные причины развития гнойного образования яичника:
- половые инфекции: сифилис, хламидиоз, гонорея, микоплазмоз;
- поражение детородного органа вирусным заболеванием — СПИД, гепатит, генитальный герпес;
- заболевание органов малого таза (в частности маточных труб) генитальным туберкулезом – вторичное заражение. Возникает при зараженных туберкулезом легких или кишечника;
- повреждение (в результате вторжения в полость инородного предмета) матки и маточных труб;
- развитие воспалительного процесса соседних с яичником органов.
Абсцесс придатка возникает в результате нарушений, проявившихся во время процедуры оперативного вмешательства в органы малого таза. Симптомы возникают на протяжении первых двух недель.
Пациентка может ощущать послеоперационную боль 2 дня после вмешательства. О развитии гнойной полости будут свидетельствовать приступы, которые не угасают, а усиливаются.
Известно много случаев возникновения воспаления у беременных женщин, при этом считается, что заболевание образовалось без причин.Благоприятными условиями для развития заболевания считаются низкий уровень иммунной защиты организма, плохое состояние экологии района, в котором живет женщина.
Симптомы заболевания
Общие симптомы абсцесса яичника:
- болевые ощущения в нижней части живота разной интенсивности: колющие, режущие, резкие, тупые или вялопротекающие;
- усиление симптомов с течением времени. Первые 1-2 недели — боль односторонняя, вялотекущая, появляется редко. Позже – резкая колющая, затем – беспрерывная ноющая;
- лихорадка, головокружение, повышенная температура тела около 40 градусов в случае длительного течения острой формы абсцесса. При хроническом течении заболевания температура останется в норме;
- нарушение менструального цикла;
- мажущие выделения из половых путей.
В случае длительного течения острой формы гнойного процесса в яичниках возможен разрыв абсцесса. Боль будет не односторонней, а ощущаться по всей брюшной области. При осмотре гинеколог может прощупать опухолевое образование.
У некоторых женщин оно имеет маленькие размеры и не обнаруживается при пальпации. В среднем, очаг воспаления может быть диаметром до 10 см.
Часто гнойное новообразование образуется с правой стороны, может прилегать к стенке влагалища и боковой стороне матки.
Лечение
Из-за большой вероятности разрыва абсцесса яичника и выброса содержимого в брюшную полость, что может вызвать смертельный исход, терапия одними антибиотиками запрещена. Для нейтрализации флоры, которая способствует развитию воспалительного процесса в организме, специалисты назначают такие препараты:
- Пенициллин.
- Гентамицин.
- Хлорамфеникол.
- Клиндамицин.
Действенным средством для лечения абсцесса яичников, который неоднократно доказал свою эффективность, является Доксициклин.
Препарат способствует снижению гнойного процесса путем блокирования синтеза белков микроорганизмов, которые являются патогенными, т. е. блокирует развитие воспаления.
Лекарство существует уже длительное время и имеет широкий спектр действия, привлекая своей универсальностью.
Совместно с антибактериальными препаратами обязательно назначается удаление абсцесса яичника или дренирование брюшной полости. В тяжелых случаях нужно оперировать и придатки, пораженные гнойным процессом.
Источник: https://oyaichnikah.ru/zabolevaniya/drugie-narusheniya/abscess.html
Ультразвуковая визуализация при воспалительных заболеваниях органов малого таза и тубоовариальном абсцессе | Блог RH
Воспалительные заболевания органов малого таза (ВЗОМТ)- это общий термин, обозначающий инфекционное поражение органов половой системы и окружающих их структур.
Они охватывают широкую категорию заболеваний, включая эндометрит, сальпингит, сальпингоофорит, тубоовариальный абсцесс и перитонит таза.
Течение заболевания может быть бессимптомным, иметь легкие неспецифические симптомы или иметь молниеносный характер.
Оперативная диагностика и лечение этого состояния имеют решающее значение, потому что осложнения ВЗОМТ могут быть опасными для жизни и фертильности.
Боль в нижней части живота и аномальные выделения из влагалища являются общими симптомами. Часто при физикальном осмотре выявляются изменения подвижности шейки матки и болезненность придатков. В тяжелых случаях у пациенток может наблюдаться токсемия и признаки инфекции, такие как лихорадка, лейкоцитоз, повышенная СОЭ или уровень С-реактивного белка.
Предпочтительный метод диагностики
УЗИ должно быть первым диагностическим методом выбора при подозрении на ВЗОМТ. Также УЗИ показаны для оценки осложнений ВЗОМТ, которые могут повлиять на оперативное или неоперативное лечение или решение о госпитализации пациента.
Трансвагинальное УЗИ позволяет детально визуализировать матку и придатки, в том числе яичники и утолщенные маточные трубы. Трансабдоминальное УЗИ дополняет эндовагинальное исследование, потому что оно обеспечивает общее представление о состоянии других тканей таза.
МРТ служит отличным методом визуализации в тех случаях, когда результаты УЗИ неоднозначны.
Время от времени может использоваться КТ в качестве первоначального диагностического исследования для выявления причин неспецифической боли в области таза у женщин. КТ очень чувствительна к выявлению патологии тазовых органов.
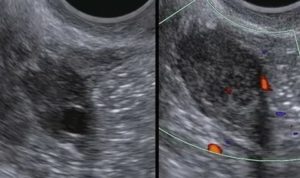
Рисунок 1: Эндовагинальное УЗИ. Это изображение показывает безэховые трубные структуры в придаточной области. Подозрение на гидросальпингс.
Рисунок 2: Эндовагинальное УЗИ. Это изображение показывает относительно увеличенный правый яичник у пациентки, с усиленным кровотоком и небольшим количеством свободной жидкости вокруг. Подозрение на оофорит.
Рисунок 3: Это УЗИ показывает заметно гетерогенный и утолщенный эндометрий. Подозрение на эндометрит.
Рисунок 4: Трансабдоминальное УЗИ. Это изображение демонстрирует эхогенную область в эндометрии с грязным затенением, что предполагает воздух в эндометрии и эндометрит. Кроме того, присутствуют двусторонние сложные структуры. Подозрение на тубоовариальный абсцесс.
Компьютерная томография
При ранних сроках ВЗОМТ КТ обнаруживает затемнение фасциальных плоскостей нормального тазового дна, утолщение маточно-крестцовых связок, цервицит, оофорит, сальпингит и скопление жидкости в полости матки, труб или таза.
Рисунок 5: Жидкость в полости матки с измененным тазовым жиром, наводит на размышления об эндометрите.
Позже, может наступить реактивное воспаление в смежных органах, проявляющееся как тонко- или толстокишечная непроходимость, гидронефроз или гидроуретер и воспаление в правом верхнем квадранте (синдром Фитца-Хью-Кертиса).
Рисунок 6: Тубоовариальный абсцесс, распространяющийся вдоль правого параколического желоба до подпеченочной области и сопровождающийся болью в правом верхнем квадранте.
Ультразвуковая диагностика
УЗИ является наиболее часто используемым методом визуализации при подозрении на воспалительные заболевания органов малого таза.
Острые ВЗОМТ
Результаты могут быть неспецифическими и едва различимыми при ранних или умеренных ВЗОМТ, поэтому полезна корреляция с клиническими и лабораторными данными.
Матка может быть увеличена, иметь нечеткие границы и накапливать жидкость в полости с утолщением эндометрия. Также может наблюдаться повышенная эхогенность тазового жира и наличие свободной жидкости в полости таза.
Яичники могут быть увеличены с увеличением числа фолликулов в результате воспаления.
Нормальные фаллопиевы трубы трудно визуализировать при УЗИ. Сальпингит может быть диагностирован с помощью ультразвука как гиперэхогенная структура с гипоэхогенным краем отека.При прогрессировании заболевания адгезия может вызвать закупорку маточных труб, что приводит к накоплению гноя и пиосальпинксу. Расширенные трубки с утолщенными эндосальпингеальными складками в поперечном сечении напоминают зубчатое колесо.
Гиперемия стенок и складок маточной трубы видна на цветном допплере.
Разрушение архитектуры яичников и маточных труб в комплексе приводит к толстостенной, плохо выраженной многоядерной кистозно-твердой опухоли, называемой тубоовариальным абсцесом. Поздно выявленный ТОА может иногда разрываться, что приводит к перитониту и внутрибрюшинным абсцессам.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Скачать PDF
Хронические ВЗОМТ
Гидросальпинкс может развиваться из-за скопления жидкости в закупоренной трубе.
Его можно рассматривать как тонкостенную фаллопиеву трубу, содержащую безэховую жидкость, неполные перегородки и знак «бусы на струне», которые являются остатками эндосальпингеальных складок.
Киста брюшной полости также может рассматриваться как локализованный сбор жидкости, окружающий матку и яичники. Это следствие спаек, препятствующих всасыванию жидкости из разорванной кисты яичника.
Гидросальпинкс и пиосальпинкс обычно можно легко отличить от тазовых вен и кишечника, визуализируя цветной поток внутри кровеносных сосудов и перистальтику кишечника.
Результаты визуализации при ТОА могут быть неспецифичными и должны отличаться от эндометриом, внематочной беременности, геморрагических кист, опухолей яичников и абсцессов из соседних органов.
В нашем каталоге вы можете выбрать УЗИ аппараты для акушерства и гинекологии. Свяжитесь с нашим менеджером и он ответит на ваши вопросы.
Источник: https://rh.org.ru/statti/ultrazvukovaya-vizualizaciya-pri-vospalitelnyx-zabolevaniyax-organov-malogo-taza-i-tuboovarialnom-abscesse/
