После отмены гормональных контрацептивов молочница
Средства контрацепции и кандидоз. Что нужно знать? Молочница при приеме ок

Важно понимать, что средства контрацепции не вызывают развитие дрожжевых инфекций. Однако они могут изменять среду влагалища таким образом, что она становится более благоприятной для кандидоза.
Гормональные противозачаточные таблетки
Гормональные противозачаточные таблетки могут вызывать нарушение бактериального баланса во влагалище и таким образом приводить к развитию дрожжевых инфекций
Гормональные противозачаточные таблетки содержат или прогестин (искусственный аналог прогестерона), или комбинацию прогестина с эстрогеном. Женщины, которые принимают оральные контрацептивы, могут нарушить естественный гормональный баланс организма и таким образом обусловить рост дрожжей.
Считается, что эстроген, содержащийся в противозачаточных таблетках, пластырях и вагинальных кольцах, может приводить к повышенной выработке сахаров во влагалище. Этими сахарами питаются дрожжи, которые уже присутствуют во влагалище. Избыточное размножение дрожжей в благоприятной среде приводит к молочнице.
Барьерные методы контрацепции
Механические и барьерные формы контрацепции также могут вызывать дрожжевые инфекции.
Спермицидные желе и кремы способны влиять на бактериальный баланс влагалища, а это иногда обуславливает активный рост дрожжей. Кроме того, в результате использования желе или кремов может создаваться более влажная среда, вследствие чего представители рода Candida начинают размножаться быстрее.
Влагалищные колпачки, контрацептивные губки, диафрагмы, внутриматочные спирали (ВМС) и другие приспособления, которые помещаются во влагалище, могут также повышать риск инфекций.
Другие факторы риска
Риск развития молочницы повышает беременность
Ниже приведены факторы риска, которые также могут приводить к избыточному размножению дрожжей во влагалище.
- Некоторые антибиотики. Антибиотики предназначены для того, чтобы уничтожать вредные бактерии в организме, но они также могут вредить полезным бактериям, которые живут во влагалище и помогают поддерживать нормальный уровень дрожжей.
- Неконтролируемый уровень сахара в крови. Дрожжевые инфекции активно развиваются в среде, богатой сахаром, поэтому женщины с недиагностированным или плохо контролируемым диабетом, имеют повышенный риск.
- Слабая иммунная система. Женщины с плохим иммунитетом могут иметь трудности с контролем размножения бактерий или дрожжей.
- Беременность. Как и в случае с приёмом противозачаточных таблеток или препаратов для заместительной гормональной терапии (ЗГТ), беременность вызывает богатую эстрогеном окружающую среду. Это повышает риск развития дрожжевых инфекций.
- Сексуальная активность. Сексуальная активность не вызывает инфекций, однако она позволяет им передаваться от одного партнёра к другому.
Симптомы
Многие женщины хорошо знакомы с симптомами дрожжевых инфекций. По оценкам разных источников, до 75% представительниц слабого пола как минимум единожды сталкивались с такой проблемой.
К симптомам дрожжевых инфекций относится следующее:
- зуд или дискомфорт во влагалище;
- белые влагалищные выделения, которые по своей структуре напоминают творог;
- жжение в области входа во влагалище;
- сухость или боль во время секса;
- покраснение или отёчность наружной части влагалища и вулвы.
Симптомы и признаки хламидиоза у мужчин
Перечисленные симптомы могут напоминать симптомы других влагалищных инфекций, поэтому при их появлении женщине необходимо обратиться к врачу, особенно если ранее они никогда не сталкивались с кандидозом. Врач может подтвердить, что причиной проблемы не является более серьёзное медицинское состояние.
Лечение
Обычно дрожжевые инфекции достаточно легко вылечиваются при помощи безрецептурных лекарственных препаратов. Современный рынок предлагает множество различных таблеток и противогрибковых кремов, но важно помнить, что перед использованием таких средств необходимо внимательно ознакомиться с инструкцией и получить консультацию у врача или фармаколога.
Как правило, от дрожжевых инфекций хорошо помогают клотримазол и миконазол.
Если женщина обнаружила у себя дрожжевую инфекцию, то в период лечения ей следует воздерживаться от сексуальной активности во избежание передачи заболевания половому партнёру.
Кроме того, нужно понимать, что препараты от дрожжевых инфекций могут нарушать структуру некоторых противозачаточных средств, например презервативов и диафрагм.
Когда необходимо встретиться с врачом?
Если после применения безрецептурных противогрибковых препаратов дрожжевая инфекция не исчезает, то женщине следует встретиться с врачом
Если безрецептурные препараты не помогают в борьбе с дрожжевыми инфекциями или если инфекции возникают несколько раз в год, то женщине обязательно следует показаться врачу.
Специалист проведёт диагностику, которая позволит убедиться в том, что причиной симптомов является чрезмерный рост дрожжей.
Врач может выписать оральный препарат флуконазол, чтобы помочь женщине избавиться от инфекции. Кроме того, в случае необходимости он может предложить более интенсивный и более продолжительный курс лечения топическими средствами.
Если дрожжевая инфекция не вызывает симптомов, врач также может назначить подходящую терапевтическую стратегию.При рецидивирующей молочнице врачи иногда предлагают долгосрочную программу лечения. Такая программа предусматривает еженедельное использование определённых порций оральных или вагинальных противогрибковых препаратов.
Если врач подозревает, что дрожжевая инфекция связана с приёмом противозачаточных таблеток, он может порекомендовать пациентке другие методы контроля рождаемости. Например, специалист может предложить негормональные средства контрацепции. Ещё один вариант — приём противозачаточных таблеток с пониженным содержанием гормонов.
Первые признаки молочницы у женщин (с фото)
24.06.2015 // admin
Если девушка первый раз сталкивается с молочницей, то далеко не всегда она может самостоятельно определить симптомы. Важно знать первые признаки молочницы у женщин , чтобы оперативно отреагировать на изменения в организме и вовремя обратиться к врачу. Тогда вагинальный кандидоз получится быстро и успешно вылечить. Первые проявления вагинальной молочницы заметны у женщин на трусах.
Молочница возникает из-за того, что дрожжевые грибки рода Candida начинают беспрепятственно размножаться.
Как правило, их количество на слизистых оболочках тела (в том числе, и на половых органах) регулирует иммунитет. На фоне его ослабления может возникнуть кандидоз.
Первые признаки молочницы у женщин должны знать все леди. Тогда заметить начало заболевания можно будет быстро, что позитивно скажется на общем лечении.
Важно! Чаще всего кандидоз встречается у женщин в репродуктивном возрасте. Пожилые леди, а также девочки, у которых еще не начались менструации, подвержены этому заболеванию гораздо реже. Обратите внимание, что молочница у девственниц тоже бывает.
Основные симптомы кандидоза
Если посмотреть на фото, можно сделать вывод, что первые признаки молочницы у женщин ярко выражены и носят вполне узнаваемый характер.
Но многие симптомы молочницы схожи с более опасными половыми инфекциями, которые относятся к венерическим болезням: герпес, гонорея, трихомониаз и другие.
Поэтому, самостоятельно по первым признакам поставить себе диагноз не получится. Нужно отправиться к врачу и сдать соответствующие анализы.Обратите внимание! Как правило, первые признаки молочницы у женщин появляются за несколько дней до начала критического периода. Обратите внимание на подробный материал о том, можно заниматься сексом при молочнице.
Яркие симптомы вагинального кандидоза у женщин:
- Половые органы становятся красными, немного отекают. Это видно при наружном осмотре;
- При мочеиспускании может возникать болевой синдром;
- Ощущает зуд и жжение в области половых органов. Эти симптомы особенно усиливаются при приеме горячей ванны;
- Выделения будут. Они имеют неприятный кислый запах (так пахнет скисший кефир), консистенцию жирного творога;
- Ощущается боль во время полового акта. Особенно, когда репродуктивный орган мужчины соприкасается с внутренней слизистой оболочкой;
Формы вагинальной молочницы
У женщин молочница может протекать в нескольких формах. Первая, наиболее распространенная форма кандидоза у молодых девушек – это вульвовагинит. Грибок при такой форме молочницы развивается непосредственно во влагалище (на слизистой оболочке наружных половых органов). Если появилась молочница у беременных: чем лечить нужно знать.
При этой форме болезни первые признаки молочницы будут следующими:
- Невозможно смыть налет на внешних половых органах: есть сильная боль, ткани раздражены;
- Вульва становится чувствительной и болезненной при малейшем ее касании. Часто на наружных половых органах отмечается сыпь;
- Во время мочеиспускания четко прослеживается зуд, ощущается неприятное и сильное жжение. Также жжение дает о себе знать при подмывании, приеме ванной;
- Выделения будут, они имеют белый или желтоватый оттенок, отличаются неоднородностью по массе. Имеют неприятный запах, который можно почувствовать даже на расстоянии;
- Интимная жизнь невозможна, потому что, половой акт сопровождается сильной болью;
ВНИМАНИЕ! ФОТОГРАФИИ МОГУТ БЫТЬ НЕПРИЯТНЫМИ ДЛЯ ПРОСМОТРА!
Вторая форма молочницы – это вагинит. В такой ситуации поражается только слизистая оболочка влагалища, а вот в области вульвы никаких симптомов не наблюдается.
Основные причины вагинального кандидоза
Многие леди думают о первых признаках молочницы у женщин и начинают искать фото только после незащищенного полового акта. На самом же деле, молочница гораздо чаще передается не половым путем.
Важно! Молочница или вагинальный кандидоз не относится к венерическим заболеваниям. Но она стоит с ними в одном ряду, по той причине, что имеет схожую клиническую картину. Так что, первые признаки молочницы – это повод обратиться к врачу. Но только врач по результатам осмотра и анализов сможет поставить точный диагноз.
Факторы риска развития молочницы у женщин:
- Период вынашивания ребенка (изменяется гормональный фон);
- Заболевания, передающиеся половым путем;
- Общее снижение защитных функций организма (иммунитета);
- Инфекционные заболевания, которые протекают в своей хронической форме;
- Сахарный диабет;
- Длительный прием лекарств антибиотиков;
- Прием противозачаточных таблеток;
Гормональный дисбаланс: важное нарушение
Многие гинекологи подчеркивают тот факт, что во время беременности или при приеме противозачаточных таблеток, а также перец началом менструации, молочница возникает из-за изменений гормонального фона.
Определенный ряд гормонов увеличивается и это изменяет вагинальную среду. Она становится щелочной, хотя, должна быть умеренно-кислотной.
В итоге, грибки рода Candida могут в щелочной среде беспрепятственно и активно развиваться.
Источник: https://GolovaNeBoli.ru/venerologiya/protivozachatochnye-tabletki-drugie-metody-kontratseptsii-i-kandidoz-molochnitsa-est-li-svyaz-vyzyvayut-li-drozhzhevye-infektsii-molochnitsu-profilaktika-lechenie-i-chto-delat.html
Может ли начаться молочница после отмены ок
Многие женщины очень боятся последствий отмены противозачаточных таблеток и, несмотря на дискомфорт и желание бросить, продолжают покупать новые упаковки препарата.
Как правило, отмену гормональных оральных контрацептивов лучше всего совершать после окончания приема последней таблетки из пачки, после чего у женщины должны начаться менструальноподобные кровотечения, или так называемые кровотечения отмены.
Для того чтобы женский организм максимально безболезненно отреагировал на отмену лечения препаратом, следует придерживаться определенных правил:
- Обязательно проконсультироваться с гинекологом (существуют такие ситуации, когда отменять лечение категорически противопоказано, так как это приведет к ухудшению общего состояния);
- Сдать анализы на определение уровня половых гормонов в организме;
- Допить начатую пачку – резкое прекращение приема препарата в середине цикла – это большой стресс для репродуктивной системы и матка, скорее всего, отреагирует сильным кровотечением, будет своеобразный эффект отмены.
Важно понимать, что оральные контрацептивы являются гормональным средством и использовать их самостоятельно без предварительного обследования и консультации врача увеличивает риск развития осложнений.
Конечно, желательно допить упаковку таблеток до конца, если вы решили прекратить использование ОК и минимизировать негативные реакции, но в некоторых случаях женщине требуется срочно прекратить прием. К таким ситуациям относятся:
- Подозрение на беременность;
- Развитие тромбоза;
- Выявление злокачественных новообразований;
- Развитие заболеваний печени;
- Сахарный диабет;
- Артериальная гипертензия.
После резкой отмены препарата женщине следует регулярно проходить обследование у гинеколога, так как в подобных ситуациях увеличивается риск развития серьезных осложнений.
Многих женщин волнует вопрос, можно ли забеременеть после отмены ОК и через какое время следует планировать зачатие.
Если женщина решила планировать беременность и отменила прием противозачаточных таблеток, то организму требуется время, чтобы менструальный цикл полностью восстановился, для этого следует выждать 2-3 месяца.
Яичники на фоне использования ОК длительное время находились в состоянии «сна», поэтому и рекомендуется выждать определенный период, чтобы их физиологическая функция возобновилась.
Многие женщины переживают, что после длительного применения оральной контрацепции беременность наступает сложнее, однако медицинская практика опровергает этот факт.
Наоборот, женщинам с гипофункцией яичников гинекологи назначают применение ОК на 2-3 месяца, после чего рекомендуют планировать беременность, так как шансы на успешное зачатие значительно повышаются, кроме того, повышаются шансы зачать двойню.
После отмены приема таблеток и активном планировании беременности, зачатие благополучно наступает в течение 3-4 месяцев.
Синдром отмены ОК: неблагоприятные последствия
В том случае, когда женщине назначали оральные контрацептивы для лечения заболеваний репродуктивных органов и налаживания менструального цикла (миома, эндометриоз, альгодисменорея, маточные кровотечения и прочие), на фоне отмены препарата возникает так называемый синдром отмены. В этом случае признаки заболевания могут вернуться и усилиться.
На фоне резкой отмены препарата у женщины могут возникать следующие побочные реакции:
- Развитие стойкой депрессии;
- Высыпания на коже, прыщи;
- Излишнее оволосение;
- Слабость и раздражительность;
- Изменение полового влечения;
- Развитие прорывных маточных кровотечений;
- Усиление работы сальных и потовых желез, в результате чего волосы пациентки скорее становятся жирными, на коже появляются угри и комедоны;
- Головные боли;
- Тошнота, рвота.
Если после отмены ОК прошло уже более полугода, а симптомы отмены сохраняются, следует проконсультироваться с гинекологом.
Гинекологи утверждают, что если до начала использования таблеток и во время их применения женщина чувствовала себя хорошо и препарат принимала исключительно в целях защиты от беременности, то через 2-3 месяца после прекращения приема организм будет функционировать как прежде, то есть произойдет полное восстановление.
Варианты, как идут месячные после отмены ОК 2
Оральные контрацептивы (ОК) – один из популярных и эффективных методов контрацепции среди женщин. Современные гормональные таблетки в большей части являются малодозированными, при правильном подборе и приеме вызывают минимальное количество побочных реакций и осложнений. С их помощью можно не только планировать беременность, но и лечить многие гинекологические заболевания.
Для того, чтобы не вызвать гормональные сбои в организме и не принести дискомфорт себе, следует правильно закончить прием оральных контрацептивов. Существует несколько вариантов прекращения.
Вариант 1. Наиболее оптимальным решением является отмена приема таблеток в тот момент, когда предстоит начать новую упаковку.
Другими словами, принять все 24 или 28, после чего, как обычно, вскоре появятся кровянистые выделения различного характера.В новом цикле яичники уже сами будут отвечать на сигналы гипофиза и гипоталамуса головного мозга, которые посредством ФСГ и ЛГ простимулируют собственную выработку половых гормонов.
Вариант 2. Иногда возникает необходимость отменить прием оральных контрацептивов в какой-то момент, не совпадающий с окончанием приема всей упаковки. Ничего критичного в этом нет, но такой вариант каждый организм может воспринять по-разному. Следовательно, прекратить прием можно на любой таблетке.
Подобная мазня может продолжаться до 10 — 14 дней, это не должно приводить женщину в беспокойство. Обратиться за медицинской помощью следует только в случае очень обильных или длительных выделений.
Но идеальным является вариант, когда врач после осмотра и оценки всех рисков порекомендует схему, наиболее оптимальную в конкретной ситуации.
Ведь часто оральные контрацептивы назначаются не только с целью предохранения от беременности, но и для лечения различных патологических состояний.
Какие месячные после отмены ок пойдут у женщины, предугадать сложно, так как это индивидуальные свойства организма по восстановлению своих функций.
| Фактор | Что происходит в организме |
| Возраст женщины | Замечено, что после 35 лет временной интервал удлиняется и нередко достигает 4 — 6 месяцев. Связано это с некоторым истощением запасов организма, а также с сопутствующей патологией, которая появляется к этому возрасту. |
| Длительность приема | Если гормональные препараты используются в течение 2 — 3 месяцев, организмом это воспринимается как своеобразное испытание. В результате после отмены ОК часто возникает что-то наподобие собственной же стимуляции овуляции, и в яичнике созревает сразу несколько фолликулов. Это свойство часто используется врачами при неуточненном бесплодии или каких-то других проблемах с зачатием у пары. В результате шансы на беременность после короткого курса приема резко возрастают. |
Немного другая картина возникает при использовании гормональных таблеток в течение многих лет. Часто организму необходимо от 6 до 12 месяцев, чтобы полноценно восстановить естественный гормональный профиль.
Учитывая это, некоторые врачи рекомендуют после года приема делать перерыв на 2 — 3 месяца. Это не совсем удобно, поэтому многие женщины не пользуются этими советами.
В большинстве случаев в первые один-два месяца после окончания курса приема оральных контрацептивов месячные приходят с минимальными отклонениями. Но иногда и сразу возвращаются все ненавистные симптомы.
Поэтому после отмены приема гормональных таблеток, особенно если они когда-то назначались с лечебной целью в том числе, следует быть готовой к возвращению прежних неприятных признаков и состояний в течение цикла.
Чаще всего вновь появляются болезненные месячные после отмены ОК, если такими они были до начала использования противозачаточных. Поэтому лучше сразу же прикупить таблетки, облегчающие это состояние – нестероидные противовоспалительные, спазмолитические лекарства и т.п.В большинстве случае на 2 — 3 месяце после отмены возвращаются явные симптомы предменструального синдрома. Чаще всего это головная боль, резкая смена настроения, раздражительность, нагрубание молочных желез и т.п.
После отмены ОК обильные месячные придут не раньше, чем через месяц-два.
И это с учетом того, что практически всегда на фоне использования гормональных таблеток количество выделений значительно уменьшается, а иногда это просто мазня несколько суток.
Если же при применении противозачаточных менструации по-прежнему оставались обильными, то после их отмены можно ожидать некоторого увеличения.
Если женщина по каким-то причинам решает прервать прием, не допивая начатую упаковку, то чаще всего возникают через несколько дней коричневые месячные после отмены ОК.
В 90% случаев они носят необычный характер: необильные, длятся до 14 дней, безболезненные и т.п.
Не совсем правильно называть подобное менструацией, это более подходит под градацию «синдрома отмены» и реакции организма на резкие перепады уровня гормонов в крови.
На протяжении 2-3 месяцев после прекращения использования препарата женщина может отмечать изменение менструального цикла – укорочение или удлинение его.
Продолжительность цикла до 36 суток считается нормой и не требует какого-либо специального лечения.В некоторых случаях у женщин может случаться задержка менструации после отмены противозачаточных таблеток, иногда она составляет 2-3 месяца.
На фоне отмены таблеток пациентки часто отмечают усиленное выпадение волос, вплоть до образования очагов облысения.
Это вызвано резким изменением гормонального фона и организму требуется время, чтобы восстановить работу всех органов и систем.
В большинстве случаев через пару месяцев состояние волосяных фолликулов приходит в норму, однако если выпадением волос продолжается спустя 2-3 месяца после прекращения приема препарата, требуется консультация специалистов.
Источник: https://pechen.top/molochnitsa/mozhet-nachatsya-molochnitsa-posle-otmeny/
Побочные действия гормональных контрацептивов убивают?

Из предыдущих публикаций нам известно об абортивном действии гормональных контрацептивов (ГК, ОК).
В последнее время в СМИ можно найти отзывы пострадавших женщин от побочностей ОК, пару из них мы приведём в конце статьи.
Чтобы осветить этот вопрос, мы обратились к доктору, которая подготовила для Азбуки Здоровья эту информацию , а также перевела для нас фрагменты статей с зарубежными исследованиями побочных действий ГК.
Побочное действие гормональных контрацептивов
Действия гормональных контрацептивов, как и у других лекарственных препаратов, определяются свойствами входящих в них веществ. В составе большинства противозачаточных таблеток, назначаемых для плановой контрацепции, находится 2 вида гормонов: один гестаген и один эстроген.
Гестагены
Гестагены = прогестагены = прогестины – гормоны, которые производятся желтым телом яичников (образование на поверхности яичников, появляющееся после овуляции – выхода яйцеклетки), в небольшом количестве – корой надпочечников, а при беременности – плацентой. Основной гестаген – прогестерон.
Название гормонов отражает их основную функцию — «pro gestation» = «для [сохранения] беременности» посредством перестройки эндотелия матки в состояние, необходимое для развития оплодотворенной яйцеклетки. Физиологические эффекты гестагенов объединяются в три основные группы.
- Вегетативное воздействие. Оно выражается в подавлении пролиферации эндометрия, вызванного действием эстрогенов, и секреторном его преобразовании, что очень важно для нормального менструального цикла. При наступлении беременности гестагены подавляют овуляцию, понижают тонус матки, уменьшая ее возбудимость и сократимость («протектор» беременности). Прогестины отвечают за «созревание» молочных желез.
- Генеративное действие. В малых дозах прогестины увеличивают секрецию фолликулостимулирующего гормона (ФСГ), ответственного за созревание фолликулов в яичнике и овуляцию. В больших дозах гестагены блокируют и ФСГ, и ЛГ (лютеинизующий гормон, который участвует в синтезе андрогенов, а совместно с ФСГ обеспечивает овуляцию и синтез прогестерона). Гестагены влияют на центр терморегуляции, что проявляется повышением температуры.
- Общее действие. Под влиянием гестагенов уменьшается аминный азот в плазме крови, увеличивается выведение аминокислот, усиливается отделение желудочного сока, замедляется отделение желчи.
В состав оральных контрацептивов входят разные гестагены. Какое-то время считалось, что между прогестинами нет разницы, но сейчас точно известно, что отличие в молекулярном строении обеспечивает разнообразие эффектов.
Другими словами, прогестагены отличаются по спектру и по выраженности дополнительных свойств, но описанные выше 3 группы физиологических эффектов присущи им всем. Характеристика современных прогестинов отражена в таблице.
Выраженный или очень сильно выраженный гестагенный эффект присущ всем прогестагенам. Под гестагенным эффектом понимаются те основные группы свойств, которые были упомянуты ранее.
Андрогенная активность свойственна не многим препаратам, ее результатом является снижение количества «полезного» холестерина (холестерина ЛПВП) и повышение концентрации «вредного» холестерина (холестерина ЛПНП). В результате повышается риск развития атеросклероза. Кроме того, появляются симптомы вирилизации (мужские вторичные половые признаки).Явный антиандрогенный эффект имеется только у трех препаратов. У этого эффекта положительное значение – улучшение состояния кожи (косметическая сторона вопроса).
Антиминералокортикоидная активность связана с увеличением диуреза, выведением натрия, снижением артериального давления.
Глюкокортикоидный эффект влияет на обмен веществ: происходит снижение чувствительности организма к инсулину (риск возникновения сахарного диабета), повышается синтез жирных кислот и триглицеридов (риск развития ожирения).
Эстрогены
Другим компонентом в составе противозачаточных таблеток являются эстрогены.
Эстрогены – женские половые гормоны, которые продуцируются фолликулами яичников и корой надпочечников (а у мужчин еще и яичками). Выделяют три основных эстрогена: эстрадиол, эстриол, эстрон.
Физиологические эффекты эстрогенов:
— пролиферация (рост) эндометрия и миометрия по типу их гиперплазии и гипертрофии;
— развитие половых органов и вторичных половых признаков (феминизация);
— подавление лактации;
— угнетение резорбции (разрушение, рассасывание) костной ткани;
— прокоагулянтное действие (повышение свертываемости крови);
— повышение содержания ЛПВП («полезного» холестерина) и триглицеридов, снижение количества ЛПНП («плохого» холестерина);
— задержка натрия и воды в организме (и, как следствие, повышение артериального давления);
— обеспечение кислой среды влагалища (в норме рН 3,8-4,5) и роста лактобактерий;
— усиление выработки антител и активности фагоцитов, повышение устойчивости организма к инфекциям.
Эстрогены в составе оральных контрацептивов нужны для контроля менструального цикла, в защите от нежелательной беременности они участия не принимают. Чаще всего в состав таблеток входит этинилэстрадиол (ЭЭ).
Механизмы действия оральных контрацептивов
Итак, учитывая основные свойства гестагенов и эстрогенов, можно выделить следующие механизмы действия оральных контрацептивов:
1) угнетение секреции гонадотропных гомонов (за счет гестагенов);
2) изменение рН влагалища в более кислую сторону (влияние эстрогенов);
3) повышение вязкости шеечной слизи (гестагены);
4) употребляемое в инструкциях и руководствах словосочетание «имплантация яйцеклетки», которое скрывает от женщин абортивное действие ГК.
Источник: https://azbyka.ru/zdorovie/pobochnye-dejstviya-gormonalnyx-kontraceptivov-ubivayut
Оральные контрацептивы: что происходит с телом после их отмены

Современная женщина должна знать, что грамотно подобранный препарат не оказывает негативное влияние на состояние организма. Но бывают такие ситуации, когда молодые женщины самостоятельно назначают себе прием оральных контрацептивов без предварительной консультации со специалистом и пьют их годами.
Их все устраивает, поскольку это достаточно надежный метод контрацепции, одновременно позволяющий контролировать менструальный цикл. Но, к сожалению, такой бесконтрольный, длительный прием в конечном итоге иногда приводит к полному отсутствию менструации.
В таком случае, конечно, надо отменять прием, обращаться к специалисту и решать вопрос о восстановлении цикла.
Мифы об ОК
Среди женщин бытует миф о том, что на фоне приема препаратов могут возникнуть проблемы в работе организма: набор веса, кожные высыпания, повышение давления. Но такая реакция может появиться только в случае неправильно подобранного препарата.
Выбор оральных контрацептивов основывается на результатах анализов на женские и мужские гормоны, УЗИ печени и почек, анализах мочи, биохимии крови, а в случае соответствующих жалоб — УЗИ молочных желез и органов малого таза.
Также врач обязательно принимает во внимание анамнез и подбирает препарат с учетом определенных факторов — возраста, беременностей и имеющихся заболеваний.
В прошлом веке действительно назначались контрацептивы, которые в своем составе содержали мужские половые гормоны. Это было первое поколение контрацепции — единственные доступные в то время таблетки.
У принимавших их женин мог появиться лишний вес, усилиться рост волос на теле, огрубеть голос.
Сейчас такие контрацептивы не применяются, а современные таблетки не влияют негативно на состояние и функционирование организма
С другой стороны, подбор препаратов всегда индивидуален и надо ориентироваться на реакцию организма в каждом конкретном случае.
В случае появления жалоб назначение всегда можно скорректировать. С использованием приема ОК последнего поколения проблем с весом практически не бывает: в редких случаях женщина может поправиться на 1-2 кг.
Но рекомендации по диете надо соблюдать всегда, не только при приеме препаратов.
Пищевые привычки тоже меняются крайне редко. Обычно какие-то изменения происходят в организме эмоциональных, склонных к переживаниям и самовнушению женщин.
Еще одним страхом женщин при приеме ОК является риск снижения либидо. Такое может произойти только в том случае, ели препарат подобран неправильно. Грамотно подобранный препарат никак не влияет на сексуальную активность.
Заболевания, возникающие при приеме ОК
Бывает такое, что на фоне приема контрацептивов у женщины развивается вагинальный кандидоз — «молочница». Это связано с тем, что при приеме гормонов у женщин немного снижается иммунитет. Адекватное лечение, как правило, приводит к полному излечению.
Если у женщины выраженный варикоз нижних конечностей, заболевание тоже может обостриться на фоне препаратов и сопровождаться отеками.
При приеме любых ОК необходимо делать перерыв для того, чтобы организм мог восстановиться, но считается оптимальным прием противозачатных таблеток непрерывно в течение 2 лет.
Если женщина принимает оральные контрацептивы, раз в год она должна посещать гинеколога с целью профилактического осмотра. Принимать решение о том, надо ли продолжать или прекращать прием, оптимально подобран препарат или нет, должен гинеколог. Он определяет это на основе осмотра, анамнеза, ряда анализов.При отмене приема контрацептивов важно соблюдать правило: если упаковка начата, ее надо допить до конца
Если бросить прием ОК, не закончив упаковку, можно вызвать сбой менструального цикла, и предугадать, сколько он будет длиться, невозможно. Его восстановление будет зависеть от индивидуальных особенностей организма. Сбой менструального цикла может наступить также при условии длительного (5-7 лет) непрерывного приема препаратов без контроля врача и необходимых перерывов.
Пациентке требуется прекращение приема ОК при возникновении следующих заболеваний:
- Олигоменорея (редкие менструации)
- Появление полипов
- Гиперплазия цервикального канала и эндометрия. Это крайне редкое явление на фоне приема ОК. В основе его — усиленное размножение и в некоторых случаях изменение структуры клеток, из-за чего матка увеличивается в размерах.
Кому не следует отменять прием ОК?
Не рекомендуется бросать прием ОК женщинам, которым препарат назначен по медицинским показаниям для лечения следующих заболеваний:
- Эндометриоз, сопровождающийся обильными менструациями и сильными болями
- Гиперандрогения (избыток мужских половых гормонов)
- Функциональные кисты
Не следует отказываться от данного метода контрацепции и тем женщинам, у которых было достаточно много беременностей и они не планирует еще одного ребенка, поскольку аборт является огромным стрессом для женского здоровья — не только для репродуктивной функции, но и для всего организма в целом. Когда женщина беременеет, все органы и системы перестраиваются и начинают функционировать так, чтобы выносить ребенка. Поэтому если женщина не может качественно предохраняться другими способами, этот выбор является самым надежным.
Через какое время можно беременеть после отмены контрацептивов?
Это зависит от длительности приема препаратов. Если женщина пила таблетки 2-3 месяца, можно и даже желательно беременеть сразу. При таком коротком курсе достигается так называемый ребаунд-эффект – при отмене контрацептивов у женщины активно начинают работать яичники, и беременность в большинстве случаев наступает сразу.
Если женщина принимает препараты 2 года и более, ей рекомендуется месяц предохраняться барьерными методами. Как правило, за месяц организм полностью восстанавливается. Овуляция восстанавливается практически сразу. Особое внимание на это надо обратить женщинам, которые в надежде на остаточный эффект после отмены препаратов не предохраняются другими методами.
Если после отмены препаратов беременность не наступает долгое время, это никак не связано с приемом гормональных контрацептивов. Скорее всего, это сигнализирует о проблемах со здоровьем у одного из партнеров. Это может быть как банальная усталость, переутомление, авитаминоз, так и проблемы, связанные с репродуктивной функцией.
Сегодня проблема мужского бесплодия выходит на первое место по сравнению с женским.
Когда на обследование приходит бесплодная пара, сначала врач назначает анализы мужу: мужчине пройти обследование проще и быстрее. Он должен сдать всего один анализ, спермограмму, после чего становится понятно, каким образом должно быть построено дальнейшее обследование и лечение.
Если партнер здоров, обследование назначается женщине: необходимо проверить гормональный фон, сделать УЗИ, возможно, при необходимости проверять проходимость маточных труб. К тому же, женщины должны сдавать анализы в определенный день цикла.
Само собой, из-за этого время, необходимое для того, чтобы выявить причину бесплодия, увеличивается.
Как восстановить организм после приема препаратов?
Чтобы препараты не оказали негативного влияния на организм, любой женщине надо соблюдать одно простое правило — для выбора подходящего метода контрацепции надо обратиться к врачу.
Когда ОК не показаны, можно выбрать другие варианты:
- Барьерный метод (мужские или женские презервативы)
- Внутриматочную спираль, в том числе с гормональным компонентом
- Влагалищное кольцо
- Внутрикожные импланты
- Накожный пластырь
Последние три из перечисленных контрацептивов содержат в своем составе микродозы гормонов, которые попадают в организм женщины, минуя желудочно-кишечный тракт, и, как следствие, избавляют ее от побочных эффектов со стороны ЖКТ.
Метод предохранения выбирается в зависимости от того, какие есть показания и противопоказания, применяет ли женщина контрацепцию только для предохранения от беременности или ставит перед собой и другие задачи (защита от инфекций, лечение и т.д.
)
Врач также учитывает уровень организованности женщины — например, некоторые пациентки говорят, что они забывают выпить таблетки, в таком случае этот метод им, конечно, не подойдет.
Им рекомендовано применять влагалищное кольцо — оно вводится самостоятельно, один раз на 21 день.
Противопоказания к приему ОК
- Печеночная недостаточность
- Почечная недостаточность
- Склонность к тромбозам
- Онкологические заболевания (любой локализации)
Каждая женщина должна знать: для того, чтобы исключить нежелательные последствия для организма, необходимо проконсультироваться со специалистом и соблюдать ряд простых правил. Выбор метода контрацепции всегда в первую очередь должен зависеть от индивидуальных особенностей и состояния здоровья пациентки.
10 апреля 2017 · Людмила Клейменова
Источник: https://www.woman.ru/health/medley7/article/197172/
Молочница от контрацептивов

Изменение гормонального фона часто провоцирует кандидоз. Поэтому молочница при приеме противозачаточных таблеток — частый спутник женщин. Если препарат был подобран неверно или женщина сама купила таблетки по рекомендации подруг, это увеличивает риск проблемы, поскольку может вызвать серьезные изменения гормонального баланса.
Как работают оральные противозачаточные таблетки?
Оральные контрацептивы воздействуют на гормональный статус женщины, тем самым препятствуя оплодотворению влиянием на физиологические процессы организма. Воздействие происходит в нескольких направлениях, обеспечивая тем самым высокую степень защиты от зачатия. Принцип работы противозачаточных пилюль описан в таблице.
| Воздействие на организм | Описание |
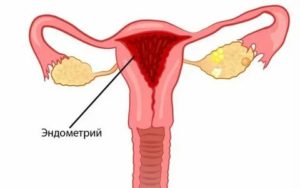
| Утончают эндометрий | Более тонкий эндометрий лишается гликогена, ухудшается его кровоснабжение и возможность имплантации оплодотворенной яйцеклетки |
| Сгущают слизь шейки матки | Затрудняет продвижение сперматозоидов к шеечному отделу матки |
| Останавливают работу яичников | Приостанавливается созревание фолликулов, что приводит к ановуляторным циклам |
Почему из-за контрацептивов может развиваться молочница?
Гормональный дисбаланс разрушает полезную микрофлору влагалища.
Использование гормональных контрацептивов в качестве защиты от нежелательной беременности приводит к изменению гормонального фона женского организма. Этот фактор становится частой причиной молочницы от приема противозачаточных пероральных таблеток.
Особенно часто заболевание возникает, когда ОК содержат значительные дозы эстрогена и прогестерона. Кроме того, употребление женских гормонов увеличивает содержание во влагалищных тканях гликогена, являющегося хорошей средой для развития грибковой микрофлоры. Вследствие этого снижается иммунитет, увеличивая риск заболевания.
На фоне изменений в уровне гормонов происходят сдвиги баланса pH влагалища в сторону ощелачивания, создавая фактор роста грибковых патогенов.
Симптоматика
Молочница от противозачаточных таблеток имеет те же симптомы, что и стандартное развитие вагинального кандидоза:
- зуд и жжение в области наружных половых органов и влагалища;
- болезненность во время полового акта;
- покраснение наружных половых органов;
- ощущение жжения и болезненности во время мочеиспускания;
- белые густые творожистые выделения.
Что делать с заболеванием?
Выбор лечебной терапии зависит от лабораторных исследований.
Если организм не справился с патогеном и развилась молочница, необходимо провести лечение противогрибковыми препаратами.
Для этого назначают мази, крема или свечи местного воздействия и комбинируют их применение с противогрибковым препаратом общего типа (в таблетированной форме).
Комбинированное лечение способствует качественному избавлению от недуга.
Важно, чтобы препарат подобрал доктор индивидуально, с учетом результатов проведенного бакпосева с показателями чувствительности возбудителя к активному противогрибковому компоненту.
После основной терапии назначается препарат для восстановления и поддержания нормальной вагинальной микрофлоры.Важно, чтобы лекарство не содержало гормоны, поскольку прием ОК несовместим с медикаментами подобной группы.
Как предупредить?
Чтобы защитить себя от молочницы при приеме ОК, нужно ответственно отнестись к выбору противозачаточного средства. Подбор препарата должен делать исключительно квалифицированный специалист.
Нужно предупредить доктора о заболеваниях грибами Кандида в прошлом или о наличии хронической формы болезни.
Прежде чем назначить таблетки, врач обязательно проведет диагностику состояния здоровья, чтобы оценить:
- показатели свертываемости крови;
- гормональный фон до приема контрацептивов;
- биохимию крови.
Высокий иммунитет снижает риск грибковых поражений.
Применение противозачаточных пилюль с низким содержанием синтетических гормонов — лучший способ контрацепции для нерожавших женщин, ведущих систематическую половую жизнь с постоянным партнером. Для женщин, имеющих детей, назначают, как правило, препараты с большим содержанием гормональных веществ. С целью профилактики заболевания необходимо:
- придерживаться здорового образа жизни;
- заниматься спортом;
- избегать психоэмоциональных нагрузок;
- употреблять полезную для здоровья пищу;
- включать в рацион продукты или препараты для поддержания нормальной микрофлоры организма.
Важно не проводить никаких экспериментов со здоровьем и не заниматься самостоятельным подбором противозачаточных средств. При отмене препарата происходит повторное изменение гормонального фона организма, поэтому возникает повторный риск заболеть молочницей. Поэтому профилактические мероприятия вместе с рекомендациями специалиста играют главную роль в предупреждении заболевания.
Источник: http://EtoGribok.ru/molochnica/vidy/kontratseptivy-pri-molochnitse.html
