Можно ли проверять проходимость труб при месячных
Гистеросальпингография на какой день цикла делать: подготовка и анализы
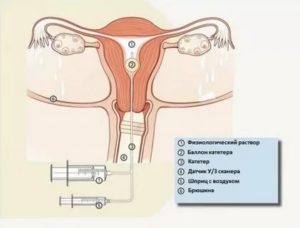
Гистеросальпингография (ГСГ) – это медицинская процедура, при которой проводится визуализация матки женщины и маточных труб при помощи рентгеновского облучения органов малого таза.
Основная задача ГСГ – изучить проходимость фаллопиевых труб на предмет возможности иметь пациенткой ребенка.
Обычно ГСГ делают женщинам, которые не могут зачать ребенка при регулярной половой жизни, а также тем представительницам слабого пола, у которых несколько раз случалось самопроизвольное прерывание беременности.
Как проводят процедуру гистеросальпингографии
Проводится обследование в несколько этапов. Женщине нужно лечь на рентгеновский стол. Сначала доктор осматривает пациентку на гинекологическом кресле при помощи медицинского зеркала. Во время процедуры делают обработку половых органов антисептиком и проводят захват половых губ.
Далее в полость матки вводят специальную трубочку (канюлю), по которой в тело поступит контрастное вещество. Впрыскивание его проводится при помощи стерильного шприца, а для удобства введения используют катетер для гистеросальпингографии.
Благодаря такому веществу на рентгеновских снимках хорошо будет видна полость матки и маточных труб, которые по своей структуре являются полыми, а потому с трудом поддаются стандартным обследованиям.
Как только жидкость введена в матку, зажимы на половых губах убирают и делают снимки с разных ракурсов.
Оно довольно быстро всасывается в кровеносную систему, расщепляется и выводится вместе с продуктами метаболизма.Гистеросальпингография – процедура довольно болезненная, а потому требующая обезболивания. Так как женщине в процессе ГСГ требуется менять положение тела, делать общий наркоз не целесообразно.
Поэтому обычно для обследования применяют местную анестезию. Некоторым пациенткам довольно тяжело расслабиться: мешает страх перед болью и неизвестностью. А для того чтобы контрастная жидкость правильно заполнила внутренние половые органы, нужно оставаться спокойной и расслабленной.
Поэтому пациентка может попросить дать ей таблетку или сделать инъекцию седативного (успокоительного) препарата.
Как только обезболивающее начнет действовать, можно будет приступать к введению канюли и контрастного вещества. На этом этапе возможны тянущие боли внизу живота, которые остаются вполне терпимыми.
Исчезают такие неприятные ощущения самостоятельно спустя полчаса после извлечения канюли. Некоторые пациентки даже с местной анестезией тяжело переносят процедуру, и чувствуют сильную боль.
В этом случае неприятные ощущения длятся дольше и исчезают только на следующий день.
Противопоказания к проведению обследования и подготовка к нему
Данное обследование проводится женщинам, имеющим предварительный диагноз «бесплодие». Это основное показание. Но есть ряд случаев, когда данная процедура противопоказана. К ним относится беременность женщины, наличие аллергических реакций на контрастную жидкость и не вылеченные инфекционные заболевания половой системы.
Поэтому прежде чем сделать ГСГ, лечащий врач проводит предварительный визуальный осмотр и берет мазки на анализ. Чтобы исключить беременность потребуется выбрать определенный день менструального цикла или провести стандартный тест. Если все результаты благоприятны для проведения процедуры, врач назначит день ее проведения.
Подготовка к ГСГ несложная, но несоблюдение основных ее правил грозит получением ложных результатов. Чтобы расшифровка была точной, следует отказаться от интимной близости за сутки до проведения процедуры.
Также за неделю до обследования стоит прекратить использование косметических средств, применяемых для интимной гигиены, включая мыло.
Подмываться можно только теплой водой, а спринцевания временно отложить.
Также подготовка включает в себя отказ от всех видов медицинских препаратов, используемых вагинально. Исключение составляют только те лекарства, которые назначил лечащий врач специально для проведения ГСГ.
Соблюдение специальной диеты и снижение физических нагрузок в данном случае не требуется.
На какой день цикла лучше назначить гистеросальпингографию? Особую опасность представляет проведение ГСГ беременной женщине. Если пациентке, которой с трудом удалось зачать малыша, сделать данную процедуру, произойдет самопроизвольный аборт. Поэтому гистеросальпингография всегда назначается на первые дни менструального цикла.
Чтобы полностью исключить беременность, пациентке запрещены половые контакты с начала месячных и до проведения ГСГ. Также начало цикла благоприятно еще и по той причине, что эпителий матки немного тоньше, чем перед началом месячных, а потому не закрывает вход в фаллопиевы трубы и позволяет делать более четкие и информативные снимки.Как правило, для процедуры ГСГ врач выбирает 7-10 день менструального цикла женщины.
Расшифровка результатов гистеросальпингографии
Выполняя снимки матки и фаллопиевых труб, специалист видит, как распределяется контраст во внутренних органах женщины.
Если в процессе процедуры видно, что контраст свободно проник из матки в маточные трубы, а оттуда попал в кровоток, можно сделать заключение о полной проходимости фаллопиевых труб пациентки.
Гистеросальпингография помогает выявить еще ряд патологий, которые влияют на здоровье женщины и могут стать препятствием для зачатия ребенка. К ним относятся:
- миома матки (доброкачественная опухоль);
- полипы;
- спайки;
- гидросальпинкс и т. д.
Несмотря на то что процедура гистеросальпинографии используется в медицине довольно долгие годы, ее результаты не всегда бывают точными.
Согласно научным данным, точность обследования измеряется в двух показателях: чувствительности и специфичности. Так, чувствительность гистеросальпингографии, т. е.
способность процедуры обнаружить имеющиеся патологии, составляет всего лишь 65%. А специфичность, т. е. информация об особенности патологии и ее классификация, около 80%.
Снимок гистеросальпингографии
Поэтому в последние годы большую распространенность получила процедура гистероскопии. Ее чувствительность составляет более 80%, а потому специалисты в области гинекологии все больше отдают предпочтение этому обследованию.
Какими осложнениями грозит процедура гистеросальпингографии
Данный вид обследования считается безопасным, а потому с успехом применяется для диагностики состояния женского здоровья во многих странах.
Единственным побочным эффектом гистеросальпингографии может быть индивидуальная непереносимость контрастного вещества, используемого в ходе процедуры.
Если женщина, которой проводится гистеросальпингография, уже сталкивалась с подобной реакцией организма, риск, что у нее возникнут сильные аллергические реакции и в последующие разы, очень велик.
Также в группу риска развития осложнений от процедуры попадают дамы, страдающие заболеваниями дыхательных путей (бронхиальная астма) и имеющие аллергию на химические вещества.Еще одним неприятным последствием процедуры может стать перфорация стенок матки и кровотечение. Обычно такие осложнения возникают из-за низкой квалификации специалиста, проводящего гистеросальпингографию.
Снимок гистеросальпингографии
Также несоблюдение стерильности при обследовании грозит развитием различных инфекционных заболеваний половой системы.
Чтобы избежать неприятных последствий и осложнений от процедуры обследования, следует с большим вниманием отнестись к выбору клиники, в которой женщина будет проводить гистеросальпингографию.
Перед тем как доверится врачу, следует изучить отзывы о его работе, расспросить специалиста о его образовании, квалификации, опыте работы в данной сфере. А чтобы не возникло аллергических реакций, следует заранее провести аллергопробы и, в случае положительного результата, отказаться от процедуры и найти альтернативные методы обследования.
Так, сегодня на смену стандартной процедуре приходит ультразвуковая гистеросальпингография. Основное отличие этих методов – применение не рентгеновского излучения, а ультразвуковых волн для изучения состояния матки и маточных труб.
Полость внутренних половых органов также заполняется жидкостью, но в данном случае используется специальный стерильный физраствор, который не вызывает аллергических реакций.
В отличие от рентгеновской гистеросальпингографии, ультразвуковая менее болезненна и не наносит вреда организму, т. к. отсутствует облучение.И хотя доза радиации при процедуре невелика и повлиять на физиологические процессы не может, подвергаться лишний раз облучению все же не стоит. Именно поэтому стандартная методика обследования не может проводиться чаще.
К последствиям гистеросальпингографии относят небольшие выделения (иногда с кровью, чаще с густой слизью) из влагалища. Длятся они в течение 3-4 дней после процедуры. Возможны дискомфортные ощущения в паху, но эти проявления исчезают самостоятельно. В тяжелых случаях можно принять таблетку Но-шпы.
Выделения должны быть скудными и для их поглощения рекомендуется пользоваться гинекологическими прокладками. Тампоны применять нельзя, так же как и делать спринцевания. Также не стоит посещать бани и сауны, принимать ванну и вести половую жизнь до окончания выделений.
Если в течение недели после гистеросальпингографии они не прекратятся или состояние женщины ухудшится, следует немедленно обратиться за врачебной помощью.
Е. Кубина
Источник: https://AnalizyPro.ru/diagnostika/gisterosalpingografiya.html
Проходимость маточных труб: как проверяют, какой метод наиболее достоверный, как лучше и где проверить, почему появились боли
Проверяют проходимость маточных труб разными способами – гидросонография, метросальпингография, фертилоскопия, пертурбация, УЗИ, МРТ. Цена на процедуры варьирует от 1000 до 15000-20000 рублей в зависимости от технологии.
Лучшими считаются гистеросальпингография и лапароскопия. Проходить исследование следует в начале цикла. Диагностика труб позволяет проверить их проходимость и, следовательно, вероятность наступления самостоятельной беременности.
Для некоторых процедур необходимо обезболивание. При правильной подготовке и проведении осложнений практически не возникает, а тянущие боли внизу живота (при некоторых методах) проходят самостоятельно и не считаются патологией.
Проходимость маточных труб: как проверяют, когда необходимо
Проходимость маточных труб проводится при длительном ненаступлении беременности. Для этого используют механическое наполнение труб и регистрацию места нахождения контраста или любого другого вещества.
Как называется процедура
Процедура исследования проходимости труб может проводиться разными способами – как инвазивными, называется лапароскопия, так и неинвазивными, один из основных называется гистеросальпингография, оно складывается из названия органа (сальпинкс-яичник, метро-относится к матке) и способа исследования (графия-визуализация рентгеном или УЗИ, скопия-осмотр изнутри). Также проверить трубы можно и при помощи некоторых других методов:
- гидросонография – осмотр труб на УЗИ при заполнении их жидкостью;
- метросальпингография – то же, что и гистеросальпингография;
- фертилоскопия – осмотр внутренних половых органов специальными инструментами через доступ во влагалище;
- пертурбация – «продувание» труб.
Как смотрят проходимость: основные методы и цена
Проходимость труб смотрят в бюджетных государственных учреждениях и в частных клиниках, поэтому методы проведения различаются по механизму исследования и цене.
| Метод | Принцип действия | Цена |
| Гистеросальпингография | Введение контрастного вещества в полость матки и труб, затем проводится серия рентгеновских снимков и визуализация проходимости | От 1000 до 5000 рублей в частных клиниках |
| Гидросонография | В полость матки вводится физраствор, врач проводит наружное УЗИ-исследование в нижней части живота, оценивая наличие жидкости в трубах и брюшной полости | От 3000 до 5000 рублей |
| Метросальпингография (вариант гистеросальпингографии) | Прицельное введение катетера в полость матки близко к фаллопиевым трубам, что позволяет использовать раствор как для диагностики, так и для лечения | От 2500 до 14000 рублей |
| Лапароскопия | Введение в брюшную полость лапароскопа через маленькие разрезы, определение проходимости при помощи инструментов | 15000-20000 рублей |
| Фертилоскопия | Аналогично лапароскопии выполняется разрез, но через стенку влагалища, что уменьшает радикальность вмешательства | 5000-15000 рублей |
| Пертурбация | По катетеру в полость матки и труб вводится воздух под давлением, на рентгене или при появлении особого шума, или при помощи особого устройства, измеряющего давление в трубах определяют нахождение воздуха в полости и проходимость фаллопиевых образований | 2000-15000 рублей |
| МРТ | Томографические срезы дают информацию о наличии спаек в трубах, применяется редко | 3000-7000 рублей |
Цены указаны в регионах по России, исключая Москву и крупные научно-исследовательские институты, в которых ценовой диапазон указанных услуг увеличивается в несколько раз. Выбор методики оценки проходимости зависит от состояния женского организма, что определяется на приеме у врача акушера-гинеколога.
Как лучше проверить
Традиционным и лучшим способом проверить маточные трубы считается метросальпингография (гистеросальпингография), она помогает увидеть проблемы внутри маточных труб.
Для визуализации всех структур снаружи больше подходит лапароскопия. Однако окончательно метод можно подобрать только с врачом. Все способы проверки, кроме МРТ, требуют значительной подготовки и даже госпитализации.
Большинство являются инвазивными. На выбор способа влияет:
- степень предполагаемой непроходимости (при высокой вероятности целесообразно использовать сочетанные методы диагностики и лечения);
- состояние женщины (рентген-нагрузка не всегда допустима, равно как и мини-операции);
- день менструального цикла;
- аллергические реакции (на контрастное вещество или средства премедикации, наркоза);
- наличие воспалительных и инфекционных заболеваний;
- наличие противопоказаний.
Все эти пункты должны учитываться при выборе методики. Единого рецепта для наилучшего результата не существует, иногда требуется сочетать несколько методик.
На какой день цикла пройти процедуру
Некоторые варианты не зависят от дня цикла, к примеру, МРТ. Лапароскопию нельзя делать в течение менструации, поскольку меняется свертывающая способность крови, а в остальное время ограничений нет.
При выборе фертилоскопии лучше сделать ее в первую половину цикла: состояние слизистой влагалищной стенки наиболее чистое от инфекций и сможет лучше восстановиться, время кровотечения также следует избегать.
При инвазии в полость матки катетером лучше подождать середины цикла, когда цервикальный канал размягчается и шейка матки немного расширяется под влиянием гормонов. Поэтому гистеросальпингорафию, гидросонографию и метросальпингографию лучше делать на 10-14-й дни в зависимости от длины цикла.
Подготовка к процедуре
Подготовка к процедуре зависит от метода исследования, она представлена в таблице.
| Метод | Подготовка |
| Гистеросальпингография |
|
| Метросальпингография | То же самое, уточнить аллергию на контрастные вещества и спазмолитики |
| Гидросонография | То же самое |
| Лапароскопия |
|
| Фертилоскопия | То же самое, что и при лапароскопии, дополнительно мазок влагалища на флору и степень чистоты |
| МРТ |
|
| Пертурбация |
|
Все подготовительные мероприятия объясняет врач акушер-гинеколог перед проведением процедуры. Для хирургических вмешательств требуется от нескольких дней до недели на предварительную подготовку и обследования.
Что дает оценка
Оценка состояния маточных труб дает представление о возможности женщины зачать и выносить ребенка, что и является основной целью этой процедуры. При проведении всех исследований можно выявить:
- толщину и диаметр маточных труб;
- наличие в них спаек и других образований;
- состояние и активность эпителиальной выстилки труб;
- возможность реканализации (восстановления проходимости);
- перспективы зачатия и оплодотворения.
Больно ли делать
На вопрос, больно ли делать, каждая женщина может ответить по-разному. Все процедуры, связанные с определением проходимости, так или иначе причиняют дискомфорт. В основном используется введение в полость матки катетеров, что вызывает спазмы и боли. Разрезы при операциях также доставляют неприятные ощущения после отхождения наркоза.
Только проведение МРТ является полностью безболезненной процедурой. Для уменьшения болевых ощущений используются обезболивающие, спазмолитики и наркозные препараты.
Последствия
Если процедура проведена с нарушением правил, или же имелись противопоказания, то могут наступить и серьезные последствия для женщины:
Источник: https://PlastikaPlus.ru/diagnostika/kak-proverit-prohodimost-matochnyh-trub.html
Проверка проходимости маточных труб при планировании
Бесплодие – один из самых страшных диагнозов для женщины. Причины патологии разные, одна из наиболее распространенных – непроходимость фаллопиевых труб.
Как вовремя распознать проблему, как проверяют проходимость маточных труб, какие методы используют в терапии, какие прогнозы – обо всем этом мы и поговорим с вами сегодня.
Причины
Непроходимость маточных труб – это не самостоятельное заболевание, а следствие других нарушений в работе репродуктивных органов.
Почему развивается патологический процесс:
- Венерические заболевания – патогенные микроорганизмы провоцируют развитие воспалительных процессов в органах мочеполовой системы, на фоне сильного отека тканей полностью или частично закрывается просвет фаллопиевых труб, а после выздоровления остаются рубцы и спайки.
- Новообразования в матке – полипы и миома нередко развиваются на фоне вирусных инфекций, нарушают проходимость труб.
- Нарушение целостности слизистых матки и труб во время аборта, гинекологических исследований – после процедуры нередко развиваются спаечные процессы. Повредить ткани может и внутриматочная спираль, если вы решите установить ее самостоятельно.
- Хронические заболевания органов брюшной полости и малого таза, эндокринные, неврологические патологии.
- Сдавливание стенок фаллопиевых труб большими опухолями, которые расположены в области малого таза.
- Гормональный дисбаланс.
- Стрессы, травмирование тазовой и поясничной области.
- Врожденные аномалии маточных труб – развиваются под воздействием негативных внешних и внутренних факторов.
Типы непроходимости
Функциональная
Нарушается перистальтика фаллопиевой трубы (зачастую из-за гормональных сбоев в организме), в связи с этим утрачивается функция передвижения яйцеклетки.
Органическая
Появление в трубе препятствий органического характера: воспалений, спаек, полипов. Возможно сужение проходов из-за индивидуальности анатомии организма.
Частичная и полная непроходимость маточных труб
При частичной (одностороннней) непроходимости шансы забеременеть и выносить малыша, остаются, хотя и уменьшаются в два раза. Если сперматозоиды отца достаточно подвижны и обладают хорошей морфологией, оплодотворение яйцеклетки вполне возможно. Проблема в другом — при подобной патологии оплодотворенная яйцеклетка не сможет войти в матку. Возникает риск внематочной беременности.
При непроходимости левой трубы, и нормальном функционировании правой, этот риск составляет 50%. Чтобы избежать его, необходимо при помощи опытных специалистов отслеживать, откуда поступает яйцеклетка, и не предпринимать попыток забеременеть в период неподходящего цикла.
Полная непроходимость лишает возможности естественного оплодотворения. При подобном диагнозе врачи рекомендуют ЭКО-процедуру.
Но искусственное оплодотворение возможно только при нормальном функционировании яичников. Если они не работают, приходится использовать донорский генетический материал.Полная непроходимость излечима, если она возникла вследствие инфекционного заболевания или хирургического вмешательства. В таком случае врач назначает лекарственную терапию или операцию для восстановления функций фаллопиевых труб.
Симптомы
Проявления непроходимости маточных труб зависят от причин, которые спровоцировали развитие патологического процесса.
Признаки:
- Отсутствие беременности на протяжении 12 месяцев при регулярной половой жизни без средств контрацепции.
- Тянущие или острые боли в нижней области живота, которые проявляются интенсивно во время физических нагрузок, секса, при резких движениях, повышение температурных показателей, слизистые, пенистые, гнойные влагалищные выделения – симптомы возникают при острых и хронических воспалительных процессах.
- Боль внизу живота на фоне нормальной температуры – признак спаечного процесса.
- Обильные кровотечения, сильная боль в животе и пояснице, снижение артериальных показателей, значительное повышение температуры – симптомы внематочной беременности, требуется незамедлительная медицинская помощь.
О нарушении проходимости фаллопиевых труб может свидетельствовать нерегулярный цикл, обильные или скудные менструации, выраженный ПМС, болезненное мочеиспускание или неприятные ощущения при опорожнении кишечника.
Если вас часто беспокоят подобные симптомы, обязательно проконсультируйтесь с гинекологом.
Диагностика
При нарушении проходимости маточных труб вам потребуется пройти полное обследование, чтобы врач мог не только выяснить причину, но и подобрать правильные методы лечения.
Как проверить проходимость труб:
- МСГ маточных труб (гистеросальпингография) – рентген с контрастным веществом позволяет оценить состояние фаллопиевых труб и матки. Процедуру проводят на 18-23 день цикла. Противопоказания – повышенная чувствительность контрастному веществу и йоду, хронические инфекционные болезни в стадии обострения, тяжелые заболевания сердца и сосудов, любые виды кровотечений.
- УЗИ органов малого таза интравагинальное и трансабдоминальное – позволяет увидеть степень непроходимости труб, наличие спаек, опухолей, воспалительных процессов.
- Гидросонография – разновидность УЗИ. В матку вводят любой медицинский раствор, стенки органа расправляются, врач оценивает движение жидкости в придатках. Противопоказания – наличие спаек, воспалительные заболевания органов мочеполовой системы. Ультразвуковую гистеросальпингоскопию проводят на 5-10 день цикла.
- Эндоскопические методы – существует 3 вида лапароскопии, которые позволяют оценить состояние органов репродуктивной системы. Процедуру проводят под местным наркозом или без анестезии, с контрастным веществом или без него.
Продувание маточных труб – диагностическая и лечебная процедура
Пертубацию – продувание воздухом проводят на 8-20 день цикла. Вечером накануне исследования обязательно сделайте очистительную клизму, непосредственно перед манипуляцией опорожните мочевой пузырь.
Если присутствует непроходимость труб, то воздух будет оставаться в матке, а не проникать в брюшную полость.
Гидротубация – продувание при помощи жидкости, процедуру чаще проводят в лечебных целях для восстановления функций фаллопиевых труб, манипуляции применяют для оценки эффективности лапароскопической операции на трубах, предотвращения развития воспалительных процессов.
Лабораторные методы диагностики – общий и биохимический анализ крови, анализ мочи клинический и по Нечипоренко, мазок на флору и биоценоз, ИФА, серодиагностика, тесты на венерические болезни, гормоны, онкомаркеры.
Лечение непроходимости маточных труб
Терапию проводят медикаментозным и хирургическим методом.
Группы лекарственных препаратов:
- НПВС в виде свечей или таблеток – Индометацин, Диклофенак, устраняют болевой синдром, признаки воспаления, снижают температуру.
- Глюкокортикостероиды – Преднизолон, Дексаметазон, препараты назначают при наличии эрозий, тяжелых форм воспалительного процесса.
- Антибактериальные препараты с широким спектром действия – Гентамицин, Тетрациклин, Метронидазол, устраняют инфекционные процессы, вызванные бактериями.
- Гормонотерапия – при помощи синтетических или натуральных препаратов устраняют гормональный дисбаланс.
- Дополнительные лекарственные средства – седативные препараты, витаминные комплексы, средства с кальцием, иммуномодуляторы.
Для усиления действия лекарственных препаратов назначают физиопроцедуры – электрофорез, лечение минеральными водами, электростимуляция, ультразвуковая терапия, гинекологический массаж.
Операции проводят при отсутствии терапевтического эффекта от медикаментозной терапии – бесплодие, наличие спаек, новообразований в тазовой области, внематочная беременность.
Основные виды вмешательств – лапароскопия, лапаротомия, пересадка донорской трубы.
Прогнозы
Бесплодие, вызванное непроходимостью труб, не приговор, при правильном и своевременном лечении прогнозы вполне благоприятные.
Вероятность излечения:
- Закупорка дистального отдела происходит на фоне врожденных патологий, после операции в 50% случаев проходимость труб восстанавливается.
- Сужение просвета в области перешейка – следствие инфекций и воспалительных процессов. Если начать медикаментозное лечение вовремя, то удастся избежать появления спаек, функциональность маточных труб восстанавливается в 70% случаев.
- Сужение интрамурального отдела возникает из-за спазмов мускулатуры матки и полипов эндометрия. Спазмы устраняются при помощи лекарств, а вот после удаления новообразований функции маточного отдела не восстанавливаются.
- Ампулярный отдел труб сдавливают опухоли внешние опухоли, если вовремя их устранить, вероятность зачатия практически 100%.
Лечение бесплодия во многом зависит от самой женщины. Не игнорируйте неприятные симптомы, не надейтесь, что все наладится само собой, чем раньше вы осознаете проблему, тем легче будет с ней справиться.
Заключение
Теперь вы знаете, почему развивается непроходимость, как проверяют функциональность труб и других органов репродуктивной системы, и как проходит лечение заболевания.
Источник: https://its-kids.ru/proverka-prohodimosti-matochnyh-trub.html
Как и на какой день цикла проверяют проходимость маточных труб?
Знать, как проверяют проходимость маточных труб важно для нормального зачатия ребенка. радость в жизни женщины выносить и родить здорового ребенка. Однако не у каждой есть такая возможность, иногда причиной может являться непроходимость маточных труб.
Особенность и роль в зачатии ребенка
При различного рода болезнях репродуктивных органов женщины может возникнуть плохая проходимость. Это приводит к появлению внематочной беременности, а также провоцирует бесплодие.
Важно при планировании беременности своевременно обратиться к врачу для проведения проверки проходимости и осуществления грамотного лечения.
Существует множество различных методик проверки проходимости маточных труб. В домашних условиях выполнить проверку невозможно, нужно обратиться к гинекологу, который выполнит все требуемые мероприятия.
Особенность подготовки к проверке
Перед проведением проверки проходимости маточных труб нужно в домашних условиях подготовиться к этому мероприятию. Перед проведением исследования нужно сдать определенные анализы :
- анализы крови и мочи общие;
- исследование на наличие инфекций;
- исследование крови на заболевания, передающиеся половым путем.
Если в организме наблюдаются воспалительные процессы, это является противопоказанием к проведению обследования на проходимость маточных труб. Важно определить, на какой день после последней менструации можно проводить обследование. Для тщательного изучения изменений непосредственно в маточных трубах, обследование стоит проводить после прохождения овуляции.
В день проведения процедуры нужно опустошить полностью мочевой пузырь и с помощью клизмы очистить кишечник. Это важно сделать, иначе на снимках может получиться плохая визуализация маточных труб.
Процедура обследования относительно безопасная. Рентгеновское облучение не влияет на состояние здоровья пациентки и особой опасности не представляет.
В домашних условиях эту процедуру провести невозможно, поэтому нужно посетить специализированное медицинское учреждение, в котором доктор выполнит исследование.
Этапы проведения обследования
Многих женщин интересует, как проверяют проходимость маточных труб, и как нужно подготавливаться к подобной процедуре.
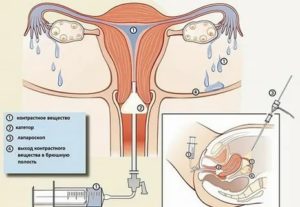
Проходимость проверяется методом сальпингографии, который начинается с обыкновенного осмотра с применением зеркал. После этого в канал шейки матки вводится резиновый наконечник, через который будет проводиться тонкая трубка.
Когда трука окажется в полости матки, зеркала убираются, и на лобковую область направляется поток рентгеновских лучей. Через трубку вводится немного специального вещества и делается первый снимок, на котором полностью отображается структура матки.
Потом дополнительно вводится другое вещество, которое направляется в трубы. При этом очень хорошо просматриваются основные признаки аномалии.
Если наблюдается непроходимость, введенное вещество распространяется по ним очень тонкой полоской, или вовсе останавливается на месте и не проходит дальше по трубам.
Таким образом, есть возможность проверить проходимость маточных труб, на снимках видно, как контрастное вещество распространяется по всем органам. Иногда вместо контрастного вещества вводится воздух, однако суть проведения исследования от этого не меняется. Такая методика исследования применяется в случае, если у пациентки аллергия на контрастное вещество.
Иногда для проведения исследования на проходимость маточных труб используется ультразвуковая диагностика. Такая методика отличается безопасностью и не имеет противопоказаний.
Методика проведения исследования
Если наблюдается непроходимость маточных труб как патология, это может препятствовать нормальному зачатию и вынашиванию ребенка.
Чтобы диагностировать непроходимость маточных труб, используются различные методики, которые позволяют выявить проблему в самом начале ее развития. Одним из них является проведение лапароскопии, оперативного вмешательства.
Через небольшие разрезы вводятся специальные инструменты и аппаратура, позволяющая наблюдать за внутренними органами на экране.
Эта методика предпочтительнее, так как позволяет провести лечение при необходимости.Преимущества и недостатки есть у каждого метода исследования. Многие женщины боятся болезненности проведения процедуры . Наиболее предпочтительным и менее болезненным методом исследования считается ультразвуковая диагностика.
Интенсивность болезненных ощущений зависит от индивидуальной чувствительности женщины и сложности течения болезни.
При обследовании проходимости маточных труб многие пациентки ощущают только легкий дискомфорт.
Наиболее болезненным методом является лапароскопия, но подобная методика дает возможность получить наиболее полную картину болезни и в случае необходимости сразу же выполнить соответствующее лечение .
Источник: http://MoePuziko.ru/zdorove/kak-proveryayut-proxodimost-matochnyx-trub.html
Проходимость маточных труб: что это, как проверяют и для чего это нужно?
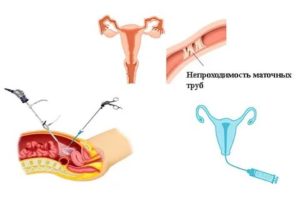
Маточные (евстахиевы) трубы – парные органы половой системы женщины, которые отходят от матки и соединяют ее полость с левым и правым яичником.
Именно в них происходит оплодотворение яйцеклетки, которая при овуляции выходит из созревшего фолликула. Если просвет будет недостаточно широким для прохождения женской половой клетки, оплодотворение будет невозможным. Женщины, которым не удается забеременеть, среди прочих методов диагностики проходят и обследование на проходимость маточных труб.
Что такое непроходимость маточных труб
По строению стенки маточной трубы и матки очень похожи между собой. Но внутренняя поверхность евстахиевой трубы покрыта реснитчатым эпителием. Выросты его клеток и слизь, которая здесь выделяется, помогают яйцеклетке продвигаться от яичника к матке.
При патологических изменениях в организме женщины в маточных трубах появляются препятствия для продвижения яйцеклетки.
Непроходимость маточных труб бывает:
1 Функциональная – трубы сохраняют свою форму, но выработка слизи и двигательная активность ресничек снижается. Поэтому яйцеклетка даже при наличии широкого просвета не может попасть в матку.2 Органическая – нарушается строение и форма маточной трубы на всей протяженности или на отдельном участке. Может происходить деформация (скручивание, сужение) или образование рубцов и спаек.
Причины непроходимости маточных труб
Причинами функциональной непроходимости являются сбои в выработке гормонов, которые влияют на состояние внутренней выстилки евстахиевых труб.
Такие гормональные нарушения бывают из-за нервных стрессов, недостатка питательных веществ, перенесенных тяжелых заболеваний, приема гормональных препаратов.
Органическая непроходимость маточных труб развивается после инфекционных заболеваний органов половой системы, частых воспалений. При этом появляются рубцы, которые становятся непреодолимым препятствием для яйцеклетки. Деформация и образование спаек происходит вследствие хирургических вмешательств (операции на яичнике, матке, удаление аппендикса).
Интересно! Уреаплазма при беременности: симптомы и последствия
Известно и такое заболевание, как гидросальпинкс – нарушение циркуляции крови и лимфы в стенках маточных труб. При этом полость их заполняется прозрачной жидкостью и расширяется.
У некоторых женщин встречаются врожденные пороки развития этой части половой системы (извитость, отсутствие просвета).
Проверка маточных труб на проходимость
Первый вопрос, волнующий женщин, у которых есть подозрение на нарушение проходимости маточных труб – как проверяют этот параметр. В современной гинекологии есть несколько методик, с помощью которых оценивают диаметр просвета и состояние выстилающего эпителия.
Эти методы диагностики не используют, если у пациентки в данный момент протекает инфекционный процесс в организме, есть кисты яичников, а также при беременности. Для исключения противопоказаний предварительно нужно выполнить соответствующие анализы.
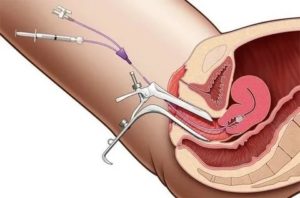
Гистеросальпингография (метросальпингография)
Гистеросальпингография (ГСГ) – это рентген маточных труб на проходимость. В половые пути женщины вводят красящее вещество и делают снимок. Если краситель не просматривается в верхних частях трубы на полученном изображении, это означает, что просвет слишком узкий или отсутствует.
Кроме того, ГСГ дает информацию о патологиях других органов половой системы (двурогая матка, наличие полипов и перегородок, эндометриоз). Об этих заболеваниях можно узнать из статей на нашем портале Мое Чудо, для этого кликните по названию болезни.
Нельзя проводить ГСГ и при непереносимости йода, а также при заболеваниях щитовидной железы. Перед выполнением процедуры несколько дней соблюдают половой покой и исключают из питания продукты, способствующие газообразованию в кишечнике (мучное, газированные напитки, молокопродукты). Исследование проводят в период с 5 по 9 дни менструального цикла.
УЗИ проходимости маточных труб
УЗИ, или гидросонография маточных труб – более безопасный метод диагностики по сравнению с предыдущим, он требует менее ощутимого вмешательства в организм. Обследование проводят накануне овуляции (узнайте подробнее на сайте moe1.ru), когда маточные трубы находятся в расслабленном состоянии.
Интересно! Лактостаз и мастит – чего нужно бояться?
При выполнении процедуры в матку вводится физраствор. По его продвижению в трубах оценивают проходимость. Гидросонография является менее точным методом, чем ГСГ.
Пертубация
Этот метод диагностики предусматривает введение газа (воздуха) в полость матки и маточных труб. Специальный аппарат оценивает характер прохождения газа и на этом основании делают вывод о состоянии просвета. Процедуру проводят до овуляции, перед ее выполнением пациентке делают укол спазмолитика (например, но-шпы).
Диагностическая лапароскопия
Как правило, диагностика состояния маточных труб проводится непосредственно при хирургическом вмешательстве путем лапароскопии. При этом в коже брюшной полости делают два небольших разреза, через которые вводятся специальные инструменты, используется общий наркоз.
При лапароскопии доктор может увидеть поверхность эпителия с помощью маленькой камеры. После процедуры пациентка остается в стационаре примерно в течение суток.
Фертилоскопия
Выполняется так же, как и предыдущий прием, но инструменты вводятся через влагалище, без разрезов брюшной полости. Используется под местным наркозом. Этот метод позволяет сразу же скорректировать дефекты маточных труб, в том числе и восстановить проходимость.
Восстановление проходимости маточных труб
После проверки проходимости маточных труб лечащий доктор определяет диагноз. Если патология врожденная или деформация очень сложная, рекомендуется хирургическое вмешательство.
В других случаях возможно медикаментозное лечение. Оно будет направлено на устранение причины непроходимости.
При недостатке гормонов используется гормональная терапия, при инфекционных процессах борются с патогенными микроорганизмами.
Если устранить непроходимость маточных труб не удается, женщине предлагают метод ЭКО (о нем можно почитать на нашем сайте moe1.ru), ведь в этом случае наступление беременности не зависит от прохождения яйцеклетки из яичника в матку.
женское здоровье, зачатие, здоровье мамы
Источник: https://moe1.ru/hochu-rebyonka/zhenskoe-zdorove/prohodimost-matochnyh-trub-chto-eto-kak-proveryayut-i-dlya-chego-eto-nuzhno
