Что такое серологическая диагностика хламидиоза
Клиническая и лабораторная диагностика хламидиоза – лечение

Хламидиоз относится к инфекционным заболеваниям и протекает с поражением различных органов и систем (в зависимости от вида возбудителя). Но в дерматовенерологии пристальное внимание уделяется урогенитальной форме, поскольку она является наиболее распространенной патологией, передающейся половым путем. И вопросы диагностики хламидиоза требуют основательного рассмотрения.
Клинические методы
Диагностика хламидиоза начинается с клинического обследования. Поражение урогенитального тракта сопровождается появлением выделений из мочеиспускательного канала (у мужчин) и влагалища (у женщин). Они имеют слизисто-гнойный характер и неприятный запах. Дополнительно отмечается зуд и жжение при мочеиспускании и половом акте. Женщины могут ощущать и ноющие боли внизу живота.
Инфекция довольно быстро переходит в хроническую форму, когда симптомы стихают и становятся менее заметными. Однако может быть и наоборот – острое воспаление сопровождается осложнениями (простатит, эпидидимит, сальпингит, эндометрит).
Образование спаек в малом тазу у женщин становится причиной бесплодия и невынашивания беременности. У детей хламидийная инфекция протекает с поражением респираторного тракта, глаз и ушей (ОРЗ и пневмонии, кератоконъюнктивиты, отиты).
Важной особенностью становится тот факт, что хламидиоз более, чем у половины пациентов протекает бессимптомно. Это создает существенные трудности в клинической диагностике и требует использования дополнительных методов.Хламидийная инфекция у взрослых проявляется поражением урогенитального тракта. Однако ее клиническая диагностика зачастую оказывается трудновыполнимой.
Лабораторные методы
Основная роль в обследовании пациентов отводится лабораторной диагностике хламидиоза. Она основана на выявлении признаков, свидетельствующих о присутствии в организме возбудителя – Chlamydia trachomatis. В клинической практике используют следующие методы:
- Микроскопия.
- Выращивание на культуре клеток.
- Серологические тесты.
- Полимеразная цепная реакция (ПЦР).
Бактерий можно выявить при прямой визуализации или косвенными методиками. Последние имеют большую значимость для современной медицины, основанную на показателях точности, специфичности и чувствительности.
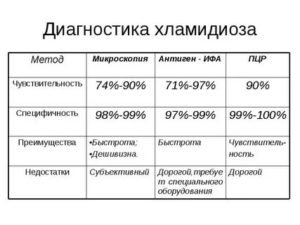
Микроскопия
Возбудитель болезни представляет собой мелких паразитов, обитающих внутри клеток. Поэтому узнать, как выглядит хламидиоз при микроскопическом исследовании, не так просто.
Это можно сделать лишь в острый период, когда бактерии интенсивно размножаются. При окраске мазка специальным составом под микроскопом внутри клеток обнаруживаются посторонние включения.
Однако точность диагностирования подобным методом находится на очень низком уровне (не более 15%).
Выращивание на культуре клеток
Поскольку хламидии являются внутриклеточными паразитами, то и выращиваются они на соответствующих средах (McCoy или HeLa).
Методика посева является высокоспецифичной, но в то же время достаточно трудоемкой и длительной – результат будет получен через неделю.
Однако лишь бактериологически можно определить чувствительность хламидий к антибактериальным средствам и эффективность лечения ими пациента.
Клинический материал получают путем соскоба с уретры или стенки влагалища, им впоследствии заражают подготовленную культуру клеток. После центрифугирования, отмывки образцов и добавления ростковой среды, посев находится в инкубаторе не менее 2 суток. Результаты оценивают при помощи иммуноферментного анализа или ПЦР.
Культуральное исследование хоть и является трудоемким процессом, но имеет ряд преимуществ перед другими методами.
Серологические тесты
Суть серологической диагностики заключается в выявлении антител к возбудителю. На проникновение бактерий в организм защитные механизмы реагируют выработкой иммуноглобулинов (M, G, A). Именно их присутствие выявляют посредством серологических тестов. Однако положительный результат будет получен не ранее, чем произойдет образование антител к хламидиям (7–20 дней).
С помощью подобных методик устанавливают и факт наличия самих антигенов, с которыми связываются меченные антитела (с ферментами или флуоресцирующими веществами). В зависимости от технологии проведения, существует несколько разновидностей лабораторных реакций:
- Иммуноферментный анализ (ИФА).
- Прямая и непрямая иммунофлуоресценция (РИФ).
- Иммунохроматография (экспресс-тест).
В качестве биоматериала для выполнения исследований у пациента берут кровь или соскоб с эпителия (мочеиспускательного канала и влагалища). Результаты оцениваются аппаратным способом в специальных анализаторах. Серологическая диагностика хламидиоза обладает высокой чувствительностью и может использоваться в качестве скринингового метода, в том числе у детей.
Полимеразная цепная реакция
Наиболее достоверные результаты могут быть получены с помощью молекулярно-генетического метода.
ПЦР позволяет выявить ДНК возбудителя, что говорит о его наличии в организме, подтверждая диагноз хламидиоза.
Следы патогена обнаруживают в крови, простатическом секрете, соскобах из уретры и влагалища, мочевом осадке, конъюнктивальных мазках (с учетом локализации процесса). Результат будет готов спустя сутки-двое.Метод полимеразной цепной реакции обладает высокой чувствительностью и специфичностью, что делает его наилучшим выбором для подтверждения активного и бессимптомного течения болезни.
При подозрении на хламидиоз диагностика должна быть комплексной. Сначала врач проведет клиническое обследование, а затем назначит лабораторные методы. Последние как раз и становятся решающим звеном в обнаружении самого возбудителя или косвенных признаков его пребывания в организме. Но какой метод использовать в том или ином случае, решать врачу.
Источник: https://papilloma03.ru/klinicheskaya-i-laboratornaya-diagnostika-hlamidioza.html
Хламидийная инфекция и методы её диагностики
Распространенность воспалительных заболеваний мочеполовых органов у женщин, вызванных хламидиями, обусловливает актуальность проблемы хламидийной инфекции, особенно в отношении репродуктивного здоровья. По данным исследований последних лет, хламидийную инфекцию обнаруживают у 20-65% женщин детородного возраста с урогенитальными воспалительными заболеваниями инфекционной этиологии.
В последние десятилетия, благодаря внедрению новых медицинских технологий, достигнуты значительные успехи в изучении биологии хламидий, в частности, сложного цикла их развития, который заключается в существовании двух основных форм микроорганизма — элементарных и ретикулярних телец. Вместе с тем, не выяснены механизмы, которые определяют особенности внутриклеточного паразитирования хламидий .
Согласно существующей номенклатуре, возбудители хламидийной инфекции относятся к семейству Chlamydiacea, рода Chlamydia. Выделены и идентифицированы 4 вида хламидий: C. trаchomatis, C. pneumoniae, C. psittaci, C.pecorum. Два первых вида являются возбудителями различных антропонозных, а C. psittaci — зооантропонозных заболеваний. Значение C.pecorum в патологии человека исследуется.
Указанные представители рода Chlamydia имеют один общий родоспецифичний антиген, который выявляют в реакции связывания комплемента (РСК), но отличаются видоспецифическими антителами, которые выявляют в реакции иммунофлуоресценции (РИФ). Эти антитела продуцируются к основному белку стенки клеток микроорганизма, что позволяет выделять среди каждого вида хламидий большое количество различных сероваров.
В частности, в виде C. trаchomatis существует три группы сероваров — возбудители трахомы А, В, Ва, С; возбудители урогенитального хламидиоза Д, Е, F, G, J, K и возбудители венерической лимфогранулемы — L1, L2, L3, в виде C.pneumoniae описаны штаммы TWAR и JOL207; в виде C. psittaci — 15 сероваров.В последние десятилетия особое значение в эпидемиологическом аспекте приобрела урогенитальная хламидийная инфекция.
Источником инфекции являются пораженные хламидиями половые органы человека, которые являются естественной средой жизни этих патогенных микроорганизмов, которые размножаются в клетках столбчатого эпителия слизистой оболочки этих органов.
Источником новых случаев заражения являются больные как с клинически выраженными, так и с бессимптомными вариантами течения хламидийной урогенитальной инфекции.
При этом, по данным некоторых авторов, у 70% женщин с выявленной хламидийной инфекцией клинических симптомов заболевания не было. Существенное значение в распространенности этой инфекции имеют не выявленные, не леченные или неадекватно леченные больные с острым, подострым или скрытым течением урогенитального хламидиоза, в частности, те, которые имеют многочисленные случаи половых отношений.
Распространенности заболевания способствует также высокая частота существования смешанных инфекций мочеполовой системы, что затрудняет диагностику и терапию.
Урогенитальный хламидиоз, как правило, передаётся половым путём. Внеполовой путь передачи (через загрязненные инфицированными выделениями руки, белье, общие полотенца, постель) наблюдают у детей, приводит к возникновению внутрисемейного хламидиоза. В связи с этим, некоторые авторы предложили термин «семейный хламидиоз».
Обоснованием введения этого термина является то, что во время обследования членов семьи возможно выделить хламидийное поражение в двух трёх поколениниях.
Это является важным фактором распространения хламидийной инфекции вследствие формирования семейных очагов и создает угрозу заражения, особенно детей.Заражение детей хламидиями может также происходить внутриутробно, во время родов, при прохождении новорожденного через инфицированные родовые пути матери.
Существующие методы диагностики позволяют увеличить возможности обнаружения хламидийной инфекции по различным формам её клинического течения.
Культуральный метод
Наиболее специфическим методом диагностики является культивирование C. trachomatis в культуре клеток in vitro. Для этого применяются различные типы клеток, которые имеют высокую чувствительность к этим возбудителям: Mc Coy, Hela-229 и другие. Для выделения C. trаchomatis используют различные средства, которые стимулируют размножение микроорганизмов в клетках.
При бессимптомном течении клетки Mc Coy специально обрабатывают циклогексимидом или стабильным поликатионом, что способствует более полному выявлению возбудителей.
Вместе с тем, этот метод требует соблюдения очень строгих методологических правил.
Ограничивают широкое применение этого метода также его сложность, относительно большая стоимость, возможность получения результата через 72 часа от начала проведения, высокая угроза заражения персонала.
Кроме того, диагностическая ценность культурального метода снижается при исследовании патологического материала от больных с хроническими формами инфекции, которым проводили длительные курсы лечения. Снижению диагностической ценности этого метода способствует также высокая частота смешанного (микст-хламидийного) поражения.
Цитологический метод
Цитологический метод позволяет выявить образованные хламидиями цитоплазматические включения при окраске препаратов по Романовскому-Гимза. Этот метод прост и доступен практически для каждой профильной лаборатории, однако чувствительность и специфичность его составляет всего 45%, что является недостаточным.
Иммунофлуоресцентный метод
Иммунофлуоресцентный анализ — совокупность иммунохимических методик с применением иммунореагентов, в состав которых введены флуоресцентные метки флуоресцеин-изотиоцианатом (ФИТЦ). Различают два варианта иммунофлуоресценции — прямую и непрямую.
В первом варианте иммунная антихламидийная сыворотка имеет флуоресцентную метку, во втором — без такой отметки, однако, добавляется сыворотка, меченая флуорохромом, и имеет антитела к антихламидийной сыворотке. Эти методики являются основными в диагностике хламидиоза.
Они позволяют выявить до 85% случаев хламидийной инфекции.
Вместе с тем, при применении этого метода могут регистрироваться ложноотрицательные результаты, что обусловлено недостаточным количеством эпителиальных клеток в пробе, и ложноположительные при наличии у некоторых бактерий перекрестно реагирующих антигенов, которые могут реагировать с антителами к хламидиям.Преимуществами метода является скорость проведения, достаточно высокая точность, непосредственное определение антигена возбудителя. К недостаткам иммунофлуоресцентного метода относятся: необходимость иметь люминесцентный микроскоп, субъективная интерпретация результатов, сложность одновременной обработки большого количества образцов.
Серодиагностика
Определение хламидийных антител (серодиагностика) имеет вспомогательное значение, обусловленное слабой иммуногенностью возбудителя.
Серологические показатели без параллельного бактериологического исследования могут быть диагностически достоверными только в двух случаях: 1) при обнаружении антител классов IgA или IgM, что отмечают примерно в 30-40% наблюдений, 2) при сероконверсии, когда наблюдается чёткое увеличение титра антител класса IgG в сыворотках в 2-4 раза от начального уровня, учитывая то, что однократное выявление антител к хламидиям может быть связано не только с существующей в настоящее время, но и с перенесённой ранее хламидийной инфекцией.
ИФА
Достаточно распространено в лабораторной практике определение антител к хламидиям с помощью иммуноферментного анализа (ИФА).
Метод основан на выявлении комплекса антиген-антитело с помощью активности ферментной метки, ковалентно связанной с антигеном.
У больных с выраженными клиническими проявлениями чувствительность метода составляет 80-96%, при бессимптомном течении заболевания — 40-50%.
Возможность получения ложноположительных или ложноотрицательных результатов обусловлена теми же причинами, что и при проведении ИФА. Недостатками иммуноферментных тест-систем является то, что их специфичность и чувствительность зависят от их качества. К достоинствам метода относится возможность анализа крупной партии образцов при автоматизации процесса.
РНИФ
Реакция непрямой иммунофлуоресценции (РНИФ) основана на том, что на предметные стекла с предварительно нанесенными антигенами хламидий наносят исследуемую сыворотку больных, а после инкубации — сыворотку, меченную флуорохромом.
Комплекс антиген-антитело выявляется по специфическому свечению во время люминесцентной микроскопии. Преимуществом метода является то, что он позволяет осуществлять не только видоспецифическую, но и внутривидовую диагностику.
Недостатки метода аналогичны таковым другим флуоресцентным методам.
РСК
С помощью реакции связывания комплемента (РСК) можно выявлять хламидийные антитела к родоспецифическому липополисахаридному (ЛПС) антигену.
При урогенитальном хламидиозе результат считают положительным при определении сероконверсии или если титр антител превышает 1:64.
Недостатками метода являются родоспецифичность и более низкая чувствительность по сравнению с другими серологическими методами, а также невозможность определения различных классов антител.
ПЦР
В последнее десятилетие проходят клиническую апробацию некоторые молекулярно-генетические методы диагностики хламидиоза, направленные на определение ДНК возбудителя в исследуемом материале.
Наиболее широко внедрен в практику метод полимеразной цепной реакции (ПЦР).
Основу метода составляют направленные олигонуклеотидами циклы синтеза ДНК, которые вызывают репликацию in vitro нуклеотидных последовательностей мишени.
Основными преимуществами метода ПЦР являются: высокая чувствительность и специфичность, неинвазивность и простота забора проб, простые требования к условиям транспортировки и хранения, возможность скрининга больших популяций, автоматизация процесса, скорость получения результатов. Метод применяют как при исследовании цервикальных и уретральных соскобов, так и осадка мочи.
Использование мочи в качестве исследуемого материала является неинвазивным методом диагностики, что значительно упрощает обследование. В настоящее время метод ПЦР является наиболее чувствительным методом диагностики урогенитальной хламидийной инфекции.
Источник: http://infection-net.ru/diagnostika/hlamidiynaya-infektsiya-i-metodyi-eyo-diagnostiki
Хламидиоз. Диагностика, анализы, результаты и лечение

Хламидиоз – группа инфекций, вызываемых различными видами хламидий. Поражают дыхательную, сердечно-сосудистую, опорно-двигательную, мочеполовую системы, органы зрения.
Урогенитальный хламидиоз носит проявления воспалительных заболеваний: уретрита, простатита, цистита, вульвовагинита, цервицита, эрозии, эндометрита и выявляется только специфическими методами диагностики. Хламидиоз — инфекционное заболевание, которое передается преимущественно половым путем.
Возбудитель заболевания — бактерия Chlamidia trachomatis. Характерный симптом — стекловидные выделения из мочеполовых путей.
Хламидийные инфекции опасны множественными осложнениями, среди которых восходящие инфекции мочеполовых путей, бесплодие, нейрохламидиозы, поражения суставов, заболевания сердца и сосудов, импотенция – у мужчин. Для того, чтобы диагностировать наличие данной инфекции в организме, необходимо сдать анализы на хламидиоз. Сегодня мы поговорим о самых надежных способах диагностики хламидий.
Хламидиоз
Chlamydia trachomatis — основной возбудитель одного из самых распространненых заболеваний, передающихся половым путем — хламидиоза.
Эта инфекция поражает в основном мочеполовую систему и наиболее часто проявляется у мужчин и женщин после инкубационного периода продолжительностью от 5 до 30 дней, при этом вызывая широкий спектр патологий.
Широкое распространение хламидийной инфекции в первую очередь связано с бессимптомным течением заболевания.Долгое время, скрытно существуя в организме пациента и никак себя не проявляя, хламидии, при неблагоприятных для них условиях (воздействие сильных антибиотиков, перегревание, переохлаждение, простуда, усиление иммунитета) способны трансформироваться в так называемые L-формы — как бы «впадая в спячку», при этом приобретая защитную оболочку позволяющую существовать во «враждебной» для них среде организма. Только в период иммуносупрессии (подавления защитных сил) возможно активное размножение и так называемая реверсия (пробуждение) хламидий из L-форм. Данный феномен способствует длительному внутриклеточному паразитированию без конфликтов с иммунной системой хозяина.
Пути передачи
Заражение происходит половым путем. Вне половой путь передачи хламидийной инфекции через загрязненные инфицированным отделяемым руки, белье и др.
существенного эпидемиологического значения не имеет, хотя его также необходимо учитывать.
Четко установлена высокая частота инфицирования хламидиями (более 50%) — новорожденных во время родов при прохождении их через инфицированные родовые пути, а также внутриутробная передача инфекции.
Симптомы хламидиоза
Течение мочеполового хламидиоза вызванного Chlamydia trachomatis очень разнообразно и может принимать абсолютно разные формы. Наиболее коварным является бессимптомное течение инфекции.
У мужчин первично поражается мочеиспускательный канал, а затем и другие органы (предстательная железа, семенные пузырьки, придатки яичек). Среди возможных и опасных осложнений хламидиоза у мужчин — уретриты, хронический хламидийный простатит, кисты предстательной железы.
У женщин поражается канал шейки матки, после чего может возникнуть и восходящая инфекция, захватывающая матку, маточные трубы, яичники и брюшину.
Хламидийная инфекция часто поражает шейку матки и мочеиспускательный канал одновременно. Хламидии из мочеиспускательного канала способны проникать в мочевой пузырь, вызывая цистоуретрит.
Хламидии, локализующиеся в женских мочеполовых органах, предрасполагают к возникновению патологии беременности.
Хламидии могут явиться причиной поражения:
- половых органов (уретрит, простатит, цистит, аднексит, эпидидимит и др.);
- внутреннего уха (поражение вестибулярного аппарата и др.);
- глаз (хламидийный конъюнктивит);
- суставов (болезнь Рейтера);
- прямой кишки (хламидийный проктит) и др.
При обостренных формах заболевания наблюдается изменение слизистых оболочек мочеполовых органов, слизисто-гнойные неприятно пахнущи выделения из уретры, влагалища, частые позывы на мочеиспускание, неприятные ощущения в области таза, чувство распирания в промежности, зуд и сильные боли в мочеиспускательном канале.
Так же часто встречаются лица, у которых полностью отсутствуют клинические симптомы выделений из мочеполовых органов. Они не отмечают и не предъявляют жалоб на остальные симптомы. Хламидии у них выявляются только при клинических исследованиях, то есть имеют место случаи носительства хламидийной инфекции.
Диагностика
Совокупность всех современных диагностических методов дает возможность получить полную и наиболее достоверную картину заболевания.
Диагноз хламидиза ставится на основании истории болезни, оценки клинических признаков заболевания ианализов на хламидиоз.
В связи с тем, что для генитального хламидиоза часто характерно малосимптомное течение, основное значение имеет лабораторная диагностика этой инфекции.
Виды анализов на хламидиоз
- общий мазок
- культуральный метод (посев) с определением антибиотикочувствительности,
- молекулярная (ДНК) диагностика (полимеразная цепная реакция — ПЦР),
- иммуноферментный (определение антител в крови)
- иммунофлюоресцентный (исследование соскоба под флюоресцентным микроскопом с обнаружением антигена) и некоторые другие.
Микроскопический анализ (общий мазок)
При этом виде обследования у мужчин берётся мазок из уретры, у женщин — мазки одновременно из влагалища, шейки матки и наружного отверстия мочеиспускательного канала. Это один из самых старых методов, однако он до сих пор не утратил своего значения.
Мазок хорош своей доступностью, поскольку стоит недорого, а во многих государственных поликлиниках его делают и вовсе бесплатно. Но вероятность выявить хламидийную инфекцию таким способом очень мала, всего 15-20 %, так как микроскопический анализ способен обнаружить только наличие воспалительного процесса.
По результатам мазка можно в лучшем случае лишь заподозрить наличие хламидиоза, так как при хламидиозе количество лейкоцитов в мазке очень незначительно или даже не превышает нормы.
Реакция иммунофлюоресценции (РИФ)
Взятый из уретры материал окрашивают специальным веществом, потом исследуют под специальным микроскопом (так называемым флюоресцентным). Если хламидии присутствуют, то они светятся, как светлячки в объективе микроскопа. Точность этого метода — до 60-70 %.
Время для анализа — не более часа. Точность в 70 % — это и основной недостаток метода. С одной стороны — высокая, с другой — не очень. Для проведения анализа РИФ нужен очень профессиональный лаборант. Для забора материала — профессиональный врач. Непрофессионализм снижает и качество метода.
Минусы РИФ и в том, что исследуемого материала должно быть много, а болезнь — находиться уже в активной стадии. Бывают и ложноположительные результаты, когда вместо хламидии высвечиваются стафилококки. Однако в руках профессионалов РИФ — один из лучших методов диагностики урогенитального хламидиоза.
Иммуноферментный анализ (ИФА)
Определение антител (IgG, IgA, IgM) к хламидиям в крови. Эти антитела вырабатываются организмом в ответ на инфицирование.
Антитела к хламидиям выявляются при взаимодействии со специальными препаратами, содержащими хламидийные антигены, образующие с антителами прочный комплекс, который можно обнаружить разными способами.
Помимо обычных соскобов, для проведения анализа методом ИФА берется и кровь.
Метод не только выявляет возбудителя заболевания, но и сообщает, на какой стадии хламидиоз находится — в острой или хронической. Первые антитела появляются на 10—20-й день заболевания.
Потом появляются и другие антитела, которые могут указать врачу на хронический хламидиоз, или на повторное заражение, либо на активацию плохо пролеченного ранее хламидиоза. Но точность и этого анализа на хламидиоз не превышает 60 %. Однако этот метод бывает незаменим, когда проводится комплексная диагностика организма на хламидии.
Полимеразная цепная реакция (ПЦР)
Метод полимеразной цепной реакции (ПЦР). Этот метод на сегодня обладает самой большой чувствительностью и достоверностью — до 100 %. Для анализа нужно совсем немного материала, а результаты готовы уже через день-два.
Но и этот метод иногда дает ложноположительные результаты.
Чтобы подтвердить достоверность анализа ПЦР обычно нужно сдать анализ на хламидии другим методом, которые порекомендует врач, либо провести повторные исследование через месяц, три месяца и полгода.
Посев на хламидии (культуральный метод) с определением чувствительности к антибиотикам
Из всех методов диагностики хламидиоза это самый дорогой и трудоемкий метод — результаты анализы приходится терпеливо ждать несколько дней. Однако эти его недостатки с лихвой компенсируются: если анализ на хламидии методом посева дает положительный результат, можно не сомневаться о присутствии этих бактерий в организме.
Плюс этого анализа и в том, что в процессе посева определяется, от какого антибиотика ваша инфекция погибнет. Именно ваша, а не вашей жены/мужа, друга или подруги.
Суть посева состоит в том, что забранный у вас на анализ материал, «высевают» на специальную среду. И «выращивают». Через некоторое время по размеру и характеру колонии микробов можно судить, что же выросло. Посев выявляет хламидии в 70-90 % случаев.
Метод молекулярной диагностики является «золотым стандартом» анализа на хламидиоз во всем мире. Точность ПЦР составляет 90-95%.
По мнению многих специалистов, занимающихся заболеваниями, передающимися половым путем, высокий процент достоверности анализа на хламидиоз дает одновременное использование двух широко известных, методов диагностики, таких, как обнаружение ДНК хламидии в соскобе и иммуноферментный анализ (ИФА), определяющий антитела к инфекционному агенту в крови, а также посев.Используемые в сочетании, оба эти анализа на хламидиоз позволяют нивелировать некоторые недостатки друг друга при использовании их в отдельности (если хламидия не будет обнаружена в соскобе, антитела будут обнаружены в крови).
К тому же ИФА анализ на хламидиоз дает также очень полезную для врача информацию о длительности и остроте инфекционного процесса в организме пациента. От этого нередко зависит тактика лечения.
Показания к выявлению антихламидийных антител классов IgG, IgA, IgM в по анализу крови методом ИФА
- Определение стадии хламидиоза:
- острая, первичная
- хроническая
- активация «дремлющей» инфекции или повторное заражение
- состояние после выздоровления (остаточная серология)
- Оценка эффективности проводимого лечения (наряду с исследованием культуральным методом и ПЦР)
- Установление хламидийной причины экстрагенитальных поражений:
- артриты
- пневмонии
- заболевания глаз.
Преимущества ИФА анализа на хламидиоз:
- отсутствие ложноположительных результатов, обусловленных межвидовой перекрестной реакцией хламидий;
- отсутствие инфекционного материала;
- химически точная структура антигена;
Таким образом, достоверность анализов на хламидиоз во многом зависит от правильности взятия материала, кратности исследований, клинической формы хламидиоза и давности хламидийной инфекции.
Если есть подозрение на возможность наличия хламидии или какой-то инфекции, женщине следует обратиться к гинекологу, а ее партнеру — к венерологу.
Когда сдавать анализы после лечения хламидиоза
Установление излеченности урогенитального хламидиоза следует проводить с учетом метода диагностики.
Культуральное исследование, проведенное ранее 10-14 дней после окончания лечения хламидиоза, может дать ложноотрицательный результат.
Прямой иммунофлюоресцентный тест и метод полимеразной цепной реакции (ПЦР-ДНК), выполненные ранее 3-4 нед, могут дать ложноположительные результаты из-за возможного сохранения нежизнеспособных микроорганизмов или их остатков.
Обнаружение хламидий после указанных сроков контроля лечения хламидиоза требует назначения повторного курса противохламидийной терапии препаратами других групп.
Критериями излеченности урогенитального хламидиоза у девочек являются отрицательные результаты лабораторного исследования, отсутствие клинических симптомов заболевания.
Диспансерное наблюдение за больными после лечения хламидиоза осуществляется в течение не менее 3 мес.
Советы тем, у кого выявлена хламидийная инфекция:
- прежде всего получить подтверждение диагноза несколькими методами лабораторной диагностики и только после этого принимать решение о лечении.
- Лечение хламидиоза должно быть комплексным, с учетом чувствительности к антибиотикам и состояния иммунной системы.
- Сочетание хламидий с трихомониазом или гарднеллезом требует первоочередного лечения сопутствующих инфекций и только затем — лечение хламидиоза.
- Если лечение хламидиоза все же необходимо, не экономить на своем здоровье и лечиться современными препаратами хорошо известных фирм.
- Экспресс — лечение хламидиоза вроде «хламидиоз за 5 дней» неприемлемо.
Расшифровка результатов анализов на хламидии
Результаты анализов на хламидиоз обычно готовятся в течение 1–3 рабочих дней, некоторые платные учреждения предоставляют услугу срочного анализа, тогда пациент может получить заключение уже через несколько часов после забора материала. Исключение составляет бактериологический посев, на это исследование требуется несколько дней, обычно — 5–7.
Иммуноферментный анализ
При анализе биоматериала на хламидиоз методом ИФА используют понятие «титр». Рассматриваются титры антигенов IgG, IgA, IgM. В таблице ниже приведены значения и расшифровка.
| Стадия заболевания | Титры IgG | Титры IgA | Титры IgM |
| Острая | >100–6400 | > 50–1600 | > 50–3200 |
| Хроническая | >100–1600 | 50–200 | |
| Обострение хронического заболевания или повторное инфицирование | >100–51200 | >50–400 | 100–400 |
Источник: https://parazit-off.ru/hlamidioz-diagnostika-analizy/
Что такое серологическая диагностика хламидиоза

- Бактериальные инфекции (41)
- Биохимия (5)
- Вирусные гепатиты (12)
- Вирусные инфекции (43)
- ВИЧ-СПИД (28)
- Диагностика (30)
- Зооантропонозные инфекции (19)
- Иммунитет (16)
- Инфекционные заболевания кожи (33)
- Лечение (38)
- Общие знания об инфекциях (36)
- Паразитарные заболевания (8)
- Правильное питание (41)
- Профилактика (23)
- Разное (3)
- Сепсис (7)
- Стандарты медицинской помощи (26)
Распространенность воспалительных заболеваний мочеполовых органов у женщин, вызванных хламидиями, обусловливает актуальность проблемы хламидийной инфекции, особенно в отношении репродуктивного здоровья. По данным исследований последних лет, хламидийную инфекцию обнаруживают у 20-65% женщин детородного возраста с урогенитальными воспалительными заболеваниями инфекционной этиологии.
В последние десятилетия, благодаря внедрению новых медицинских технологий, достигнуты значительные успехи в изучении биологии хламидий, в частности, сложного цикла их развития, который заключается в существовании двух основных форм микроорганизма — элементарных и ретикулярних телец. Вместе с тем, не выяснены механизмы, которые определяют особенности внутриклеточного паразитирования хламидий .
Согласно существующей номенклатуре, возбудители хламидийной инфекции относятся к семейству Chlamydiacea, рода Chlamydia. Выделены и идентифицированы 4 вида хламидий: C. trаchomatis, C. pneumoniae, C. psittaci, C.pecorum. Два первых вида являются возбудителями различных антропонозных, а C. psittaci — зооантропонозных заболеваний. Значение C.pecorum в патологии человека исследуется.
Указанные представители рода Chlamydia имеют один общий родоспецифичний антиген, который выявляют в реакции связывания комплемента (РСК), но отличаются видоспецифическими антителами, которые выявляют в реакции иммунофлуоресценции (РИФ). Эти антитела продуцируются к основному белку стенки клеток микроорганизма, что позволяет выделять среди каждого вида хламидий большое количество различных сероваров.
В частности, в виде C. trаchomatis существует три группы сероваров — возбудители трахомы А, В, Ва, С; возбудители урогенитального хламидиоза Д, Е, F, G, J, K и возбудители венерической лимфогранулемы — L1, L2, L3, в виде C.pneumoniae описаны штаммы TWAR и JOL207; в виде C. psittaci — 15 сероваров.В последние десятилетия особое значение в эпидемиологическом аспекте приобрела урогенитальная хламидийная инфекция.
Источником инфекции являются пораженные хламидиями половые органы человека, которые являются естественной средой жизни этих патогенных микроорганизмов, которые размножаются в клетках столбчатого эпителия слизистой оболочки этих органов.
Источником новых случаев заражения являются больные как с клинически выраженными, так и с бессимптомными вариантами течения хламидийной урогенитальной инфекции.
При этом, по данным некоторых авторов, у 70% женщин с выявленной хламидийной инфекцией клинических симптомов заболевания не было. Существенное значение в распространенности этой инфекции имеют не выявленные, не леченные или неадекватно леченные больные с острым, подострым или скрытым течением урогенитального хламидиоза, в частности, те, которые имеют многочисленные случаи половых отношений.
Распространенности заболевания способствует также высокая частота существования смешанных инфекций мочеполовой системы, что затрудняет диагностику и терапию.
Обоснованием введения этого термина является то, что во время обследования членов семьи возможно выделить хламидийное поражение в двух трёх поколениниях.
Это является важным фактором распространения хламидийной инфекции вследствие формирования семейных очагов и создает угрозу заражения, особенно детей.Заражение детей хламидиями может также происходить внутриутробно, во время родов, при прохождении новорожденного через инфицированные родовые пути матери.
Существующие методы диагностики позволяют увеличить возможности обнаружения хламидийной инфекции по различным формам её клинического течения.
Диагностика хламидиоза — основные методы, описание, результаты

В статье вы узнаете как проводится диагностика хламидиоза, об основных методах обследования и расшифровке результатов.
Хламидийную инфекцию в современной венерологии относят к ИППП «нового поколения». Ежегодно во всём мире регистрируется около 90 миллионов новых эпизодов заражения этой половой инфекцией.
Высокий уровень заболеваемости среди всех слоёв населения, трудности клинической диагностики хламидиоза, стёртость клинических проявлений, сложность выбора эффективного лечения, влияние на демографические показатели, роль в передаче ВИЧ-инфекции – все эти особенности характеризуют хламидиоз как важнейшую медико-социальную проблему.
Поэтому обследование больных хроническими и свежими ИППП должно быть комплексным и многофакторным для повышения вероятности обнаружения хламидий.
Общие подходы к диагностике хламидиоза
Chlamydia trachomatis как возбудитель хламидиоза мочеполового тракта, имеет вариабельное антигенное строение. Выделяют 18 серологических вариантов хламидий, при инфицировании которыми клиника, наличие осложнений, тактика лечения будут иметь некоторые различия:
- Серотипы А-С преимущественно вызывают конъюнктивит (трахому);
- D-K определяют урогенитальную инфекцию, в том числе осложнённую пневмонией и конъюнктивитом;
- L1-L3 выделяют у больных венерической лимфогранулёмой.
В подавляющем большинстве случаев у пациентов с урогенитальным хламидиозом выделяют серовары D, K, в меньшем количестве образцов обнаруживают серовар С. Тип D чаще всего вызывает уретрит, воспаление яичников, эндоцервицит.
Вариант К ассоциирован как с воспалительными явлениями, так и с бесплодием, вызванным хронической инфекцией и поражением маточных труб, простаты, семявыносящих пузырьков, яичек. А серовар С является причиной тяжёлых осложнений в виде болезни Рейтера и бесплодия.
Поэтому определение конкретного серологического варианта возбудителя важно при выборе методов лечения и прогнозе осложнений.
Диагностика хламидиоза преследует несколько целей:
- Идентифицировать наличие ДНК в исследуемом образце с определением серовара.
- Определить концентрацию ДНК хламидий в биологическом материале (особенно важно для контроля эффективности лечения).
- Выяснить наличие чувствительности/устойчивости к арсеналу используемых антибиотиков.
- Определить уровень антител различных классов в сыворотке крови.
- При подозрении на хроническую персистенцию хламидий выявляют уровни антител IgG к белку теплового шока (hsp) бактерий.
- Идентифицировать наличие сопутствующей инфекционной патологии (гонорея, трихомониаз, уреа- и микоплазмоз, гарднереллёз).
- У женщин важно оценить состояние нормальной микрофлоры влагалища, так как дисбиоз существенно влияет на степень тяжести болезни, исход лечения и прогноз в аспекте рецидива.
- Провести уретроскопию и УЗИ для обнаружения степени воспалительного процесса в половых органах и уретре.
Для эффективного лечения и профилактики рецидива важно обследовать половых партнёров.
Методы диагностики
Для осуществления вышеуказанных целей, используются следующие методы диагностики хламидиоза:
Молекулярно-генетические
- Количественное и качественное определение возбудителей проводят методом ПЦР в режиме реального времени. ПЦР в отношении диагностики хламидиоза имеет высокую чувствительность (99%) и специфичность (85%).
Поэтому данный способ применяют в первую очередь как при острой форме, так и при подозрении на хроническую форму инфекции.
- Современный способ обнаружения ДНК с помощью меченых зондов широко внедряется в арсенал лабораторных методов. Диагностика хламидиоза ДНК-зондами высокочувствительна при остром процессе.
- Метод лигазной цепной реакции очень чувствителен и специфичен (95-100%), для исследования подходит моча.
Серологические
Серологические способы подразумевают исследование сыворотки крови пациента:
- Иммуноферментный анализ используется для идентификации уровня антител (IgA, IgM, IgG). Этот способ наиболее показателен при диагностике хронического хламидиоза и его осложнений (бесплодие, болезнь Рейтера). Антитела IgA, IgM вырабатываются в организме через 20-30 дней после инфицирования, а для выработки IgG может потребоваться несколько месяцев. При отрицательном анализе рекомендуется сдать повторный через 14-20 дней. Положительные IgA, IgM свидетельствуют об остром процессе или обострении хронического, а IgG – о перенесённой инфекции.
- В реакции связывания комплемента диагностические антитела связываются с антигенами хламидий в крови пациента, если таковые имеются. Диагностические титры антител IgM равны 1:200, титры антител IgG – 1:10. Анализ часто даёт ложнопложительные результаты.
Другие методы
- Микроскопический метод один из самых давних, чувствительность у него низкая, но он позволяет оценить картину воспаления в целом (количество лейкоцитов, изменённые клетки). Поэтому используется до сих пор.
- Реакция иммунной флюоресценции заключается в исследовании материала мазка из мочеиспускательного и цервикального канала с помощью светящихся красителей. Окрашиваемые бактерии светятся в поле микроскопа. Но различить характерное для хламидий свечение может только опытный врач. Чувствительность метода приближается к 70%.
- Бак.
посев или культуральный метод длительный и трудоёмкий. Диагностика хламидиоза методом посева на питательные среды никогда не даёт ложноположительного результата. Также, этим методом определяют чувствительность возбудителей к антибиотикам. Для выполнения анализа требуется несколько дней.
Диагностика хламидиоза при острой и хронической форме
На сегодняшний день самыми эффективными, чувствительными и специфичными анализами на хламидии являются метод бактериологического посева, ПЦР и лигазная цепная реакция.
При взятии соскоба из мочеиспускательного и цервикального канала важна квалификация лаборанта — соскоб обязан быть выполнен качественно. В материале должны присутствовать эпителиальные клетки, а не только отделяемое половых путей.
Контрольные анализы сдают через 30 дней после проведённого курса антибактериального лечения.
Источник: https://prourologia.ru/venericheskie-zabolevaniya/bakterialnye-infektsii/hlamidioz/diagnostika-hlamidioza.html
