Автоматизированный скрининг рака шейки матки
Жидкостная цитология соскобов шейки матки и цервикального канала (SurePath FocalPoint)

Жидкостная цитология — это современная высокотехнологичная стандартизованная методика исследования состояния эпителия шейки матки, надежный способ ранней диагностики его предраковых изменений и рака.
Лаборатория Гемотест — первая и единственная на сегодняшний день сетевая лаборатория России, которая выполняет раннюю диагностику рака шейки матки самым эффективным методом жидкостной цитологии по технологии BD SurePath — с применением автоматизированной системы просмотра цитологических препаратов BD FocalPoint GS.
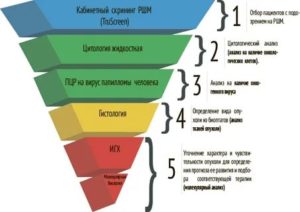
Цитологический скрининг рака шейки матки представляет собой комплекс организационных и медицинских мероприятий, направленных на раннее выявление предопухолевых и опухолевых заболеваний этой локализации. По Клиническим рекомендациям Минздрава РФ (2017г) женщины 21 — 29 лет обследуются 1 раз в 3 года, с 30 до 69 лет — ежегодно, при трехкратном получении нормального мазка (3 года подряд) обследование проводится далее раз в 3 года. Женщинам старше 69 лет скрининг не требуется, если результаты двух последних исследований были отрицательными. К факторам риска развития рака шейки матки относятся следующие:
- инфицирование вирусом папилломы человека (онкогенные серотипы HPV16, HPV18)
- курение,
- хламидийная или герпетическая инфекция,
- хронические воспалительные гинекологические заболевания,
- длительное применение противозачаточных препаратов,
- случаи рака шейки матки в семье,
- раннее начало половой жизни,
- частая смена половых партнеров,
- недостаточное поступление с пищей витаминов А и С,
- иммунодефициты и ВИЧ-инфекция.
Основной целью жидкостной цитологии было создание тонкослойного цитологического препарата, который бы значительным образом снизил количество неадекватных мазков и повысил чувствительность цитологического исследования. Особенное значение этот высокотехнологичный метод получил в цитологических исследованиях гинекологического материала. Повышение вероятности обнаружения всех значимых изменений (98,1% при HSIL, 98% при LSIL и 100% при раке шейки матки), высокая точность и увеличение чувствительности метода до 96%. Забор гинекологического материала осуществляется с помощью специальной цитощетки Rovers Cervex Brush со съемным наконечником. После забора наконечник со щетки снимается и помещается в контейнер со специальным консервантом BD SurePath. Благодаря такой технологии клеточный материал со щетки также используется, что увеличивает количество полученных цервикальных клеток в 2–3 раза. На аппарате BD PrepStain, биоматериал автоматически наносится тонким слоем в центр предметного стекла и окрашивается по Папаниколау.
Цитологическое исследование методом жидкостной цитологии позволяет получить препараты с равномерным клеточным распределением и высококачественным окрашиванием. Для соскобов шейки матки специально разработан автоматический скрининг цитологических препаратов системы BD FocalPointTM GS Imaging System.
Все препараты сканируются и анализируются по алгоритму, включающему в себя более 300 денситометрических и морфологических показателей.
Кроме того, BD FocalPointTMGS Review Station – это навигационная система цитолога, которая с помощью специального предметного столика в микроскопе направляет к участкам в препарате, не соответствующим норме, и подлежащим пересмотру врачом-цитологом.
В результате исследования происходит двойной анализ и контроль: системой BD FocalPoint и специалистом цитологом, при этом достигается максимальное качество в диагностике патологии шейки матки. В отличие от традиционных цитологических мазков, где многое зависит от человеческого участия, метод жидкостной цитологии технологичен, а значит стандартизирован.Важнейшим преимуществом цитологического исследования методом жидкостной цитологии является то, что однократно сданный материал может быть использован для дальнейших исследований.
Необходимо заполнить бланк направления на цитологическое исследование
При регулярном профилактическом обследовании всех женщин начиная с возраста 21 год, либо через 3 года от начала половой жизни.
Женщины 21 — 29 лет обследуются 1 раз в 3 года, с 30 до 69 лет — ежегодно, при трехкратном получении нормального мазка (3 года подряд) обследование проводится далее раз в 3 года.
Женщинам старше 69 лет скрининг не требуется, если результаты двух последних исследований были отрицательными.
Не принимаем: возраст до 18 лет, у девственниц, беременных при угрозе невынашивания, с 22-30 недели -если нет угрозы берет врач акушер- гинеколог по записи, после 30 недели только принесенный материал.
-За 3 дня исключить все влагалищные формы лекарственных средств.
-За сутки исключить половой контакт
-Не должно быть менструальных выделений (рекомендовано либо за 5 дней до начала менструации, либо через 5 дней после окончания.)
Результаты исследования
В возрасте моложе 20 лет возможны ложноположительные результаты в связи с изменением эпителия на фоне транзиторных гормональных нарушений.
Искаженный результат может быть получен, если были нарушены правила подготовки (мазки на цитологию взяты во время менструации и представлены большим числом клеток эндометрия; в препаратах присутствуют сперматозоиды; мазок загрязнен спермицидными и кремами, смазкой с презервативов, гелем для УЗИ)
До забора цитологического материала проведено бимануальное исследование.
Классификация Бетесда :
1. NILМ (negative for intraepithelial lesion or malignancy)- интраэпителиальные изменения и злокачественные процессы отсутствуют . В эту группу включены цитологические заключения о нормальном состоянии эпителия, а также наличии различных не неопластических состояний (заболеваний).
2.
ASC-US (Atypical squamous сells of undetermined significance) — клетки плоского эпителия с атипией неясного значения, не исключающие наличия высокой степени интраэпителиальных изменений (ASC-Н) Повторное исследование при цитологическом заключении ASC-US и наличии воспаления следует проводить не ранее, чем через 2 месяца после лечения.
3.
LSIL (Low grade Squamous Intraepithelial Lesion) -интраэпителиальные изменения плоского эпителия низкой степени включают поражения, ассоциированные с HPV и CIN I
4. HSIL (High grade Squamous Intraepithelial Lesion) — интраэпителиальные изменения плоского эпителия высокой степени включают CIN II, CIN III, карциному in situ и случаи, подозрительные на наличие инвазии.
5. AIS (Adenocarcinoma in situ) – аденокарцинома шейки матки in situ. 1-й класс- клетки исследуемого материала не изменены. Они имеют правильную форму, расположение, размер. Это — норма для здоровой женщины. 2-й класс- Морфологическая норма отдельных элементов клетки снижена, что характерно для заболеваний воспалительного или инфекционного характера. Это может указывать на вагиноз. Назначаются дополнительные виды обследования (кольпоскопия, биопсия) с целью уточнения диагноза и выбора эффективной лечебной методики. 3-й класс- В единичных клетках норма строения цитоплазмы и ядра нарушена. В них отмечаются аномальные изменения (гиперплазия или дисплазия). Количество таких клеток — незначительное. Рекомендуется проведение повторной цитологии. 4-й класс- В мазке выявлены раковые клетки, строение цитоплазмы, хроматина и ядра которых со злокачественными изменениями. Диагностируется предраковое состояние.
5-й класс- Атипичные клетки в мазке выявлены в большом количестве. Их норма значительно превышена, что свидетельствует о начальной стадии развития рака шейки матки.
Дополнительное обследование при отклонении показателя от нормы
- 8.14. Антиген плоскоклеточной карциномы (SCC) (карцинома шейки матки, носоглотки, пищевода, уха и др. локализаций)
Источник: https://www.gemotest.ru/catalog/po-laboratornym-napravleniyam/samye-populyarnye-issledovaniya/onkodiagnostika/dlya-zhenshchin/kompleksnaya-diagnostika/zhidkostnaya-tsitologiya-issledovanie-soskobov-sheyki-matki-i-tservikalnogo-kanala-s-okraskoy-po-pap/
Новый инструмент для профилактики рака шейки матки
17 декабря 2019
Согласно отчету, опубликованному Израильской онкологической ассоциацией в начале этого года, менее половины жительниц страны в возрасте 35–54 лет, которым рекомендовано проходить плановый профилактический тест Папаниколау (он же цитологический мазок со слизистой шейки матки) раз в три года, в действительности следуют этой рекомендации.
Для некоторых женщин скрининговый тест на рак шейки матки может быть дискомфортным и даже болезненным, но он спасает жизни. Цервикальный рак излечим, и современная медицина обладает возможностями для его раннего обнаружения и даже полного предотвращения.
Мазок Папаниколау это первый, но далеко не единственный инструмент для профилактики рака шейки матки.
Если он показывает наличие аномальных изменений, женщину затем отправляют на кольпоскопию, не самую приятную медицинскую процедуру, которая позволяет увеличить изображения шейки матки, влагалища и вульвы, чтобы проверить их на предраковые и раковые изменения.
Израильский стартап MobileODT, основанный в 2012 году, надеется, что его мобильные цифровые технологии и решения для скрининга помогут изменить ситуацию, сделав эти процедуры более комфортными и доступными, а значит, спасти больше жизней.
MobileODT – один из более чем 200 израильских стартапов, которые в настоящее время открывают новые возможности в области Femtech. Femtech это отдельное направление и модное слово в сфере медицинских технологий, которое объединяет технологии и приложения, специально предназначенные – и предлагающие решения – для здоровья и благополучия женщин.
В середине ноября компания объявила о втором этапе институционального финансирования (на сумму, размер которой не разглашается), которое будет использоваться для запуска в ближайшие месяцы скринингового теста на рак шейки матки на основе искусственного интеллекта VisualPap.
Это портативное устройство для автоматической визуальной оценки шейки матки, использующее искусственный интеллект для выявления признаков цервикальной дисплазии (предракового состояния) путем анализа цифровых изображений шейки матки. Тест планируется запустить в ближайшее время, начиная с Южной Кореи.
«Мы рады, что получилось закрыть этот этап финансирования непосредственно перед запуском VisualPap.
Это свидетельствует о признании потенциала нашего изобретения и его способности революционизировать скрининг на рак шейки матки, – говорит генеральный директор MobileODT Ариэль Бири.
– Мы благодарны нашим партнерам по всему миру – как медицинским, так и коммерческим – за их веру и поддержку в реализации и внедрении в клиническую практику этой крайне необходимой технологии».
Скрининговый тест VisualPap будет проводиться с помощью портативного цифрового кольпоскопа с усовершенствованной системой визуальной оценки (EVA), также разработанного компанией MobileODT.
Цифровой кольпоскоп, который, по словам разработчиков, способен выявлять цервикальный рак более точно и обходится дешевле в сравнении со стандартным методом кольпоскопии, используемым сегодня, также решает проблему неприятных ощущений, которые женщины нередко испытывают при взятии мазка со слизистой шейки матки и во время проведения традиционной кольпоскопии.Снимая вопрос возможного дискомфорта при исследовании цервикального канала, этот интеллектуальный мобильный кольпоскоп, получивший одобрение американского Управления по контролю качества продуктов и медикаментов (FDA), станет спасением для женщин в развивающихся странах, которые вообще не имеют доступа к диагностическим осмотрам шейки матки.
Скрининг-тест на рак шейки матки в сумочке
По мере расширения сферы Femtech появляется все больше новых технологий, которые производят переворот в области женского здоровья.
В январе этого года влиятельный еженедельник TIME выпусти статью об алгоритме со встроенной системой искусственного интеллекта, разработанном исследователями Национального института онкологии США, который, как и изобретение MobileODT, анализирует изображения шейки матки, сделанные мобильным телефоном, определяя ее состояние: нормальное, предраковое или раковое.
Система визуальной оценки MobileODT, которая сочетает современное оборудование с интегрированным программным обеспечением, коренным образом меняет процесс диагностики рака шейки матки.
Пилотное исследование, проведенное ранее в этом году в Южной Корее, показало, что новая технология на основе искусственного интеллекта не только более надежна и объективна, чем традиционный цитологический мазок, но и способна обнаруживать опухоли шейки матки после анализа всего одного изображения.
Его результаты были представлены на ежегодной научной конференции Американского общества кольпоскопии и патологии шейки матки, прошедшей в Атланте.
Система EVA компании в настоящее время используется в более чем 27 странах мира и применяется в 70 различных медучреждениях США. Как же работает одобренный FDA кольпоскоп? Он состоит из трех частей.
Первая это мобильный телефон, который работает как компьютер, с источником света и увеличительным стеклом, и имеет огнеупорный и сейсмостойкий корпус.
«Дизайн телефона делает его доступным и мобильным, он вполне способен уместиться в обычной дамской сумочке», – говорит менеджер по коммуникациям компании Рейчел Гросс.
Второй компонент EVA это встроенный в мобильный телефон алгоритм автоматической визуальной оценки (AVE) на основе машинного обучения.
Он анализирует цифровые изображения шейки матки на наличие признаков рака или предрака и в соответствии с полученным результатом ставит пациентам диагноз.
Фотографии в эту систему загружаются уже в течение семи лет, что сделало ее крупнейшим банком изображений шейки матки в мире, отмечают в компании.
С помощью смартфона EVA позволяет врачам легко документировать информацию о пациентах. Вся документация находится в одном устройстве.
Третий компонент это система хранения, которая автоматически синхронизирует данные устройства с электронными базами медицинских данных.
Это позволяет медицинским сотрудникам, которые не присутствовали на приеме, удаленно просматривать результаты обследования и вести пациентов.
По словам представителей компании, новый диагностический инструмент не только доступнее и быстрее, чем традиционные методы обследования шейки матки, такие как кольпоскопия и цитологический мазок, но и точнее.«Тогда как точность теста Папаниколау составляет около 76%, этот же показатель у алгоритма EVA достигает 90%, – поясняет Рейчел Гросс. – Наша система дает пользователям уникальный клинический опыт при меньших финансовых затратах».
Упрощает процесс осмотра
Как утверждают в компании, устройство также можно использовать в качестве инструмента судебной экспертизы при расследовании преступлений сексуального характера.
Жертвы сексуального насилия обычно проходят лечение в отделениях неотложной помощи больниц, где ими занимаются специально обученные и сертифицированные медработники.
Они следуют всем процессуальным нормам для сбора надлежащих доказательств для суда.
Судебная экспертиза довольно трудоемкий процесс и может длиться до четырех часов.
Пострадавшую могут трогать, ощупывать, тампонировать и фотографировать именно в тех местах, которых непосредственно касалось насилие.
Система EVA предлагает более высокий уровень эффективности и комфорта для жертв нападения. Она может безопасно обмениваться медицинскими данными пациентов с правоохранительными и юридическими группами.
Устройство использует высококонтрастные цифровые фильтры для выделения участков покраснения и зон тканей, которые могли быть травмированы. Оригинальные изображения отсылаются вместе с профильтрованными для обеспечения порядка передачи и хранения данных. «Последнее, что нужно жертве изнасилования, это большой кусок металлического оборудования между ног», – говорит Гросс.
Девайс от MobileODT также будет незаменим для людей, живущих в географически труднодоступных местах – например, если между их населенным пунктом и ближайшей больницей находится огромный массив воды или горы.
EVA обеспечивает возможность телеконсультаций, диагностику и лечение пациента, находящегося на удалении от основного пункта оказания медицинской помощи.Это позволит женщинам получать качественное медобслуживание без необходимости преодолевать большие расстояния.
С помощью EVA обследование шейки маки может выполняться по видео, транслирующемуся в режиме реального времени, соединяя пациента со специалистом, находящимся в другом городе или даже стране.
Будущее дистанционной гинекологической помощи
«Мы используем телефоны каждый день, так почему бы не использовать их для спасения жизней», – говорит Ариэль Бири. MobileODT постоянно ищет новые способы применения своих технологий, чтобы улучшить женское здоровье.
Компания стала одним из шести израильских стартапов, которые ранее в этом году были отмечены премией FT/IFC Transformational Business Awards в Лондоне, престижной программы поощрительных вознаграждений, учрежденной Международной финансовой корпорацией, подразделением Группы Всемирного банка, и Financial Times. Стартап занял первое место в номинации «Качественно новые решения в сфере здравоохранения».
В мае MobileODT присоединилась к 108 другим израильским компаниям на ежегодной международной конференции GoforIsrael в китайском Цзинане. В их числе были компании, работающие в сфере биотехнологий, технологий обработки воды, природоохранных технологий, информационных технологий и энергетики.
По словам Гросс, компания надеется расширить возможности использования своей технологии на другие области: помимо гинекологии, в будущем ее могут начать применять в оториноларингологии.
Источник: https://DocLand.ru/blog/novyj-instrument-dlja-profilaktiki-raka-shejki-matki
Как проводится скрининг на рак шейки матки?

Злокачественное новообразование шейки матки — опасное заболевание. Для ранних стадий рака характерно отсутствие симптомов или ощущение незначительного дискомфорта.
Для поздних — болезненные ощущения в области малого таза, необычный характер и длительность менструаций, боль во время полового акта, контактные кровотечения (после коитуса, гинекологического осмотра или спринцевания), кровянистые выделения в менопаузе, слабость, быстрое снижение веса, анемия, повышение СОЭ, субфебрильная температура (до 37,5°C).
Прогноз зависит от стадии, на которой обнаружено заболевание. При первой пятилетняя выживаемость достигает 78%, а при четвертой — всего 7,8%.
Поэтому каждой женщине нужно проходить скрининг рака шейки матки для выявления болезни на ранней стадии.
Возрастные показания
Наибольшей опасности развития этого заболевания подвержены женщины среднего возраста (35-55 лет), у молодых (от 15 лет) оно обнаруживается реже, а в 20% случаев выявляется в возрасте старше 65 лет. Считается, что после 65 лет ежегодный скрининг уже не обязателен при условии многолетних нормальных результатов, если пациентка не находится в группе риска.
Интервал прохождения
После начала половой жизни необходимо проводить первичный тест не позже, чем через 3 года после первого контакта, а впоследствии женщинам в возрасте с 21 года до 29 лет ежегодно проходить цитологический скрининг — исследование мазка по методу Папаниколау (ПАП-тест).
В случае инфицирования вирусом папилломы человека с течением времени риск развития заболевания нарастает, поэтому женщинам старше 30 лет проводится ПАП-тест в сочетании с тестом на выявление инфекции (ПЦР-анализ на онкотипы ВПЧ).
Как проводится обследование
Обследование не проводят во время менструации и при воспалительном процессе. За два дня до процедуры следует воздерживаться от половых контактов, спринцеваний, использования вагинальных свечей, кремов, тампонов, чтобы не снизить достоверность теста.
Основной процедурой является кольпоскопия, во время которой врач производит осмотр стенок влагалища и шейки матки специальным прибором — кольпоскопом, который дает возможность увеличения от 3 до 40 раз и оборудован источником света.
Манипуляция не вызывает болезненных ощущений, дискомфорт может возникать при введении гинекологического зеркала, а также при взятии мазков со слизистой оболочки шейки матки.
Взятый материал наносится на предметные стекла, окрашивается и исследуется под микроскопом.
Во время осмотра на шейку наносят уксусную кислоту для выявления предраковых заболеваний, например плоских кондилом, которые будут выглядеть на нормальной поверхности шейки матки как пятна другого цвета. При подозрении на атипию клеток проводится биопсия.
Высокотехнологичный метод диагностики — жидкостная цитология. С шейки матки материал забирают щеточкой, захватывающей клетки не только со всей поверхности шейки, но и из цервикального канала. Ее погружают в контейнер с раствором и отправляют в лабораторию.
Раствор, в котором находятся все клетки со щеточки, загружается в аппарат для обработки, после чего материал наносится на стекло тонким равномерным слоем и окрашивается перед тем, как его исследует врач-цитолог.
Все отобранные клетки оцениваются на возможность злокачественной трансформации.
Кроме того, этот раствор можно использовать для анализа на вирус папилломы человека, выявив при этом количество вируса и его тип. Также можно провести анализ на определение белка P16ink4a, обнаружение которого показывает, что вероятность злокачественного перерождения клетки высокая.
Таким образом, мазок берут один раз, взятый биоматериал используют для проведения трех анализов.
Расшифровка результатов
Результаты ПАП-теста могут выглядеть так:
1 класс — цитологическая картина в норме.
2 класс — изменение морфологии клеток. Может быть признаком воспалительного процесса в шейке матки или влагалище. Анализ необходимо повторить после выяснения причины воспаления и соответствующего лечения.
3 класс — выявлены единичные аномальные клетки (аномалии цитоплазмы или ядра). Необходима дополнительная кольпоскопия с биопсией и гистологическим исследованием материала.
4 класс — обнаружены отдельные клетки с явно выраженным озлокачествлением. Пациентка направляется на обследование к онкогинекологу с подозрением на злокачественное новообразование.
5 класс — наличие большого количества раковых клеток.
Выявление атипичных клеток может быть признаком воспаления при хламидиозе, гонорее, герпесе, ВПЧ и других заболеваниях, передающихся половым путем. В таком случае проводится лечение, а через 3 месяца анализ необходимо повторить.ПАП-тест имеет достоверность 70-80%, поэтому для уточнения диагноза может потребоваться биопсия шейки матки с последующей гистологией.
Источник: https://venerologia03.ru/matka-i-yaichniki/skrining-raka-shejki-matki.html
Предикторы скрининга рака шейки матки

Во всем мире рак шейки матки является одной из наиболее распространенных гинекологических злокачественных опухолей и основной причиной смерти от генитальных злокачественных новообразований у женщин.
Хотя мазок Папаниколау как метод скрининга имеет потенциал для выявления предраковых поражений и может значительно сократить инвазивное заболевание в развитых странах, развивающиеся страны не смогли бы значительно снизить уровень рака шейки матки среди населения в целом с помощью только этого скринингового теста.
В этой главе будут рассмотрены факторы, влияющие на проведение скрининга рака шейки матки. Во-первых, описывается взятие мазка Папаниколау – как метода скрининга среди женщин. Во-вторых, будет объяснена структура модели «Вера в здоровье».
Мазок Папаниколау как тест скрининга рака шейки матки
Рак шейки матки является второй по значимости причиной смерти во всем мире и, например, десятой по значимости причиной смертности от рака среди женщин в Соединенных Штатах. Рак шейки матки, который можно полностью предотвратить, является основной проблемой здравоохранения в развивающихся странах и не только. Этот тип рака распространен среди женщин 20–39 лет во всем мире.
В нескольких развитых странах частота инвазивного рака шейки матки снизилась, что в значительной степени объясняется усилиями по его раннему выявлению. Тем не менее группы риска – активные молодые женщины, женщины из числа меньшинств и женщины с особыми культурными убеждениями – и там по-прежнему подвергаются скринингу.
Часто утверждается, что большинство случаев рака шейки матки, а также большинство связанных с ними смертей происходят в странах с низким и средним уровнем дохода. На самом деле это не так.
Женщины умирают там, где нет условий для эффективной профилактики и своевременной диагностики.
У пациенток с ранней диагностикой выживаемость намного выше, чем у тех, кто страдает от более поздней стадии заболевания.
Мазок Папаниколау – это мощный скрининг-тест на цитологию шейки матки, который может выявить рак шейки матки на предраковой стадии. На этой стадии патология полностью излечима. Этот метод скрининга рака шейки матки обнаруживает аномальные предраковые клетки, прежде чем они перейдут в состояние рака.
Поэтому Американское общество кольпоскопии и патологии шейки матки рекомендует проводить регулярный скрининг на рак шейки матки каждые три года после того, как женщина станет сексуально активной или не позднее, чем в 21 год. Обследования должно продолжаться до 65 лет в зависимости от истории скрининга.
В развитых в плане профилактики рака странах обширная программа скрининга с помощью мазка Папаниколау снизила заболеваемость раком шейки матки.
В отличие от этого, в большинстве развивающихся стран комплексные обследования на рак шейки матки редки.Низкий уровень участия в скрининге и его слабые результаты были подтверждены исследованиями, проведенными в странах с ограниченными ресурсами, таких как Ботсвана.
Скрининг на цитологию
Почему женщины не проходят скрининг на рак шейки матки
Несмотря на достижения в скрининге и лечении рака шейки матки за последние несколько десятилетий, это заболевание остается серьезной проблемой для здоровья многих женщин, так как они никогда не делали мазок Папаниколау или не проходили тестирование регулярно.
Ученые заявляют, что нынешние программы скрининга в развивающихся странах или среди меньшинств сталкиваются со следующими препятствиями:
- нехватка материалов:
- плохо обученные врачи;
- ограниченные доступные услуги;
- неорганизованная процедура наблюдения за пациентом;
- отсутствие соответствующих программ.
Эту ситуацию в бедных и слаборазвитых странах понять можно. Но как объяснить то, что аналогичная картина с несвоевременным выявлением рака и высокой смертностью от него наблюдается и в других странах, где доступна бесплатная и платная медицина, хорошо организованы все этапы диагностики и наблюдения, где в каждом городе есть высококвалифицированные гинекологи и современные лаборатории?
Ученые из разных стран свидетельствуют о том, что реже участвуют в скрининге на рак женщины с более низким социально-экономическим статусом. Кроме того, в качестве основных факторов нерегулярного обследования указывается отсутствие достаточных знаний в отношении предотвратимого рака шейки матки, а также социально-культурные барьеры, такие как смущение при осмотре или запрет на показ тела.
Основная причина – безграмотность в плане реальных возможностей диагностики и лечения рака шейки матки
Ученых очень насторожили исследования, проведенные в Латинской Америке. Они показали, что женщины испытывают страх перед диагнозом рака, что связано с чрезвычайным фатализмом по поводу заболевания. Большинство из них считает, что рак неизлечим, и диагноз считается смертным приговором. Поэтому они всячески избегают обследования.
Это послужило основой для новых исследований. Специалисты изучили связь между неадекватной функциональной грамотностью в отношении здоровья среди латиноамериканцев с низким уровнем дохода и знаниями по скринингу на рак шейки матки.
Это исследование показало, что по сравнению с женщинами с достаточной и минимальной медицинской грамотностью, женщины с недостаточной функциональной грамотностью в отношении здоровья значительно реже проходили тест Папаниколау (отношение шансов 0,12; доверительный интервал 95%, 0,04–0,37).
Это исследование подтвердило, что даже с учетом других факторов у женщин с недостаточной медицинской грамотностью в 16,7 раза меньше шансов пройти Пап-тест.
Причины поздней диагностики рака
В 2006 году Американское онкологическое общество сообщило, что уровень смертности от рака шейки матки среди американских африканских женщин выше по сравнению со всеми другими группами женщин.
Согласно этому отчету, около 70% женщин с диагнозом рак шейки матки не проходили тест Папаниколау (мазок Папаниколау) в течение предыдущих 5 лет или никогда не проходили скрининговый тест (American Cancer Society, 2006).
Одна из причин, по которой уровень смертности среди американских афроамериканок так велик, заключается в том, что они реже проходят скрининг, по сравнению с другими расовыми группами женщин.
Впоследствии в этой группе женщин отмечались расхождения в показателях смертности, связанных с раком шейки матки, по сравнению с другими группами. Было показано, что представления людей о причинах и значении конкретного заболевания были связаны с их поведением, связанным с обращением за медицинской помощью.Ученые пришли к выводу, что, несмотря на наличие достаточных знаний о факторах риска рака шейки матки, некоторые неправильные представления и неверные убеждения среди молодых женщин могут привести к плохой практике анализа мазка Папаниколау. Одной из теоретических моделей, которая могла бы оценить убеждения людей в отношении здорового поведения, является Модель веры в здоровье.
Модель веры в здоровье как основа для прогнозирования поведения
В соответствии с концепциями модели «Вера в здоровье», если люди считают себя восприимчивыми к болезненному состоянию и уверены, что доступный им способ действия будет полезен для снижения рисков или серьезности состояния, и полагают, что ожидаемые выгоды от принятия мер перевешивают барьер к действию, они с большей вероятностью предпримут действия к профилактике, например, рака.
Модель веры в здоровье была разработана в 1950-х годах социальными психологами из Службы общественного здравоохранения США, чтобы объяснить широко распространенную неспособность людей участвовать в программах по профилактике и выявлению заболеваний. Позднее модель была расширена для изучения реакции людей на симптомы и их поведения в ответ на диагностированное заболевание. Особенно ученых интересовало соблюдение медицинских схем
Эта модель направлена на объяснение профилактического поведения в отношении здоровья, а не поведения во время болезни. Основные модели поведения в отношении здоровья, подчеркиваемые моделью «Вера в здоровье», направлены на предотвращение и раннее выявление заболеваний на их бессимптомной стадии.
Модель «Вера в здоровье» содержит несколько основных понятий, которые предсказывают, почему люди будут предпринимать действия для предотвращения, выявления или контроля заболеваний. Таким образом, эта модель предполагает, что поведение, связанное со здоровьем, мотивируется пятью элементами:
- воспринимаемым уровнем рисков;
- воспринимаемой серьезности заболевания;
- предполагаемой пользы;
- предполагаемых барьеров для правильного поведения и сигналов к действию;
- фактором воспринимаемой самоэффективности.
ссылкой:
Источник: https://unclinic.ru/prediktory-skrininga-raka-shejki-matki-primenenie-modeli-vera-v-zdorove-chast-1/
Скрининг рака шейки матки: особенности различных методов

Основная цель, с которой врачами-гинекологами проводится скрининг рака шейки матки (РШМ) , раннее выявление этой опасной патологии. Почти половина случаев первичного его выявления заканчивается летальным исходом потому, что диагноз ставится на поздних стадиях. При своевременном выявлении он излечивается щадящими методами.
Скрининг шейки матки: что это такое и какую пользу он приносит?
Скринингом называются профилактические мероприятия, направленные на выявление заболевания у пациентов, входящих в группу риска, но не имеющих клинических симптомов. В данном случае в группу риска входят все женщины репродуктивного возраста. Для них и разработаны программы скрининга рака.
Зачем нужны исследования шейки матки?
В ходе скрининга выявляются предраковые заболевания, повышающие вероятность развития рака. Если цитологический скрининг рака шейки матки проводятся регулярно, то даже злокачественная опухоль будет обнаружена на ранней стадии, когда есть возможность применения щадящих методов лечения, а шансы на достижение стойкой ремиссии высоки.
Кому из женщин следует проходить скрининг на рак шейки матки?
Особое внимание проведению онкологических скрининг-исследований следует уделить женщинам с наличием факторов риска его развития. Факторами риска считаются:
- раннее вступление в половую жизнь (до совершеннолетия),
- наличие признаков раннего полового созревания (начало первой менструации до 12 лет),
- ранняя первая беременность (в 18-19 лет и ранее),
- 2 и более медицинских аборта в анамнезе,
- наличие хронических воспалительных процессов в органах малого таза,
- большое число половых партнеров и частая их смена,
- наличие вредных привычек, в частности курения.
Повышает вероятность развития РШМ дисбаланс гормонального фона, поэтому женщинам с нерегулярным менструальным циклом и другими признаками гормональных нарушений также следует проявить бдительность.
Нельзя забывать и про основную причину развития РШМ , инфицирование вирусом папилломы человека. Если у женщины был выявлен этот вирус, особенно высокого онкогенного риска, визиты к гинекологу должны быть регулярными.
С какого возраста следует начинать скрининг?
После первого полового акта в течение 3 лет женщина должна пройти первое профилактическое обследование на рак. Если половых контактов не было, то первый скрининг должен быть сделан в 21 год.
В каком возрасте следует прекратить обследоваться?
Согласно рекомендации специалистов Всемирной Организации Здравоохранения, прекратить регулярное прохождение скрининга могут женщины, которым исполнилось 65 лет, при условии, что:
- за последнее десятилетие в мазках из цервикального канала и с поверхности шейки матки отсутствовали патологические изменения,
- 2 последних исследования дали отрицательные результаты.
При наличии признаков предракового состояния, а также после перенесенных хирургических вмешательств по поводу новообразований шейки скрининги продолжаются независимо от возраста пациентки.
Особенности и разнообразие методов
Цитологическое исследование (цитология) , метод, направленный на выявление патологических изменений на клеточном уровне. Он основан на исследовании содержимого цервикального канала и мазков, взятых с влагалищной части поверхности шейки. В полученном материале выявляются клетки с признаками нарушения процессов деления, то есть клетки, которые могут дать начало злокачественной опухоли.
В зависимости от способа получения материала для исследования цитология подразделяется на традиционную и жидкостную.
Традиционная цитология заключается в нанесении мазков на предметные стекла и последующем их изучении врачом-цитологом. Для того чтобы упростить изучение структуры клеток и повысить точность исследования, мазки перед просмотром окрашиваются специальными красителями по одному из принятых методов (по Романовскому-Гимзе, Лейшману, Папенгейму и т.д.).
Традиционная цитология имеет ряд недостатков, в их числе высокая вероятность получения ложноотрицательных результатов. Одна из причин ложноотрицательных тестов , неполноценное взятие материала. Поэтому более точным методом исследования считается цитология жидкостная.
Что такое автоматизированный просмотр?
Автоматизированный просмотр материала осуществляется с помощью автоматического цитоанализатора Брамберга. Мазки наносятся на предметное стекло в виде равномерного тончайшего слоя клеток. Они окрашиваются, и предметное стекло погружается в специальный аппарат.
Аппарат сканирует загруженные образцы и направляет данные в компьютер, который обрабатывает результаты. Они внимательно изучаются врачом-цитологом, и некоторые стекла просматриваются под микроскопом. Так как мазки с отклонением от нормы проходят двухэтапный анализ, повышается точность и достоверность полученных заключений.
Что такое жидкостная цитология?
В основе жидкостной цитологии лежит помещение препарата не на предметное стекло, а в специальный контейнер, наполненный жидкостью. Данная методика имеет более высокую чувствительность, чем традиционная цитология, поскольку:
- клетки, которые транспортируются в специальной жидкости, не утрачивают свою изначальную структуру и иммунохимические свойства,
- в полученном мазке отсутствует воспалительный экссудат и кровь,
- становится возможным исследование материала различными методами,
- есть возможность автоматизации процесса.
Следует ли врачу рекомендовать женщине две данные технологии?
Многие доктора склоняются к тому, что эффективность скрининговой диагностики напрямую зависит от точности методов, которые при этом применяются. Учитывая, что традиционная цитология часто демонстрирует ложноотрицательный результат, ее нельзя считать достоверным методом исследования.
Поэтому целесообразно более активное внедрение жидкостной цитологии с автоматизированным просмотром. Если клиника имеет возможность применения современного оборудования и проведения жидкостной цитологии, то ее можно рекомендовать пациенткам, особенно входящим в группу риска.
Какова роль анализа на ВПЧ при скрининге на рак шейки матки?
Вирус папилломы человека считается одной из главных причин развития РШМ. Поэтому диагностика папилломавирусной инфекции относится к важнейшим элементам скрининга наряду с цитологическим исследованием.
Чувствительность теста на ВПЧ выше, чем чувствительность цитологии, но при этом его специфичность ниже. Более полную картину можно получить, сопоставляя результаты этих исследований.
Когда лучше всего сдавать цитологический анализ?
Мазок на цитологию можно сдать в любой день вне менструации при условии, что женщина за последние 2 суток:
- не вступала в половые контакты,
- не применяла влагалищные свечи, контрацептивы и т.д.,
- не спринцевалась,
- не проходила лечение по поводу гинекологических заболеваний.
При подозрении на кольпит, цервицит, воспаление матки и придатков мазок на цитологию следует забирать после исключения диагноза или лечения заболевания.
Что может повлиять на результаты?
На результат исследования может повлиять наличие воспалительного экссудата, крови, спермы и компонентов лекарственных средств в исследуемом материале. Имеет значение наличие сопутствующих заболеваний (в частности эндометриоза, новообразования тела матки). Поэтому при получении неудовлетворительных результатов пациентке назначается обследование.
Результаты цитологического исследования
По результатам исследования врач может выдать следующее заключение:
- норма,
- воспалительный тип мазка,
- дисплазия низкой или высокой степени,
- наличие атипичных клеток,
- рак.
По возможности уточняется степень и характер выявленных изменений.
Как можно узнать о результатах анализов?
Ознакомиться с результатами исследования пациентка может у лечащего врача. Средний срок проведения анализа составляет 3-14 дней с момента забора материала. Сроки выполнения анализа устанавливаются клиникой. Некоторые лаборатории проводят исследование в экспресс-режиме (в течение нескольких часов).
Насколько точны цитологические анализы?
Практика показывает, что чувствительность цитологических мазков по Папаниколау находится в пределах 30-80%. Чувствительность жидкостной цитологии выше.
Как можно при взятии мазков снизить частоту ложноотрицательных результатов?
Повышает достоверность результатов соблюдение техники забора материала и сдача анализов в подходящие дни. Правильная техника забора обеспечивается подготовкой медицинского персонала, а день для сдачи анализа выбирает женщина, учитывая рекомендации доктора.
Как часто необходимо проводить процедуру?
Наибольшее значение скриниговая диагностика имеет для пациенток в возрасте от 25 до 50 лет. Первые 2 скрининга проводятся с интервалом в 1 год, затем (при условии получения отрицательных результатов) с интервалом в 3 года. После 50 лет при отсутствии признаков патологии частота проведения скрининговых обследований сокращается до 1 раза в 5 лет.
При получении сомнительных результатов повторное исследование проводится через 3 месяца.
Почему нужно ждать три месяца, чтобы повторить цитологический анализ?
За 3 месяца могут самоустраниться изменения, связанные с дисбалансом половых гормонов. Станут более выраженными патологические изменения, что позволит их дифференцировать.
Необходимо ли сделать цитологический скрининг шейки матки при планировании беременности?
РШМ , наиболее часто выявляемая у беременных онкологическая патология. Изменение гормонального фона может провоцировать развитие опухолевых процессов, поэтому на стадии планирования беременности важно исключить предраковые состояния и рак.

Источник: https://afrodita-spa.ru/diagnostika/effektivnyj-sposob-borby-s-rakom-skrining-raka-shejki-matki
