Уколы в шейку матки при раке
Рак шейки матки: лечение, противоопухолевые препараты
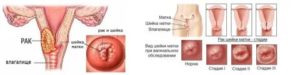
Рак шейки матки – группа как доброкачественных, так и злокачественных новообразований, возникающих в тканях шейки матки, в основном у женщин детородного возраста.
Он развивается вследствие бесконтрольного размножения клеток эпителия в цервикальном канале и образования опухоли.
Доброкачественное новообразование поражает только шейку матки, в то время как злокачественное способно давать метастазы как в прилегающие органы, так и в отдаленные ткани.
Отображаются все 9 результатов
В странах с высоким уровнем качества оказания медицинских услуг используются следующие препараты при раке шейки матки:
- Доксорубицин/Адрибластин – назначается при карциноме, продается во флаконах и ампулах по 10, 20, 50 мг.
- Топотекан – высокоэффективное лекарственное средство от карциномы, поставляется в капсулах дозировкой 1 мг и флаконах с 1 или 4 мг препарата.
- Декапептил – применяется для терапии леймомиомы, изготавливается в виде готовых к использованию шприцов по 3 и 11.25 мг.
- Карбоплатин – современное лекарство для лечения первичной и метастатической карциномы, производится во флаконах по 50, 150, 450, 600 и 1000 мг.
- Митомицин – прописывается пациенткам с карциномой матки, выпускается во флаконах, рассчитанных на дозировку 2 и 10 мг.
- Опдиво – используется для лечения рака шейки матки разных стадий, предлагается во флаконах по 4 и 10 мл.
Перед тем как поступить в продажу, препараты из приведенного списка прошли комплексные клинические исследования и получили разрешение на использование в медицинских целях. Например, указанные медикаменты одобрены Минздравом Израиля. Сегодня лекарства активно применяются в онкоклиниках страны и помогают врачам лечить рак любых стадий.
Противоопухолевые препараты при раке шейки матки
- Цисплатин – показан пациенткам с опухолями шейки матки, разливается во флаконы по 10, 25, 50, 100 мг.
- Доксорубицин – отличается высокой эффективностью при терапии карциномы, производится во флаконах по 10, 20, 50 мг.
- Ифосфамид – предназначен для отдельного/совместного использования с другими противоопухолевыми средствами, отпускается во флаконах 500, 1000, 2000 мг.
- Фарморубицин/Эпирубицин – применяется для терапии карциномы, выпускается во флаконах 10, 50 мг.
- Кейтруда – назначается для комплексной противоопухолевой терапии, изготавливается во флаконах с раствором по 4 мл и порошком по 50 мг.
Препараты для лечения рака шейки матки разработаны ведущими мировыми врачами и учеными из области противоопухолевой терапии.
Многие лекарства не продаются на российском рынке или представлены в виде аналогов. Последние обычно характеризуются низкой эффективностью и многочисленными побочными эффектами.
Оригинальные препараты при раке шейки матки не имеют посторонних противопоказаний. В равной степени это касается растворов для инъекций и капельниц. Благодаря высокому качеству и производству по западным фармацевтическим стандартам медикаменты обеспечивают стойкий и ярко выраженный терапевтический эффект.
Лечение рака шейки матки
Если у пациентки был диагностирован рак шейки матки, лечение состоит из двух этапов: стадирования и непосредственно лечения.
Стадирование – это процесс, в результате которого медики устанавливают стадию развития рака шейки матки и наличие метастазов в других тканях организма. Именно на основании результатов стадирования определяется дальнейшая схема лечения.
Лечение рака шейки матки производится с помощью нескольких методик.
- Радиотерапия – применяются различные её формы в зависимости от формы, локализации и стадии развития опухоли.
- Химиотерапия – обычно применяется в виде полихимиотерапии с использованием комбинации различных препаратов, подобранных с учетом всех индивидуальных особенностей организма пациентки.
- Хирургические методы – обычно врачи избегают их применения или же используют максимально малоинвазивные и органосберегающие разновидности, однако в ряде тяжелых случаев возникает необходимость проведения полномасштабного вмешательства с удалением значительной части тканей, вплоть до полного удаления матки.
Независимо от выбранного способа лечения, врачи в первую очередь ориентируются на максимальное сохранение органов и их функций в организме пациентки. При раке матки речь идет в первую очередь о сохранении детородной функции и гормонального фона организма.
Методики лечения
- Дистанционная лучевая терапия выполняется с помощью линейных ускорителей последнего поколения, которые позволяют с точностью до миллиметра захватить облучением пораженный участок и не задеть при этом здоровые ткани.
- Брахитерапия заключается в размещении источника излучения непосредственно внутри опухоли с помощью специальной полой иглы. Благодаря этому пораженные ткани облучаются изнутри, в то время как на здоровые клетки излучение не воздействует.
Кроме того, лучевая терапия также может применяться как вспомогательный метод в случае, если основным была назначена операция.
- Химиотерапия. В силу своих особенностей новообразования шейки матки малочувствительны к химиотерапии, поэтому возможности её применения в достаточно значительной степени ограничены. В основном применяются специализированные препараты, которые препятствуют делению клеток и проявляют максимум эффективности при одновременном применении лучевой терапии.
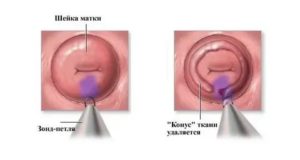
- Хирургические методы. При ранних стадиях развития рака – нулевой и ранней первой – врачи прибегают к малоинвазивным методам лечения, таким как конизация шейки матки, которую в основном выполняют петлевым методом. При этом удаляются конусообразный участок, включающий в себя пораженные ткани и часть здоровых, прилегающих к опухоли.
Лечение рака шейки матки первой стадии обычно позволяет в полной мере сохранить репродуктивную функцию женского организма. Обычно хирурги прибегают к трахелектомии – ампутации самой шейки вместе с частью прилегающих тканей и сторожевыми лимфоузлами.
На второй стадии и выше современная медицина предполагает проведение гистерэктомии. Она включает в себя удаление шейки матки, тела матки, в некоторых случаях – придатков, участка влагалища и лимфатических узлов.
Обычно данный тип вмешательства проводится в сочетании с химиотерапией и облучением для полного уничтожения раковых клеток в организме.
В особо тяжелых случаях, когда опухоль начала прорастать в соседние органы, их также удаляют.
Кроме того, существует операция, проводимая всем пациенткам, желающим иметь детей: яичники перемещают в верхнюю часть живота, чтобы избежать влияния ионизирующего излучения и сохранить их функциональность.
Виды рака шейки матки
В основном варианте классификации выделяют две разновидности рака шейки матки:
- плоскоклеточный;
- аденокарцинома.
Плоскоклеточный рак формируется из тонких клеток эпителия дна матки. Патологические клетки имеют плоскую форму, из чего и следует название данной разновидности. Этот вид является наиболее распространенной формой как доброкачественных, так и злокачественных новообразований шейки матки.
В отличие от плоскоклеточного рака, возникающего в области дна матки, аденокарциномы формируются непосредственно в цервикальном канале. Встречается данное заболевание весьма редко.
Также выделяют две стадии развития рака – неинвазивную и инвазивную. На неинвазивной стадии пораженные клетки размножаются исключительно в пределах слизистой оболочки шейки матки. Со временем без адекватного лечения стадия сменяется инвазивной – новообразование начинает прорастать в соседние органы и давать метастазы по всему организму.Сам процесс перехода в инвазивную стадию неизбежен в том случае, если болезнь не была вовремя обнаружена и остановлена. Следует помнить, что и продолжительность его велика – мутация длится годами, иногда вплоть до 20 лет.
Причины развития рака шейки матки
Как и в случае с другими разновидностями рака, причины развития данного заболевания окончательно неизвестны. Однако были выделены факторы, наличие которых в жизни женщины существенно повышает риск развития рака шейки матки. К ним относят:
- использование гормональных противозачаточных средств;
- нарушение интимной гигиены;
- инфицирование вирусом папилломы человека;
- снижение иммунитета;
- авитаминоз;
- курение.
Помимо этого, причиной развития рака шейки матки могут стать некоторые заболевания, длительное время протекающие в организме без адекватного лечения, например, дисплазия, лейкоплакия или эрозия шейки матки. Процесс перехода заболевания в злокачественную форму занимает продолжительное время, на фоне чего обретают особую важность профилактические осмотры, позволяющие выявить болезнь на самой ранней стадии.
Онкология шейки матки поддается лечению!
Если поставлен страшный диагноз, в первую очередь следует понять, что рак шейки матки – не смертный приговор. Заболевание вполне успешно лечится. Не стоит отчаиваться, опускать руки и впадать в депрессию. Нужно настроиться на выздоровление вопреки обстоятельствам и тяжелой жизненной ситуации.
Однако эффективное лечение возможно только в случае, когда применяются действенные препараты от рака шейки матки. Качественные и эффективные лекарства – первый шаг к выздоровлению и возвращению к привычной жизни. Чтобы узнать подробнее о новейших разработках в области противораковых средств, звоните +7 (499) 609-12-24.
Источник: http://medis-center.com/lekarstva/rak-shejki-matki/
Эффективность прививки от рака шейки матки и её влияние на развитие бесплодия
В 2009 году прививка от рака шейки матки была рекомендована ВОЗ для включения в календарь вакцинации стран мира.
Плоскоклеточная карцинома на шейке матки считается второй по распространённости злокачественной опухолью у женщин преимущественно до 45-50 лет.
Согласно статистическим данным, в мире ежегодно регистрируется 500 тысяч новых случаев заболевания. Каждые 18 минут в Европе от опухоли, локализованной в маточной шейке, умирает 1 женщина.
В 2008 году в результате многочисленных научных исследований была доказана взаимосвязь между прогрессированием плоскоклеточной карциномы и определёнными штаммами ВПЧ, отличающимися высокой онкогенностью. В 80% случаев плоскоклеточная карцинома спровоцирована 16 или 18 типом вируса.
Влияние вируса папилломы человека на эпителий шейки матки
ВПЧ насчитывает более 100 типов, отличающихся по своему воздействию на организм. Некоторые разновидности папилломавируса отличаются онкогенными свойствами. У 95% женщин со злокачественными новообразованиями маточной шейки выявляют ВПЧ.
Отдельные типы вируса передаются половым путём и являются инфекционными возбудителями. В большинстве случаев заражение ВПЧ отмечается при первых половых контактах. Паппиломавирус может протекать в ассоциации с хламидиозом, генитальным герпесом, уреаплазмозом.
Адекватно функционирующая иммунная система полностью элиминирует вирус в течение 9‒15 месяцев после инфицирования. Хронические заболевания, длительный приём некоторых лекарств, беспорядочная интимная жизнь провоцируют угнетение иммунного ответа. Вирус иногда прогрессирует в организме латентно в течение многих лет, вызывая патологию при возникновении благоприятных условий.
ВПЧ высокоонкогенных типов приводит к дисплазии и перерождению эпителия шейки матки. Папилломавирус 11, 6, 16 и 18 штаммов является причиной злокачественных образований слизистых прямой кишки, полового члена.
Прививка способствует выработке антител организмом и формирует защитный механизм от некоторых типов ВПЧ, отличающихся высокой, средней или низкой степенью онкогенности. Своевременная вакцинация позволяет исключить инфицирование, рост кондилом, которые ассоциированы с 6, 11 штаммами.
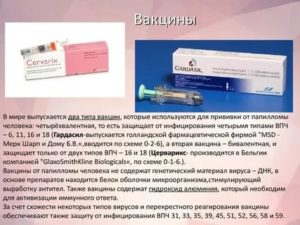
Вакцина от злокачественной опухоли шейки матки
Прививка используется с целью предупреждения заражения папилломавирусом и последующего развития плоскоклеточной карциномы. Иммунизация проводится посредством вакцин Церварикс, Гардасил, которые защищают организм против вируса папилломы человека 16 и 18 типов. При вакцинации от рака шейки матки можно предупредить появление болезни в 95% случаев.
Препараты содержат следующие составляющие:
- антибактериальный компонент;
- дрожжевые белки;
- консерванты.
Гидроксид алюминия усиливает ответ иммунитета при проникновении в организм компонентов прививки.
При создании вакцин используются дрожжевые клетки. Прививка – вирусоподобная частица, а не живой или убитый вирус. Инфицирование компонентами препаратов исключено из-за отсутствия генетической информации и способности вирусов к размножению.
Гардасил
Это одна из вакцин, производимая в Нидерландах фармацевтической компанией Merck & Co. Для вакцинации используют:
- четырёхвалентную вакцину, содержащую 16, 6,18, 11 штаммы;
- девятивалентную вакцину, включающую 6, 16, 11, 18, 33, 31, 45, 52, 58 типы.
Препараты Церварикс и Гардасил для вакцинации против ВПЧ и рака шейки матки
Прививка показана для предупреждения следующих патологий:
- злокачественные новообразования, спровоцированные папилломавирусом;
- бородавки, кондиломы или папилломы аногенитальной зоны.
Использование Гардасила считается профилактикой некоторых предраковых патологий.
Церварикс
Бельгийская вакцина производится фармацевтической компанией GlaxoSmithKline. Двухкомпонентный препарат включает антигены 16, 18 типов вируса. Отмечается отсутствие формирования иммунитета, направленного против предраковых патологий.
В состав прививки против рака шейки матки входит стимулирующий выработку антител адъювант, способствующий повышению иммунного ответа. Флакон препарата может содержать две дозы.
Показания и противопоказания к иммунизации
Вакцинация позволяет предупредить образование нетипичных клеток. Целесообразно введение Церварикса, Гардасила для профилактики:
- плоскоклеточной карциномы маточной шейки;
- инфекционных болезней, ассоциированных с папилломавирусом;
- предраковых состояний.
Прививку от рака матки не ставят при следующих патологиях и состояниях:
- повышенная чувствительность к одному или нескольким компонентам препарата;
- аллергия, наблюдаемая после первой или второй инъекции;
- обострение патологий, прогрессирующих в хронической фазе;
- болезни, протекающие с подъёмом температуры;
- беременность.
Специалисты не рекомендуют делать прививку при снижении иммунитета, которое обычно отмечается после перенесённых заболеваний.
Возрастные ограничения
Результаты исследований позволили определить возрастные категории для проведения иммунизации. Вакцинация против плоскоклеточной карциномы эффективна в возрасте от 10 до 14 или от 18 до 25 лет. Максимальный эффект наблюдается при иммунизации до интимной жизни. В России прививки рекомендуют делать в возрасте 12 лет, согласно календарю.
Гардасил можно применять до достижения возраста 35‒45 лет. При выявлении вируса в женском организме поставленная до 35 лет прививка может предупредить неблагоприятное воздействие ВПЧ на шеечный эпителий.
Сдвиг возрастной границы снижает эффективность прививки. Некоторые специалисты считают бесполезным проводить вакцинацию после начала интимной жизни.
Иммунизация препаратом Гардасил относится к профилактике злокачественной опухоли полового члена и кондиломатоза. Вакцинация у мальчиков и девочек подразумевает постановку прививок в одной и той же возрастной границе.
Рекомендуемая схема вакцинации
Иммунизация подразумевает соблюдение общих правил, которые включают осмотр врача и измерение температуры тела. За несколько дней до иммунизации желательно сдать общие анализы крови и мочи, избегать заражения ОРВИ.
Препараты, выпускаемые в шприцах, вводят внутримышечно. Схема вакцинации зависит от используемой прививки.
Вакцинацию препаратом Гардасил осуществляют следующим образом:
- первая прививка;
- повторная инъекция – через 60 суток;
- последняя – спустя 6 месяцев после первой вакцинации.
Экстренную иммунизацию проводят через 4 и 12 недель, учитывая дату первой прививки.
Чередование Церварикса и Гардасила недопустимо. Курс из трёх доз предполагает использование исключительно одного препарата.
Иммунизация препаратом Церварикс проходит в три этапа:
- первая инъекция;
- повторное введение – через 30 суток;
- третья прививка – спустя 6 месяцев после первой вакцинации.
При необходимости проведения экстренной иммунизации используют схему, предусматривающую введение второй и третьей вакцины через 1 и 2.5 месяца.
Оптимальной областью для инъекции является бедро, плечо. Эти части тела отличаются хорошим развитием мышечного слоя, который близко расположен по отношению к коже. Инъекцию ставят исключительно в мышцу, что способствует высвобождению активных веществ и их активному поступлению в кровь. Это обеспечивает адекватное формирование антител, защищающих от заражения вирусом.
—сноска— Для максимальной результативности иммунизации необходимо получить 3 дозы препаратов.
Ожидаемый эффект
Вакцины, используемые против рака шейки матки, отличаются высокой результативностью. Прохождение курса иммунизации обеспечивает необходимую защиту спустя 30 дней после постановки последней прививки.
Выработка иммунитета у девочек от 10 до 14 лет отмечается в 100% случаев. Иммунный ответ считается наиболее выраженным у подростков.
При вакцинации у женщин от 18 до 26 лет показатель эффективности снижается до 98%. Прививка Гардасил против рака шейки защищает также от папилломавируса 33, 31, 39, 35, 45, 52, 51, 56, 58, 59 штаммов.Иммунизация обеспечивает предупреждение патологии в 95% случаев. Рак шейки матки не развивается. Пройденный курс иммунизации обеспечивает максимальную эффективность. Ревакцинация не проводится. Прививки от рака шейки матки не могут защитить от других инфекций или беременности.
Возможные побочные реакции
Производители вакцин от рака шейки матки предупреждают о возможном появлении побочных эффектов, спровоцированных введением препаратов. Называют следующие нежелательные реакции, которые возникают после постановки прививок:
- подъём температуры до субфебрильных и фебрильных единиц;
- локальное уплотнение, отёчность, болезненность;
- общее недомогание, проявляющееся слабостью;
- боли, возникающие в мышцах или суставах;
- мигрень;
- крапивница;
- ангионевротический отёк;
- анафилактический шок.
Повышенную до фебрильных показателей температуру следует сбивать жаропонижающими средствами. При склонности к различным аллергическим реакциям вакцинация проводится на фоне обязательного приёма антигистаминных лекарств II или III поколения, которые не провоцируют сухость слизистых тканей. Появление сухости способствует возникновению фарингита, ларингита.
Прививка от рака матки отличается хорошей переносимостью. Нежелательные эффекты зачастую представлены локальными реакциями и регрессируют без лечения.
Влияние на репродуктивную функцию
Существует мнение, что прививки от рака шейки матки вызывают бесплодие. Иммунизация проводится в течение сравнительно незначительного периода времени, который не позволяет оценить отдалённые эффекты. В исследованиях участвовали девочки преимущественно 12-летнего возраста, не достигшие половой зрелости.
Отсутствуют результаты официальных исследований, доказывающие негативное воздействие вакцины против рака шейки матки на репродуктивную функцию.
Утверждение, согласно которому прививки от рака шейки матки вызывают бесплодие, учёными не доказано.
В состав вакцин включены частицы рекомбинантных вирусов, что подразумевает отсутствие патогенных свойств. Прививка используется с целью создания защиты от вируса. Препараты не воздействуют на функционирование репродуктивной системы, механизм овуляции не искажается.
Безопасность вакцины от рака была подтверждена исследованиями, которые проводились несколько лет. Производители заявляют, что эффективность прививки от рака матки при соблюдении правил и условий равняется 97% и более. Минимальное действие Гардасила и Церварикса составляет 5 и 6 лет соответственно. Предлагаем вашему вниманию экспертное мнение о необходимости вакцинации от ВПЧ.
Источник: https://cervix-heal.ru/rak-matki/privivki-ot-raka-shejki.html
Что нужно знать о вакцине от рака шейки матки
Харальд Цур Хаузен — врач и учёный Германского центра исследования рака в 2008 году был удостоен Нобелевской премии в области физиологии и медицины за открытие вируса, вызывающего рак шейки матки — вируса папилломы человека (ВПЧ).
Рак шейки матки занимает второе место после рака молочной железы в структуре онкологических заболеваний у женщин всего мира.
По сведениям за 2014 год в РФ заболеваемость раком шейки матки составляет 27% на 100 тысяч женщин, смертность от этого заболевания — 12,5%, причём прослеживается четкая тенденция роста обоих показателей.
Доказано, что в 90% случаев рака шейки матки имеется инфицированность ВПЧ онкогенного типа. Существует более 100 типов ВПЧ, 13 из которых признаны онкогенами высокого (16, 18, 31, 33, 35, 45, 52, 58) и низкого (6, 11, 42, 43, 44) риска.
По данным ВОЗ 70% случаев рака шейки матки вызваны папилломавирусом 16 и 18 типов. Кроме того, установлена связь онкогенных типов ВПЧ с раком вульвы, анального отверстия, полового члена.
Механизм канцерогенеза ВПЧ связан со встраиванием вирусной ДНК в геном клетки хозяина, при этом происходит изменение работы её генов.
Подобной способностью обладают вирусы герпеса, аденовирусы также ассоциированные с раковой трансформацией клеток.
Но инфекция даже онкогенным типом ВПЧ не всегда приводит к раку, а лишь в 1-3% случаев, поскольку иммунная система человека может подавлять и выводить из организма опасный вирус.
Таким образом, очень многое зависит от типа и количества вирусов, их активности и состояния иммунной системы.
Как защититься от рака шейки матки?
Профилактика рака шейки матки — это защита от ВПЧ. Заражение ВПЧ происходит при половом контакте (оральном, анальном, вагинальном) с носителем вируса.
Презерватив в случае инфекции ВПЧ не надёжен, так как вирус может присутствовать и на коже гениталий.
Вакцина против ВПЧ на настоящий момент показывает очень высокую эффективность. Исследования в этой области начались в 1980 гг.
В 2006 году в промышленное производство запущены две вакцины Гардасил и Церварикс.
Гардасил защищает от 4-х типов ВПЧ — 18, 16, 11, 6. Церварикс от двух типов (16, 18), но при этом наблюдается перекрестная защитная реакция вырабатываемых в результате вакцинации антител с антигенами 45, 44 типов вируса.В медицинских научных базах имеется большое количество исследований, проведённых в период с начала вакцинации (2006) по 2018 год, доказывающие значительное снижение риска развития аногенитального рака на фоне вакцинации против ВПЧ.
Я не говорю о 100% защите от рака потому, что во-первых вакцина не включает в себя все онкогенные типы ВПЧ, а только самые распространённые и «злые», хотя сейчас в США доступна вакцина Гардасил-9, состоящая из 9 антигенов ВПЧ, что более эффективно.
Во-вторых, аногенитальный рак, хоть и очень часто, но не всегда связан с ВПЧ — на эти случаи действие вакцины не распространяется.
Безопасность вакцины против ВПЧ
В интернете много «страшилок», связанных с вакциной от рака шейки матки. Но что по факту? Вакцины Гардасил и Церварикс уже применяется 12 лет, введено более 170 млн. доз. Многие Европейские страны включили её в свой национальный прививочный календарь, сделав тем самым обязательной. В США вакцина против ВПЧ также является обязательной.
Женщины, привитые Гардасилом, беременеют и рожают здоровых детей. Связь вакцины с бесплодием опровергнута. В то время, как инфицированность ВПЧ, может повлиять на репродуктивную функцию мужчин, поскольку ДНК вируса обнаруживают в сперматозоидах.
Был период, когда заподозрили риск развития аутоиммунных расстройств, а именно синдрома Гийена-Барре, на фоне вакцинации против ВПЧ.
Это дало толчок новым, пристальным исследованиям в данной области. Последние метаанализы ( анализы большого количества разных исследований) 2017-2018 гг показывают отсутствие причинно-следственной связи, а риск развития синдрома Гийена- Барре не выше популяционного.
И если разобраться, вакцины против ВПЧ содержат не сам вирус, а всего лишь его частицы — белковые молекулы (L1) антигены, которые в принципе не могут вызвать заболевание.
Самая распространенная реакция на вакцину — это боль и припухлость в месте введения. Смертельных и тяжёлых исходов связанных с вакцинацией ВПЧ не наблюдалось.
Кому и когда вакцинироваться?
Оптимальные сроки вакцинации против ВПЧ определённые ВОЗ — это 9-13 лет. То есть перед началом половой жизни. Но, если взрослый человек ведёт активную половую жизнь, не имея постоянного партнёра, при этом он не является носителем ВПЧ 16,18, то имеет смысл получить вакцину.
Раньше вакцина имела гендерный характер, так как речь шла о раке шейки матки.
Но, мужчины могут быть носителями вируса, распространяя его в популяции, а также есть риск рака анального отверстия и полового члена ассоциированного с ВПЧ. Американское онкологическое сообщество недавно выпустило рекомендации вакцинировать мальчиков и девочек до 13 лет, взрослых мужчин и женщин до 26 лет.
После 26 летнего возраста определяется низкая эффективность предотвращения рака вакциной.
Поствакцинный иммунитет в среднем сохраняется до 8 лет, но есть свидетельства о более длительной защите .
В России проводились пилотные проекты по вакцинации от ВПЧ в некоторых городах, но поскольку одна доза вакцины очень дорогая (5-8тыс. руб.), а их требуется по схеме три и отечественных аналогов нет, то в календаре прививок РФ ВПЧ-вакцины нет. Вакцинация против ВПЧ осуществляется по инициативе граждан .
Мне вакцину ставить поздно, да и я не собираюсь менять мужа, а он меня, значит риск по ВПЧ не велик. Но вот своим подрастающим дочерям, когда придёт время, я планирую вакцинацию Гардасилом. Хочется уберечь девочек от всего, от чего можно это сделать и от рака шейки матки в том числе.
Лидия Тарасова, врач-бактериолог, кандидат медицинских наук
Источник: https://zen.yandex.ru/media/id/5af8394657906a460993c65f/chto-nujno-znat-o-vakcine-ot-raka-sheiki-matki-5af8d12b55876bb6e6cacee8
Вакцинация от рака шейки матки и онкологии других женских органов – когда и как делают прививку?
По состоянию на 2018 г. между раком шейки матки и вирусом папилломы человека установлена связь. Вакцинация на данный момент является лучшим средством от этого заболевания. Прививка от рака женских органов необходима для полового здоровья женщины, включая ее репродуктивную функцию.
Механизм действия вакцины от рака шейки матки
Принцип действия препаратов заключается в провоцировании защитной реакции организма. В вакцине есть вирусоподобные частицы, «оболочки» вируса, не имеющие генетического материала ВПЧ (вируса папилломы человека), поэтому заражения после вакцинации не произойдет.
Иммунная система организма будет вырабатывать антитела к данным «оболочкам». Они должны будут бороться с ВПЧ. Если когда-либо произойдет инфицирование, то организм ответит выработанным гуморальным иммунитетом.
Основной препарат, используемый на территории России — Гардасил. Производится в виде четырехвалентной (2006 г.) и двухвалентной вакцин (2007 г.). Первая из них применима для прививания девочек младшего возраста (9 лет), которое проводится в нескольких странах.
На территории РФ прививают только девочек, в отличие от стран Запада, где укол от рака шейки матки делают и мальчикам как потенциальным носителям ВПЧ.
Болезнь может развиваться очень долго, быть незаметной на протяжении нескольких лет.
С какого до какого возраста девочкам делают прививку?
Эффективность препаратов от рака шейки матки связана с текущим состоянием здоровья. Лекарства более действенны, если вирус еще не попал в организм. Мнения по поводу идеального времени для прививания разнятся.
Всемирной Организацией Здравоохранения определены два периода для проведения вакцинации. Это возраст 11-14 и 18-25 лет. В первом случае это этап до наступления завершающей фазы полового созревания.
Прививку можно делать и в 14-16 лет, но идеальным временем является период до вероятного появления сексуальных контактов. В 11 лет половая система девочек уже более развита, поэтому до одиннадцатилетнего возраста не стоит делать вакцинацию. Однако некоторые врачи советуют проводить ее как можно раньше или, напротив, в 14-16 лет.
Схема проведения вакцинации
Препарат Гардасил активен в отношении ВПЧ 6, 11, 16 и 18 типов. Его нужно применять так: первая инъекция, перерыв в два месяца, вторая инъекция, шестимесячная пауза, третья прививка.
Существует более гибкий график, необходимый при ограниченном количестве времени в графике или других факторах:
- четырехвалентная вакцина. Интервал между первой и второй прививкой должен составлять четыре недели. Вторая и третья доза вводятся с промежутком в двенадцать недель;
- двухвалентная вакцина. Интервал между первой и второй инъекцией должен быть не менее месяца, а между второй и третьей — десять недель.
Не рекомендуется возобновлять трехдозовую вакцинацию, если курс был прерван. Производители не советуют вводить бустерные дозы после завершения первичного курса.
Церварикс активен в отношении ВПЧ 16 и 18 типа. Его вводят с разницей в один месяц между первой и второй прививкой, а третью делают через полгода после второй.
Противопоказания
Существует заблуждение, что нельзя применять вакцинацию после заражения ВПЧ. Однако введение дозы препарата после инфицирования не приведет к значительным результатам в сторону ухудшения или улучшения. Вакцину от ВПЧ запрещено вводить людям с установленной сильной аллергической реакцией в ответ на предыдущую дозу или на отдельные компоненты.
В ряде стран рекомендуется воздержаться от введения инъекции при остром заболевании, пока не наступит полное выздоровление. Нежелательно использовать препарат при беременности. Четырехвалентную вакцину допустимо вводить в период лактации, а двухвалентную — нет (из-за отсутствия достаточного количества данных).
Другие противопоказания:
- несворачиваемость крови. Если польза больше опасности, то вакцинацию делают с мерами, направленными против появления гематом;
- температура тела 38 градусов и более;
- тяжелые инфекционные и лихорадочные заболевания.
Не существует прямых доказательств связи между обмороками у подростков после введения препарата, но проведенные наблюдения констатировали увеличение частоты таких случаев. После окончания процедуры необходимо наблюдать за пациентом на протяжении 15 минут.
Нужно учитывать пользу и опасность, которую может нести препарат — если опасность серьезная, то стоит отказаться от прививки.
Возможные побочные эффекты и последствия
Существует мнение о возможном отношении препаратов данной группы, в частности Гардасила, к развитию бесплодия и осложнениям в работе женской половой системы. Доказательств, прямо указывающих на это, не существует.
Наиболее распространенными побочными эффектами являются пирексия, покраснение, зуд, опухлость. Данные симптомы выражены слабо. Пациенты отмечали наличие боли в конечностях и вокруг места введения инъекции и другие реакции.
Редко фиксировались нарушения в работе сердечно-сосудистой системы и спазмы бронхов. В индивидуальных случаях наблюдались: обмороки с судорогами, острый энцефаломиелит, головная боль, вертиго, со стороны ЖКТ — тошнота и рвота.
Общими побочными эффектами, вызываемыми вакцинами, являются дискомфорт, озноб, усталость. Иммунная система может ответить анафилактическими реакциями или вызывать крапивницу и спазм бронхов вследствие нарушения ее работы.
Другие вакцины от рака женских органов
Главным препаратом, используемым для профилактики рака шейки матки, является Гардасил. Для защиты от остальных видов онкологических заболеваний существуют вакцины другого типа.
Груди
Для профилактики рака груди используются пептидные вакцины. В основе их изготовления лежит процесс забора аминокислотных цепочек из антигена. В основном это онкопротеин HER2. Опухолевые антигены вводятся в организм для выработки иммунного ответа.
Для реализации метода используются такие системы:
- дендритно-клеточные вакцины;
- цельноклеточные;
- вирусно-векторные.
Системы изготовляются с использованием лейкоцитов пациента. Следующим шагом является получения пептида из антигена и смешивание с иммуноадъювантом.
Последующее введение комбинации пептидов активирует иммунные клетки в месте инъекции.
Яичников
Ведущим методом является вакцинация дендритными клетками. Суть заключается в использовании клеток своей опухоли. Иммунная система пациента должна научиться атаковать раковые клетки.
Учеными используется особая технология для получения стерильного препарата. Клетки рака искусственно поддерживаются живыми, чтобы использовать их на следующем этапе.
Параллельно производится изъятие из крови дендритных клеток иммунной системы. Для них характерно направление сигналов к T- и B-клеткам, которые борются с инородными агентами. После подвержения дендритных клеток воздействию со стороны раковых, начинается производство вакцины.
Исследования показали положительный результат у более чем 60 % женщин (из 31 участниц). У половины из них наблюдалась стойкая ремиссия.
Стоимость вакцинации
Курс насчитывает три инъекции на протяжении шести месяцев. Он будет стоить около 500 долларов. Несколько регионов России входит в программу государственного обеспечения проведения вакцинации: затраты берет на себя государство.
по теме
О прививке против рака шейки матки в видео:
Вакцинация от рака женских половых органов является приоритетной сферой развития современной медицины. В ряде стран заболеваемость этим недугом уже снизилась в несколько раз. Здравоохранение продолжает развиваться в данном направлении.
Эффективность первичной вакцинации после заражения намного ниже, чем при здоровом состоянии. Сексуальное воздержание девочек-подростков до первой прививки является главной гарантией их полового здоровья.
Источник: https://vactsina.com/privivki-i-ukolyi/t-raka-zhenskih-organov.html
Прививка от рака шейки матки, вакцина при раке
Рак можно считать одним из первых заболеваний по количеству смертности, ведь с каждым годом растет количество людей пораженных этой болезнью. Сейчас все странны мира, ищут способы борьбы с этой болезнью, которые бы не только увеличили шанс на выздоровление пациентов, но и стали бы профилактическим средством от этого недуга.
Рак шейки матки
Среди всех видов злокачественных новообразований у женщин рак шейки матки занимает второе место по распространенности. Данная женская патология встречается с большой частотой и при этом требует срочного лечения. Развитие этой болезни невозможно предотвратить, ведь он поваляется на фоне других серьезный предраковых патологий. На сегодняшний день выделяют два вида этого рака:
- Аденокарцинома;
- Плоскоклеточный.
При этом почти в 90% случаях возникает именно плоскоклеточный тип опухоли шейки матки. При выявлении патологии необходимо сразу обратиться за помощью к квалифицированному специалисту, который назначит правильное лечение исходя из стадии болезни. В случае с этим недугом время имеет огромное значение, ведь чем быстрее начнется лечение, тем большие шансы на выздоровление у пациентки.
Рак шейки матки имеет два возвратных пика, когда женщины наиболее подвержены болезни с 35 до 40 лет и с 60 до 65.
Что представляет собой прививка?
Вакцину против рака шейки матки создали после того, как была определена причина его локализации.
Исследования в этой области выявили, что папилломавирусная инфекция оказывает влияние на организм женщины и способна спровоцировать рак. Это происходит в результате нарушения нормального деления клеток эпителия.
Сейчас уже есть две вакцины, которые широко используются в профилактических целях «Церварикс» и «Гардасил». Механизм действия вакцины:
- После трехкратного введения вакцины, начинается выработка специальных антител в организме, которые борются с папилломавирусом;
- Выработка стойкого иммунитета происходит через полгода после того, как была введена последняя инъекция;
- Когда вирус попадает в организм, его сразу распознают и обезвреживают клетки иммунной системы;
- Таким образом, можно предупредить развитие инфекции в цервикальном эпителии.
Наблюдение за пациентками, которые были вакцинированы, показало, что антитела остаются в активном состоянии в течение 4 лет. На сегодняшний день остается неизвестным, необходимость проведения повторного курса вакцинации.
При выборе из двух вакцин очень важно воспользоваться консультацией гинеколога или иммунолога. Оба препарата вводятся внутримышечно, при этом областью введения является дельтовая мышца плеча. На месте инъекции может развиться асептический воспалительный процесс, именно этот процесс способствует выработки антител.
Производители вакцин рекомендуют делать прививку девочкам до начала половое жизни, то есть с 12-13 лет. Именно подростковый возраст девочек является важной группой иммунизации, так как с 15-25 лет каждый 4 человек на планете инфицирован ВПЧ. График вакцинации выглядит так:
- 1 прививка – в назначенный день;
- 2 прививка – на второй месяц после первой;
- 3 прививка – спустя полгода после второй.
Следует внимательно следить за графиком вакцинации, ведь от этого зависит, то насколько крепкий выработается иммунитет.
Возможные реакции
После любой вакцинации возможны реакции организма, которые считаются нормальными и не несут угрозу здоровья человека. При вакцинации от рака шейки матки может наблюдаться следящая реакция:
- Асептический воспалительный процесс;
- Покраснение и болезненные ощущения на месте укола;
- Зуд;
- Отечность и припухлость на месте вакцинации;
- Головная боль и общее недомогание;
- Температура не более 38 °C.
Все эти реакции можно считать нормой, однако следует внимательно следить за своим самочувствием и при появлении каких либо других реакций обратиться к врачу.
Где сделать прививку
Вакцину против ВПЧ, которая поможет предотвратить рак шейки матки можно сделать:
- В поликлинике;
- В специализированном иммунологическом центре;
- В гинекологиях и онкологических медицинских учреждениях.
Перед походом в клинику, следует убедиться в том, есть ли эта вакцина в наличии, или самостоятельно приобрести ее в аптеке при этом продумать правильную транспортировку и убедиться в наличии всех документов на нее.
Учитывая, что за последние десятилетия уровень заболеваемости раком шейки матки значительно увеличился, следует подумать о мерах профилактики. Сегодня вакцинация против ВПЧ является, способом, который дает возможность обезопасить свой организм от этого недуга, предотвратив возможности его появления.
Источник: https://OnkologPro.ru/cancer/privivka-ot-raka-shejki-matki.html
Уколы парацервикально в шейку матки: как делать, показания к инъекциям
Уколы в шейку матки – наиболее распространенный метод лечения различных гинекологических заболеваний.
Врачи-гинекологи ценят его за эффективность, за счет введения лекарственного препарата непосредственно в очаг поражения обеспечивается прямое действие и терапевтический эффект достигается очень быстро.
В каких случаях пациентам показаны парацервикальные инъекции, насколько болезненна подобная процедура и какие препараты вводят таким образом? Помогут ли уколы в шейку матки при ВПЧ? Ответы на все популярные вопросы, представлены вниманию читателя.
Общие сведения о парацервикальных инъекциях
Первооткрывателем подобной методики лечения различных гинекологических заболеваний стал Персианинов Л. – русский академик.
Он сделал своей пациентке инъекцию Новокаина в шейку для обезболивания процесса родовой деятельности. На практике эксперимент оказался удачным и к разработке практике присоединились другие специалисты.
В настоящее время метод используют не только для анестезии, но и для лечения многих заболеваний.
Гинекологи утверждают, что подобный метод введения лекарственных препаратов имеет преимущество перед внутримышечными и внутривенными инъекциями. Объясняется это очень просто – действие сразу попадает к очагу патологии, потому обеспечивает направленное лечение болезней шейки матки и цервикального канала.Внимание! Метод парацервикальной инъекции (ПЦИ) можно использовать для введения иммуномодуляторов, обезболивающих средств, антибактериальных препаратов. Ставить уколы в шейку матки целесообразно при выявлении у пациентки вируса папилломы человека, эрозии, дисплазии, кист и многих других патологий.
Показания к применению
Общий перечень показаний к применению метода ПЦИ включает:
- профилактика развития рака шейки матки у пациенток, инфицированных ВПЧ;
- воспалительные и инфекционные патологии шейки матки, протекающие в острой и хронической форме;
- различные виды женского бесплодия;
- опухолевые процессы (доброкачественные);
- нарушения менструального цикла;
- прогрессирующий эндометриоз;
- эндометрит;
- синдром поликистозных яичников;
- гидросальпикс;
- эрозивное поражение шейки матки разной степени;
- гидросальпинкс.
Известно, что достойной разработкой современной медицины является вакцина от рака шейки матки, а именно от онкогенных штаммов вируса папилломы человека. Многие пациентки считают, что эту инъекцию ставят в шейку, но такое суждение является неверным.
Эту прививку вводят в мышцу руки. Чтобы профилактика дала устойчивый результат, инъекцию необходимо провести до первого полового контакта. Вакцинация половозрелых женщин также проводится, но перед введением вакцины необходимо полное обследование.
Процедура проведения инъекции в шейку матки
Перед проведением процедуры инъекционного введения врач-гинеколог проводит полный осмотр, в ходе которого он подтверждает или опровергает риски возникновения побочных реакций.
Внимание! Ставить ПЦИ можно после проведения полноценного обследования, включающего лабораторное тестирование, инструментальное исследование и УЗИ.
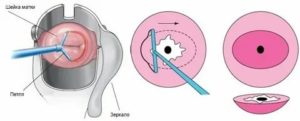
Процесс введения инъекции выглядит следующим образом:
- Женщина снимает одежду и располагается на гинекологическом кресле.
- При помощи зеркала врач открывает доступ к шейке матки.
- Шейку протирают антисептическим раствором (спирт, Люголь).
- Врач вскрывает ампулу с необходимым препаратом и набирает состав в шприц.
- Укол делают одноразовой длинной иглой в ткань шейки, располагающейся за внутренним зевом.
- После проведения манипуляции женщина должна оставаться в кресле в течение первых 5-10 минут.
Шейка матки не имеет нервных окончаний, поэтому введение инъекции можно рассматривать как безболезненную процедуру. В отдельных случаях пациенткам предлагают дополнительное обезболивание перед введением некоторых препаратов, особенно антибиотиков.
После проведения манипуляции могут прослеживаться побочные реакции, например, болезненность в области половых органов, внизу живота, наличие сукровичных (мажущих) выделений. Частота проявления побочных реакций определяется в зависимости от типа вводимых препаратов.
Сразу после укола может проявляться слабость, головокружение, головная боль.
Реаферон в шейку матки
Для лечения вируса папилломы человека (в том числе его онкогенных штаммов) используются препараты интерферона человека. При выявлении у женщины риска развития рака шейки матки или других органов половой системы, инъекции ставят в шейку матки. В большинстве случаях используют средство Реаферон.
Инъекции переносятся хорошо, но сам процесс их введения сопровождается болезненностью. Дискомфорт проявляется в момент введения инъекции и сохраняется в течение 10-15 минут после нее. Пациенткам с повышенной чувствительностью, врач предлагает произвести предварительное обезболивание ШМ.
Продолжительность курса воздействия всегда определяется в индивидуальном порядке. Минимальное количество инъекций – 5, курс можно повторить спустя 2 недели. Эффективность терапии оценивает гинеколог по результатам лабораторных исследований.
При бесплодии
Методику парацервикальных инъекций часто применяют для лечения бесплодия. Способ наиболее эффективен в лечении маточной формы, а именно синдрома Ашермана. Причина патологии – спайки в полости матки, нарушающие процесс перемещения сперматозоида к маточной трубе. Процесс оплодотворения при этом не происходит.
Инъекции используются для ликвидации спаек, с этой целью применяют лизирующие ферментные средства. Их активные компоненты растворяют соединительную ткань. При этом спайки становятся более восприимчивыми к гормональному лечению. При бесплодии такая методика не используется в период менструальных кровотечений, поэтому начинать курс воздействия лучше на 3 сутки после окончания кровотечения.
Внимание! Метод действительно помогает при женском бесплодии.
Продолжительность курса определяется в зависимости от степени тяжести основного заболевания. Контроль обеспечивает гистероскопическое исследование. Визуализация маточной полости обеспечивается при помощи эндоскопической техники. Если результат неудовлетворительный, курс можно повторить.
Антибиотики в шейку матки
Гентамицин используется парацервикально (для инъекций) при хроническом воспалении матки или ее шейки. Препарат относится к группе антибиотиков и отличается широким спектром активности. Хронические воспалительные процессы часто препятствуют естественному процессу оплодотворения и вынашивания, а подобное лечение, в большинстве случаях помогает решить проблему.
Врачи говорят, что на фоне подобного курса часто прослеживаются побочные реакции, потому что антибактериальный препарат портит естественную микрофлору половых путей. Наиболее распространенным осложнением является молочница.
Чтобы избежать появления проблемы врачи рекомендуют перед курсом антибиотиков использовать влагалищные противогрибковые препараты для профилактики. Антибактериальное лечение отличается продолжительностью, курс длится более 4 дней.
Однозначно ответить на вопрос, больно ли ставить уколы – нельзя. Многое, в том числе и болезненность, зависит от ряда факторов, в том числе и от чувствительности пациентки. Саму процедуру нельзя назвать приятной, как и определить крайне болезненной. Часто дискомфорт связывают с подобным при проведении биопсии.
В случае когда инъекции провоцируют нестерпимую боль, об этом нужно сообщить доктору. Терпеть болевой синдром – не следует. Врач сможет подобрать другую, не менее эффективную схему терапии.
Источники:
https://medcentr-endomedlab.ru/paracervikalnye_ukoly.html
http://izum.ua/clinics/articles/inekcii-v-shejjku-matki—bezoperacionnyjj-metod-l_217913
https://www.baby.ru/blogs/post/124304373-94546885/
Уколы в матку: основные разновидности инъекций и их предназначение
http://forum.likar.info/topic/563906-komu-to-kololi-laferon-v-sheyku-matki/
Источник: https://sheika-matka.ru/lechenie/paracervikalnye-inekcii-kak-delat-ukol-v-shejku-matki/
