Тестостерон после удаления простаты
Восстановление потенции после удаления простаты: основные правила
Для мужчины крайне важно сохранить своё здоровье, однако, когда речь заходит об удалении предстательной железы, возникают сомнения. Медики на этот счёт отзываются многообещающе: «если операция проведена правильно, то не потребуется восстановление потенции после удаления простаты». Действительно ли это так?
Последствия удаления простаты
После вмешательства на предстательной железе, в каких бы объемах и каким бы способом оно ни проводилось, в послеоперационный период возникают некоторые изменения функционирования организма и мочеполовой системы.
На раннем реабилитационном этапе после удаления простаты следует ожидать некоторых из нижеперечисленных осложнений:
- острая задержка мочи – возникает вскоре после операции из-за закупорки путей оттока, воспаления, сдавления или смещения уретры – диагностируется и исправляется своевременно и последствий, как правило, не имеет;
- временное недержание мочи – связано с послеоперационной слабостью сфинктера мочевого пузыря и несостоятельностью мышц малого таза – лечится от 1 до 12 месяцев различными способами и с переменным успехом (зависит от состояния организма);
- послеоперационное нарушение кишечной функции – запором, связанным с резким снижением физической активности;
- снижение или отсутствие потенции.
Профилактика проблем
Быстрее восстановить интимную жизнь и исключить воспаление простаты позволит ряд мероприятий. Очень важно правильно питаться:
- Необходимо отказаться от жареного, соленого, перченого и маринованного. Нельзя употреблять фастфуд, чипсы и любые другие снеки.
- Полностью исключают алкоголь и курение. Курение пагубно влияет на потенцию и с предстательной железой.
- Упор необходимо сделать на диетические продукты, овощи и фрукты. В еде должен быть минимум специй, сахара и других ненатуральных компонентов.
Рекомендуется есть салаты, нежирное отварное мясо, каши и злаки. Важно соблюдать питьевой режим. Воду нужно употреблять не менее литра в сутки. При восстановлении работы мочеполовой системы количество можно увеличить до положенных полутора-двух литров.
Необходимо использовать витаминные комплексы, вести активный образ жизни. Гиподинамия вместе с неправильным питанием приводят не только к воспалению простаты, но и к другим серьезным заболеваниям – сахарному диабету, сердечной недостаточности.
Поэтому соблюдение представленных рекомендаций является основой профилактики для мужчин. Важно следовать указаниям проктолога и не заниматься самолечением.
Причины и проявление сексуальных проблем
В ходе операции удаляют, полностью или частично, орган, вырабатывающий мужские половые гормоны – предстательную железу. Хирургическое лечение сопровождается (не всегда) удалением пучков нервов, передающих импульс возбуждения, а иногда и близлежащих лимфатических узлов.
Поэтому, даже после успешно проведенного удаления простаты, сексуальные реакции претерпевают заметные изменения:
- снижение либидо – в ранний послеоперационный период это объясняется травматичностью хирургического лечения, тяжелым восстановительным периодом, а в поздний – уменьшением количества андрогенов по причине удалением простаты;
- недостаточность выработки семенной жидкости или отсутствие наружного семяизвержения – при сохранении семенников и выработки спермы репродуктивный материал изливается не наружу, а в мочевой пузырь (ретроградная эякуляция), что делает невозможным зачатие естественным путем;
- эректильная дисфункция – трудности с совершением полноценного полового акта в связи с утратой проводящих нервный импульс путей.
Как заниматься сексом
Для того чтобы интимная жизнь после резекции простаты оказалась успешной, важно следовать некоторым правилам. Специалисты рекомендуют:
- в обязательном порядке использовать презервативы – желательно классические, без дополнительных слоев;
- минимизировать употребление воды до момента предполагаемого полового акта;
- обязательно опорожнить мочевой пузырь до секса;
- выполнять несложные физические упражнения, которые помогут максимально опорожнить мочевой пузырь до момента эрекции.
Не стоит забывать о том, что интимная жизнь при удаленной предстательной железе может оказаться болезненной. Это частое последствие при избавлении от злокачественных новообразований, которые затрагивали ткани, прилегающие к железе.
Представленная проблема решается. Для этого необходимо использовать специальные обезболивающие препараты. В этом случае также важно не использовать средства самостоятельно и не превышать дозировку.
Восстановление потенции
Современные способы проведения даже таких сложных операций, как удаление предстательной железы, обеспечивают, по возможности, щадящую эктомию: в большинстве случаев нервные волокна сохраняют (иногда частично). В этих условиях восстановление потенции происходит за 6 – 15 месяцев после вмешательства.
Важно! Потенция возобновляется вне всяких усредненных графиков: каждый организм индивидуален, и реакции на изменения гормонального фона различны.
Большое прогностическое значение имеет состояние половых функций до операции: при исходной слабости сексуальных возможностей на заметное улучшение рассчитывать не стоит т.к. операция по удалению простаты проводится не для решения проблем половых дисфункций. Если эта сторона жизни была активной, то и восстановление происходит достаточно динамично.
Особенности простатэктомии
Полная, или радикальная, простатэктомия — это хирургическая процедура, предназначенная для удаления всей простаты, а также семенных пузырьков. Это хирургическое лечение локализованного рака предстательной железы, то есть без метастазов.
Эта процедура может быть выполнена с помощью срединного разреза в нижней части брюшной полости или лапароскопии с использованием робота или без него. Отличия между различными подходами могут заключаться в результативности данной процедуры.
Источник: https://med-diagnostikum.ru/drugoe/vosstanovlenie-potencii-posle-prostatektomii.html
Тестостерон и рак предстательной железы

Общепризнанным считается тот факт, что тестостерон при раке предстательной железы играет ключевую роль в ускоренном росте онкологического заболевания.
У пациентов после проведения медикаментозной терапии, блокирующей продуцирование гормона, наблюдалась устойчивая ремиссия заболевания.
С другой стороны, снижение тестостерона отражалось на жизни мужчины, ухудшалось его общее самочувствие, появлялись смежные заболевания.
Влияние тестостерона на развитие рака простаты
Ведущие онкологи продолжают придерживаться общепринятого взгляда о том, что тестостерон и рак простаты, взаимосвязанные понятия.
Чтобы увидеть, как влияет этот элемент на жизнь человека, потребуется рассмотреть некоторые анатомические особенности:
- В нормальном состоянии тестостерон выделяется в необходимом количестве, для обеспечения беспрепятственной работы предстательной железы, регулируя ее размеры и объем.
- В связи с возрастными изменениями в организме мужчины перешагнувшего 40 летний рубеж, начинаются сбои. Со временем нарушения становятся настолько серьезными, что в предстательной железе образуются опухолевые процессы. Статистика показывает, что доброкачественные и злокачественные образования диагностируют в 40-45% случаев.
- После появления раковых клеток, мужской гормон провоцирует их быстрое развитие и ускоренный рост.
Конечно, сам по себе тестостерон не вызывает онкологию, но связь тестостерона с раком простаты более чем установленный факт.
Мужской гормон создает необходимую благотворную среду для возникновения агрессивных онкологических клеток, появления инфильтрации в соседние ткани.Одно из основных направлений терапии при раке простаты – прием блокаторов и гормонов, или удаление яичек, основного источника производства тестостерона. При назначении лечения приходится учитывать негативные последствия повышенного и наоборот пониженного уровня тестостерона.
Дефицит тестостерона
Низкий уровень тестостерона при раке простаты не только не приводит к улучшению самочувствия, но и служит катализатором его ухудшения.
Перед назначением лечения уролог¬–онколог определяет, каких показателей необходимо достичь, чтобы приостановить развитие онкологии и одновременно не допустить появления нежелательных побочных эффектов.
Пониженный уровень мужского гормона влияет на следующие патологические изменения:
- Развитие сердечно-сосудистых заболеваний.
- Увеличение мышечной и жировой массы, вплоть до появления ожирения.
- Снижение потенции.
- Ломкость костей, остеопороз.
- Сахарный диабет.
- Эмоциональные расстройства.
Очень низкий уровень общего тестостерона сигнализирует снижением полового влечения, травмами и переломами даже при небольших ушибах, раздражительностью и резкими сменами настроения.
Избыток тестостерона
Последние исследования в онкологии показали, что сам по себе тестостерон не играет роль в образовании рака простаты. У некоторых испытуемых с высоким объемом этого вещества в крови не наблюдалось признаков онкологического заболевания.
Скорее тестостерон ускоряет развитие уже существующего ракового новообразования, фактически служа подпиткой для ускоренного развития клеток.Крайне важно понизить тестостерон у мужчин при раке предстательной железы. Этот элемент дает все необходимые строительные «кирпичики» для продуцирования онкологических клеток.
Снизить тестостерон можно несколькими способами:
- Гормонотерапия.
- Орхиэктомия.
Повышенный тестостерон без наличия онкологического заболевания, вполне нормальная реакция организма на стрессовые ситуации, регулярную половую жизнь и другие факторы.
После появления рака, увеличенный объем мужского гормона крайне опасен и требует немедленного вмешательства специалистов.
Терапия тестостероном при онкологии простаты
После орхиэктомии или удаления яичек, объем мужского гормона падает к минимуму. Недостаток тестостерона влияет на потенцию. Эректильная функция не восстанавливается даже при приеме сильных препаратов.
Пациенту могут назначить гормон замещающее лечение – курс приема препаратов или инъекций, способный восполнить недостаток необходимого элемента и при этом не спровоцировать новую волну разрастания злокачественных тканей.
Риск развития рака предстательной железы при заместительной терапии тестостероном минимален за счет постоянного контроля уролога над процессом лечения. Проводят обязательные тесты, включающие анализы на ПСА.
Такое гормон замещающее лечение минимизирует влияние тестостерона на раковые клетки и одновременно помогает избавиться от некоторых побочных действий орхиэктомии: снизившейся потенции, эмоциональных расстройств и т.п.
Как нормализовать уровень тестостерона при раке простаты
В течение всей жизни мужчины уровень тестостерона в крови постоянно меняется. На объем элемента влияют: стрессы, половое влечение, занятия спортом, питание, возраст и другие факторы. Для определения нарушений используются референсные или средние значения.Показатель здорового мужчины – объем 12-33 нмоль/л.
Норма тестостерона при онкологическом заболевании предстательной железы должна быть ниже меньшего показателя на несколько единиц.Уролог назначит клинические анализы. После получения результатов осуществляется расшифровка показателя. На конечный диагноз влияет не столько общий объем вещества, а соотношение нескольких составляющих:
- Связанный с ГСПС.
- С альбумином.
- Свободный тестостерон.
Определив общую клиническую картину, назначается курс медикаментозного или хирургического лечения.Чтобы улучшить состояние пациента, содержание тестостерона при раке предстательной железы необходимо снизить до уровня 8-12 нмоль/л.
Для оптимизации объема используют медикаментозные и хирургические методы и народные средства.
Медикаментозные методы
Всю жизнь у мужчины наблюдаются постоянные колебания тестостерона, если скачки находятся в пределах 12-33 нмоль/л., ситуация не вызывает опасений. Все что выходит из указанного референсного значения, представляет угрозу.
На развитие рака предстательной железы указывает как резкое увеличение, так и снижение уровня тестостерона.Медикаментозная терапия направлена на блокирование рецепторов к тестостерону – веществ, связанных с продуцированием или усваиванием элемента. Традиционно используются андреноблокаторы, эстрогены.
В тяжелых случаях назначается полная блокада: совместное использование медикаментозного и хирургического лечения.
Народная медицина и тестостерон
На начальной стадии онкологического заболевания, с помощью народных методов лечения удастся снизить даже длительно повышенный тестостерон. Для этого выполняют следующие рекомендации:
- Снижение стресса – подойдут любые травяные настои, укрепляющие нервную систему. Хорошо влияют теплые ванны с добавлением аромомасел.
- Умеренные физические нагрузки – категорически запрещаются занятия на силовых тренажерах, которые имеют прямо противоположный легким упражнениям эффект. Вызывают усиленное продуцирование мужского гормона.
- Правильное питание – в рацион следует ввести морепродукты, томаты. Основной упор в питании делают на овощи и фрукты.
Было замечено, что регулярное употребление мятного чая, солодки, настоек прополиса и корневища одуванчика значительно стабилизирует состояние пациента при раке простаты.
задача медицинского персонала и пациента не навредить своему организму, и создать предпосылки для укрепления иммунитета и улучшения самочувствия.
Курс лечения и корректировки, включая применение нетрадиционной терапии, назначает исключительно уролог – онколог.
Источник: https://ponchikov.net/594-testosteron-i-rak-predstatelnoy-zhelezy.html
Потенция после удаления простаты
Удаление простаты — иногда единственный выход при серьезных заболеваниях этого органа. Рак или застарелый простатит не победить другими методами. Если показана операция, значит, отказ от нее угрожает здоровью и жизни.
Конечно, предстоящее хирургическое вмешательство пугает мужчин. Многих очень волнует вопрос, сохранится ли потенция после удаления простаты.
Какие виды операции являются щадящими, что ускоряет восстановление потенции после излечения и как быстрее вернуть эрекцию — читайте в этом материале.
Показания к радикальной простатэктомии
- рак простаты на первой и второй стадии,
- аденома (доброкачественная гиперплазия) простаты,
- тяжелая, запущенная форма простатита.
Виды наиболее щадящих операций по удалению простаты:
Радикальная позадилонная простатэктомия с лимфаденэктомией
Данное хирургическое вмешательство проходит в два этапа:
1) удаляются брюшинные лимфатические узлы, чтобы на них не распространились метастазы;
2) удаляются семенные пузырьки и сама железа.
Плюс операции — сохранение целостности круговых мышц, которые контролируют функцию мочеиспускания. Если удаление простаты сделано на ранней стадии заболевания, эрекция впоследствии сохраняется.
Перинеальная простатэктомия
Такой вид хирургического лечения показан при начальных стадиях карциномы предстательной железы. При операции сохраняется потенция и нормальное мочеиспускание, так как нервы и сосуды, отвечающие за эти функции, остаются сохранены. Щадящий метод заключается в отделении тонкого слоя ткани, на котором расположены важные нервы и сосуды, от удаляемого органа.
Операция «DaVinci»
Вмешательство проводится с помощью роботизированных хирургических инструментов, которые позволяют с ювелирной точностью извлечь железу, при этом не повредив прилегающие участки с эректильными нервами.
Операция назначается лишь на начальных стадиях поражения простаты, пока опухоль еще не разрослась. Процедура эта сложная и дорогостоящая, длится около трех часов. У операционного стола дежурит врач-анестезиолог, который следит за дыханием и сердечным ритмом.
Благодаря филигранным действиям робота-хирурга, эректильные функции сохраняются полностью.Выбор операции по удалению простаты зависит от тяжести болезни и особенностей организма оперируемого. Соответственно, сохранность половой функции мужчины зависит от тех же факторов. При сильных поражениях железы потенцию сохранить сложнее, требуются дополнительные методы реабилитации.
От чего зависит время на восстановление потенции
Возраст: чем старше человек, тем меньше в его организме вырабатывается андрогенов — мужских половых гормонов. Это приводит к угасанию сексуальных функций. Хирургическое вмешательство — стресс для организма, оно усугубляет уже начавшиеся проблемы с потенцией.
Здоровье кровеносной системы. Состояние сердца и сосудов определяет силу эрекции, которая может успешно возникать и при отсутствии предстательной железы. Впрочем, даже при сердечно-сосудистых нарушениях можно добиться эрекции, например, используя инъекции в пенис, вакуумно-констрикторный метод, вибростимуляция.
Онкологические заболевания, особенно рак простаты, угнетают выработку половых гормонов. Поэтому у победивших рак людей восстановление потенции идет долго — 1-2 года. В этот период стабилизируется гормональный фон, обновляется весь организм, заново налаживаются его функции.
Что поможет ускорить восстановление мужской силы
Восстановиться физически и морально помогут регулярные занятия любовью. Это повышает уровень тестостерона, устраняет психологический дискомфорт, улучшает кровообращение в области паха.
Полезен как секс, так и мастурбация. Выздоравливающего не должно смущать отсутствие эякуляции при оргазме — это нормальное явление после удаления предстательной железы.
Сперма выбрасывается в мочевой пузырь и покидает его при походе в туалет.
Еще один метод, новейший — вибростимуляция. Выполняется процедура с помощью вибростимулятора для мужчин Viberect.
Принцип работы аппарата — раздражение чувствительных рецепторов головки пениса, передающих сигнал о половом возбуждении к спинному, а от них — головному мозгу.
Таким образом можно получить стойкую эрекцию у мужчины, страдающего импотенцией после удаления простаты или утратившего эрекцию по другим причинам. Подробнее ознакомиться с прибором Viberect можно на сайте https://andromedic.ru/vibrostimulyator-viberect-obzor/
В дополнение к стандартным реабилитационным мероприятиям полезно выполнять упражнения Кегеля.
Они вернут контроль над мочеиспусканием за короткое время, к тому же отлично простимулируют кровообращение в малом тазу. Этой же цели служит специальная гимнастика, укрепляющая мышцы тазового дна.Ежедневно выполняя комплекс упражнений, мужчина приблизит выздоровление и возвращение нормальной потенции.
Возможно, это Вас заинтересует:
Источник: https://wellnessday.info/zdorove/muzhskoe/potenciya-posle-udaleniya-prostaty/
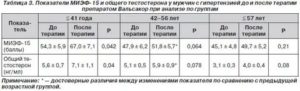
Уровень тестостерона после радикальной простатэктомии
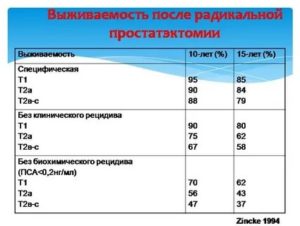
Новое исследование китайских специалистов показало, что низкий уровень свободного тестостерона перед радикальной простатэктомией связан с неблагоприятными исходами рака простаты после операции, биохимическим рецидивом и послеоперационной эректильной дисфункцией. По мнению ученых, эти данные должны помочь в стратификации риска и разработке индивидуальных планов лечения для пациентов. Работа была опубликована в журнале BMC Cancer.
Ученые ранее уже проводили исследования, в которых изучали связь между предоперационными значениями тестостерона и выживаемостью пациентов, перенесших радикальную простатэктомию. Однако их данные были противоречивыми. В нескольких исследованиях сообщалось о плохом прогнозе у пациентов с высоким уровнем тестостерона.
В других была показана отрицательная прогностическая роль низкого уровня тестостерона.
Чтобы объяснить результаты последних работ, авторы выдвигали гипотезы о развитии гормонорезистентных опухолей в андроген-истощенной среде и о метаболических нарушениях, которые могут влиять на агрессивность рака предстательной железы (РПЖ).
Свободный тестостерон составляет 1-3% от общего тестостерона. Принято считать, что снижение уровня СТ связано с метаболическим синдромом. В научной литературе этот параметр предлагается определять при обследовании мужчин на гипогонадизм.
Несколько исследований подтвердили связь между уровнем свободного тестостерона и агрессивностью рака простаты. Но до сих пор не было получено никакой информации о связи СТ с прогнозом и качеством жизни после радикальной простатэктомии.
Специалисты из Медицинского университета Гуанчжоу провели исследование, чтобы выяснить, есть ли связь между уровнем СТ, выживаемостью пациентов, эректильной функцией и удержанием мочи после операции.
Для этого они изучили данные 586 пациентов, которым была проведена радикальная простатэктомия в медицинском центре при университете в период с 2010 по 2016 гг. Перед операцией у пациентов определялся уровень общего тестостерона с помощью хемилюминесцентного анализа. Концентрация свободного тестостерона рассчитывалась по формуле Vermeulen.
Через 12 месяцев после операции оценивались функция удержания мочи (с помощью адсорбирующих прокладок) и эректильная функция (по опроснику МИЭФ-5).
Медианы уровней общего и свободного тестостерона составили 344 нг/дл и 6,4 нг/дл соответственно. 106 (18,1%) пациентов были оценены как имеющие низкие значения общего тестостерона (ОТ), 152 (25,9%) пациента — как имеющие низкие значения свободного тестостерона.
Низкие уровни ОТ и СТ были связаны с более старшим возрастом, сопутствующим диабетом, предоперационной эректильной дисфункцией, более высоким дооперационным значением ПСА, тяжелыми клиническими стадиями РПЖ и более высокой оценкой Глисона, определенной по результатам биопсии. Низкий уровень СТ коррелировал с более высоким риском стадии рака рТ3 и большей суммой баллов Глисона.
Средняя продолжительность наблюдения за больными составила 52 месяца. Результаты логистического регрессионного анализа подтвердили, что низкий уровень СТ является независимым фактором риска биохимического рецидива и связан с послеоперационной эректильной дисфункцией. В то время как уровень ОТ связан с дооперационной эректильной дисфункцией.
Авторы отметили, что полученные данные не являются окончательными и должны быть перепроверены в новых более крупных исследованиях.Источник: BMC Cancer. 2019 Jan 18;19(1):87. doi: 10.1186/s12885-018-5148-1.
источник
Тестостерон заместительная терапия у больных перенесших радикальную простатэктомию
Заместительная терапия тестостероном (ЗТТ) помогает уменьшить клинические проявления гипогонадизма, однако она может не подходить всем больным, например, в случае рака предстательной железы (РПЖ).
Противоречие отчасти связано с данными, полученными Чарльзом Брентоном Хаггинсом и его студентами Ходжесом и Скоттом. Они установили, что андрогены стимулируют рост РПЖ, и показали, что кастрация приводит к регрессии метастатического РПЖ.
Также обнаружено, что заместительная терапия приводит к росту опухоли или рецидиву при распространенном РПЖ.
В этих исследованиях подчеркивалась андрогензависимая модель РПЖ, из-за которой ЗТТ у данной группы больных не применяют.
Хотя данные invitro показывают, что андрогены стимулируют рост РПЖ, в проведенном в 2005 г. метаанализе рандомизированных клинических исследований не обнаружено различий в частоте РПЖ между группами ЗТТ и плацебо.
Учитывая, что за последние 2 десятилетия возросло понимание физиологической роли тестостерона, необходимо переоценить роль заместительной терапии при раке простаты, считает Александр Пастужак (Alexander W.
Pastuszak) из отделения урологии Медицинского колледжа Бэйлора (Хьюстон, США).
В нескольких ретроспективных исследованиях, в которых оценивали ЗТТ после лечения РПЖ, показано, что уровень тестостерона повышается, а уровень ПСА – нет. И биохимический рецидив не наступает. Поэтому в своей работе доктор Пастужак представил опыт проведения ЗТТ у мужчин с гипогонадизмом и РПЖ, которым выполняли радикальную простатэктомию.
В работу вошли сведения о 103 мужчинах с РПЖ, получавших после операции тестостерон (основная группа), и 49 мужчин с РПЖ без гипогонадизма (контрольная группа).Основная группа включала 77 больных РПЖ низкого и промежуточного риска и 26 пациентов с РПЖ высокого риска. Все участники получали трансдермальный тестостерон.
В течение 36 мес проводилась оценка уровня тестостерона, гемоглобина, гематокрита и простатического специфического антигена (ПСА).
Медиана возраста в основной группе составила 61 год, первоначальный уровень тестостерона – 261 нг/дл, ПСА – 0,004 нг/мл, гемоглобина – 147 г/л, а гематокрита – 45,2 %.
Медиана наблюдения, при которой в основной группе наблюдалось статистически значимое увеличение уровня тестостерона, составила 27,5 мес. Также отмечалось повышение уровня ПСА, чего не наблюдалось в контрольной группе.
В лечебной группе развилось только 4 рецидива, в контрольной – 8.
Авторы пришли к выводу, что ЗТТ эффективна. Несмотря на рост уровня ПСА, она не увеличивает частоту рецидивов РПЖ даже при опухолях высокого риска. Тем не менее, учитывая ретроспективный характер исследования и результаты других работ, проводить ЗТТ у мужчин с РПЖ следует только при строгом протоколе наблюдения.
источник
Тестостерон и рак предстательной железы
С другой стороны, снижение тестостерона отражалось на жизни мужчины, ухудшалось его общее самочувствие, появлялись смежные заболевания.
Тестостерон и Рак Предстательной Железы: в чем связь?
Одной из мучающих проблем и вопросов для мужчин является вопрос о том, может ли повышенный уровень тестостерона, будь то естественно вырабатываемый или в форме назначенной заместительной терапии, вызвать рак предстательной железы. Однако тестостерон не только НЕ вызывает рак предстательной железы, он может фактически помочь защитить от него, в то время как другой гормон, по-видимому, является основным виновником развития рака предстательной железы у мужчин.
В мае 2015 года на ежегодном собрании Американской урологической ассоциации результаты метаанализа показали, что тестостерон естественного происхождения и назначенный для заместительной терапии (соответственно, эндогенный и экзогенный) не вызывает рака предстательной железы и не повышает уровень простат-специфического антигена (ПСА). Это был когда либо проводившийся самый широкомасштабный обзор исследований, который показал, что тестостерон сам по себе не вызывает рак предстательной железы.
Медицинские эксперты, проводящие исследование, провели два разных анализа. Один из них включал 18 исследований, в которых участвовал 5091 пациент с раком предстательной железы и 11 930 пациентов в контрольной группе, при проведении которых изучалось влияние эндогенного тестостерона. Не было обнаружено связи между уровнем тестостерона и риском развития рака предстательной железы.
Второй анализ изучил данные из 24 плацебо-контролируемых исследований с участием мужчин с гипогонадизмом (низкий уровень тестостерона), которые принимали заместительную терапию тестостероном. Опять же, эксперты пришли к выводу, что заместительная терапия тестостероном явно не увеличивает риск развития рака предстательной железы и не увеличивает уровень ПСА.
Парадокс тестостерона и риска развития рака предстательной железы заключается в том, что риск развития рака предстательной железы возрастает по мере того, как мужчина стареет и в то же время, когда нормальный уровень тестостерона у мужчины начинает снижаться. Это говорит о том, что наличие слишком низкого уровня тестостерона может быть фактором, и что что-то другое, возможно, слишком высокий уровень эстрогена, также может быть фактором.
По теме: Повышает ли тестостерон риск развития рака предстательной железы?
Вызывает ли эстроген рак предстательной железы?
Эстроген как причина рака предстательной железы привлекает большое внимание. По крайней мере из опытов на крысах эксперты пришли к выводу, что тестостерон плюс эстроген необходимы для развития рака предстательной железы.
Однако у мужчин результаты исследований были смешанными: несколько исследований свидетельствовали о связи между эстрогенами (16) и хронически высокими эстрогенами (17) и повышенным риском развития рака предстательной железы, а другие демонстрировали обратное.
Широко признано, что у мужчин соотношение тестостерон: эстроген должно быть в равновесии, то есть, уровень тестостерона должен быть более высоким, чем уровень эстрогена.
Поскольку тестостерон может преобразоваться в эстроген при помощи фермента, называемого ароматазой, критичной является придерживание привычек, которые помогают снизить активность этого фермента.Они включают поддержание здорового веса, избавление от жира на животе и жировых отложений (поскольку жир способствует выработке эстрогена), ограничение или исключение алкоголя (поскольку алкоголь является эстрогенным и также влияет на метаболизм тестостерона) и поддержание здорового уровня сахара в крови.
Защищает ли высокий уровень тестостерона от рака предстательной железы?
Что касается доказательств того, что мужчины с более высоким уровнем тестостерона защищены от рака предстательной железы, то их пока нет.
Тем не менее, в докладе Европейского центра урологии отмечается, что многочисленные сообщения показали, что у мужчин, которые получают терапию тестостероном после лечения локализованного рака предстательной железы, не было никаких рецидивов или их показатели были низкими.
Некоторые мужчины с нелечанным раком предстательной железы, которые принимали заместительную терапию тестостероном, также не имели никакого прогрессирования своей болезни.
К примеру, в одном недавнем исследовании (в ноябре 2015 года) участвовали 98 мужчин с гипогонадизмом (чрезмерно низкий уровень тестостерона), которые лечились заместительной терапией тестостероном после того, как они получили лучевую терапию для рака предстательной железы. Использование терапии тестостероном повысило у них уровень тестостерона от среднего значения 209 нг/дл до лечения до 420 нг/дл. В то же время наблюдалось незначительное увеличение уровня ПСА.
Основываясь на исследованиях и последних изучениях, можно прийти к выводу что тестостерон не вызывает раковой опухоли предстательной железы и он не оказывает отрицательного влияния на мужчин, у которых уже есть эта болезнь. В то же время, другой гормон ‒ эстроген, как представляется, играет главную роль в развитии болезни.
Признаками и симптомами повышенного уровня эстрогена у мужчин являются низкое либидо, развитие молочной железы, риск инсульта и сердечного приступа, бесплодие, увеличение веса ‒ такие же симптомы, как и у мужчин с низким уровнем тестостерона, поэтому эстроген, а не тестостерон, является гормоном, уровень которого нужно контролировать, чтобы прожить здоровую жизнь без рака.
Источник: https://mensforce.com/testosteron-i-rak-predstatelnoj-zhelezy/
Гормонотерапия при раке простаты: лечение тестостероном
Гормонотерапия при раке простаты – методика лечения, направленная на уменьшение синтеза тестостерона у мужчины. Из-за тестостерона злокачественное новообразование рецидивирует, метастазирует, поражает близлежащие ткани.
Гормональная терапия – комбинированная процедура, она осуществляется при помощи медикаментозных препаратов, применением химиотерапии и ионизирующего излучения. Помимо этого, пациенту показано удаление яичек.
Гормонотерапия назначается с учетом степени тяжести болезни, возраста пациента, уровня простат-специфического антигена (ПСА), сопутствующих заболеваний, индивидуальных особенностей организма.
В середине XX века гормонозависимую опухоль – карциному простаты – лечили исключительно орхиэктомией – удалением яичек. Сейчас разработаны новейшие методики, которые включают в себя прием таблеток, введение инъекций, введение имплантов. Благодаря такому лечению снижается содержание тестостерона и задерживается прогрессирование рака.
История возникновения
В начале 40-х годов прошлого века хирург-уролог из США Чарльз Хаггинс провел исследования, в ходе которых выяснилось негативное воздействие андрогенов – мужских половых гормонов – на предстательную железу. Доктор опытным путем доказал, что стероидные гормональные вещества служат причиной образования и прогрессирования злокачественной опухоли.
95% стероидов продуцируются тестикулами, другая часть синтезируется надпочечными железами. Андрогены ответственны за первичные мужские признаки:
- развитие репродуктивных органов;
- увеличение мышечной массы;
- оволосение по мужскому типу – борода, усы, волосы на теле;
- тембр голоса.
Врачи считали гормональную терапию уникальным методом лечения онкологии. Однако исследования обнаружили резистентность злокачественных клеток к медикаментам, поэтому терапия осуществляется в комплексе с другими методами лечения.
Показания
Гормонотерапию назначает уролог, если прочие терапевтические методики использовать нельзя или они не оказали должного терапевтического эффекта. Чаще всего гормональное лечение показано в следующих случаях:
- метастазы в близлежащих тканях, разрастание новообразования вне железы;
- повышение эффективности радиотерапии или уменьшение размера опухоли перед проведением кюри-терапии;
- осложнение противораковой терапии – повышение концентрации ПСА до 25 нг / мл и выше в крови после хирургического вмешательства или химиотерапии;
- отказ больного от операции по удалению простаты, радиотерапии;
- до или после простатэктомии;
- контроль развития злокачественности.
Обратите внимание! Врачи воспринимают гормональную терапию на ранней стадии онкологии неэффективной методикой из-за возникновения негативных реакций. Другие онкологи подтверждают, что смертность вследствие онкологии простаты снижается из-за раннего гормонального лечения.
Гормонотерапия производится хирургической или медикаментозной кастрацией – метод зависит от индивидуальных особенностей организма мужчины. Нередко способы комбинируются. Иногда в качестве гормональной терапии используется эстрогенотерапия – вытеснение эстрогенами андрогенов. Однако нередко подобные способы чреваты появлением побочных эффектов.
Хирургическая кастрация (орхиэктомия) – действенный способ нейтрализации андрогенов и гормонального воздействия на карциному, т.к. именно тестикулы синтезируют 90% тестостерона. Благодаря оперативному вмешательству уровень андрогенов быстро снижается. Метод необратим и приносит пациенту психологические проблемы.
Альтернатива хирургическому способу – медикаментозная кастрация. Прием гормональных медикаментов блокирует выработку андрогенов, препятствуя рецидиву новообразования. Метод обратимый, то есть после отмены терапии тестостерон снова вырабатывается в яичках, но менее эффективный.
После терапевтических мероприятий больной нуждается в постоянном врачебном контроле. Наблюдения специалиста способствуют своевременному обнаружению негативных реакций. Помимо этого, контроль уровня ПСА – простат-специфического антигена – позволяет вовремя предотвратить рецидив.
Методика андрогенной блокады
Наиболее ранний вид гормонотерапии – удаление яичек – орхиэктомия. Однако хирургическое вмешательство заменили консервативным лечением – приемом лекарственных гормональных препаратов, что полностью заменяет радикальный способ и уменьшает концентрацию тестостерона до приемлемых значений.
В норме тестостерон у мужчины – 300 – 1000 нг/дл. Фармацевтические компании производят лекарства, способствующие снижению содержания тестостерона до 50 нг/дл. Для наибольшей эффективности специалисты снижают гормоноконцентрацию до 20 – 30 нг / дл.
В таблице представлены наиболее эффективные методы гормонотерапии, осуществляемые согласно индивидуальной схеме.
| Методы андрогенной блокады | ||
| Название методики | Описание | Препараты |
| Агонисты ЛГРП | ГнРП формируется в части промежуточного мозга, посылает сигнал в мозг для продуцирования тестостерона. Агонисты препятствуют синтезу тестостерона, поэтому тестостероновое продуцирование в тестикулах прекращается. Синтетические гормональные вещества – эффективные средства в борьбе с карциномой простаты. Вводятся с помощью инъекционных средств 1 раз в 30 дней в мышечную или подкожную жировую ткань. Некоторые производители производят препарат в форме импланта, который медленно высвобождает гормоны. Замена осуществляется 1 раз в 6 или 12 месяцев. В первые недели после введения лекарственного средства раковая симптоматика прогрессирует, больной хуже чувствует себя. Это обусловлено всплеском тестостерона. Через месяц состояние нормализуется, синтез андрогенов прекращается. Если мужчина чувствует боль в простате, врач назначает антиандрогенные препараты – Флуфарм, Бикапрост. |
|
| Антагонисты ЛГРП | Назначаются реже агонистов, блокируют взаимодействие клеток опухоли с половыми гормонами. Обычно онкологи рекомендуют первичную терапию карциномы антагонистами и при проникновении метастазов в костный мозг. Препараты препятствуют давлению раковых клеток на кости. При лечении гормональная концентрация уменьшается, онкологическая симптоматика утихает. Лекарства вводятся шприцом в кожную складку на животе под углом 45 градусов. Вначале дозировка препарата разбивается: в первый месяц – 120 мг, по истечении 30 дней – 80 мг, после чего уколы ставятся ежемесячно. | |
| Антиандрогеннные препараты | Препятствуют синтезу мужских гормонов надпочечными железами, обладают минимальным списком побочных эффектов, но бессильны при метастазировании в близлежащие ткани. Способствуют увеличению предстательной железы и сложностям с мочеиспусканием (затруднение, болезненность). У пациентов с метастазированием в кости чрезмерный синтез тестостерона влечет болевой синдром, склонность к переломам, нервным защемлениям. Начав лечебные мероприятия антиандрогенными препаратами, а впоследствии заменяя агонистами, побочных реакций можно избежать. Если вследствие употребления антиандрогенных медикаментов отсутствует улучшение состояния, следует прекратить лечение, после чего наступит кратковременное улучшение. |
|
| Эстрогены | Препарат способствует снижению выработки тестостерона, так как уменьшается синтез ЛГ в гипоталамусе. Медикамент назначается в дозировке 3 – 5 мг, однако при употреблении такой дозы возникают побочные реакции. Чтобы снизить риск появления побочных реакций, врачи уменьшают дозу до 1 мг, но тогда происходит повышение уровня тестостерона спустя 6 – 12 месяцев лечения. | |
| Орхиэктомия | 90% андрогенов синтезируются яичками, поэтому для снижения концентрации тестостерона производится операция по удалению обоих тестикул. Хирургическое вмешательство осуществляется под общим наркозом или местной анестезией. Длительность операции – 90 минут. Хирург делает надрезы на мошоночном шве, удаляет яички. Для эстетичности некоторые пациенты настаивают на вшивании имплантов. Орхиэктомия показана пожилым мужчинам или пациентам при длительной гормонотерапии и отсутствии эффективности лечения. |
Терапия тестостероном
Американские ученые провели эксперимент с участием 47 мужчин, страдающих карциномой предстательной железы. Вышеперечисленные методы оказались малоэффективными для больных, поэтому специалисты разработали план введения тестостероновых инъекций. Благодаря тестостероновой терапии рост опухоли у большинства писпытуемых приостановился, а один мужчина полностью излечился от рака.
Методика основана на сильных колебаниях уровня тестостерона. Сначала основной мужской гормон подавлялся, а затем необходимая доза вводилась с помощью инъекций. Резкие скачки способствовали уменьшению размера опухоли, а контроль производился за счет уровня ПСА.
Данный способ отличается рядом преимуществ, в первую очередь, стоимостью: цена методики намного ниже вышеперечисленных способов. Это объясняется отсутствием необходимости использовать новейшие технологии в изготовлении синтетических гормонов. Однако методика не прошла достаточно клинических испытаний, поэтому результативность не подтверждена.
Побочные реакции
Гормональная терапия отрицательно воздействует на организм. Дисбаланс органических веществ тормозит прогрессирование онкологии, но приводит к следующим негативным реакциям:
- резкое ухудшение памяти;
- малокровие;
- приливы – чередование озноба и жара;
- гипертоническая болезнь, функциональные расстройства сердечно-сосудистой системы;
- проблемы с метаболизмом – увеличение жировой и уменьшение мышечной массы, риск развития сахарного диабета;
- снижение плотности костей и повышение риска переломов;
- снижение работоспособности, синдром хронической усталости, пребывание в депрессивном состоянии;
- гипергидроз – повышенная потливость;
- расстройство стула – диарея, трудности с испражнением;
- увеличение грудных желез;
- снижение полового влечения, импотенция;
- повышение риска образования тромбофлебита;
- отечность конечностей;
- снижение иммунитета.
Внимание! После отмены гормональной терапии побочные эффекты не наблюдаются, функции организма восстанавливаются.
Онкология простаты – заболевание, которому подвержены мужчины любого возраста. Для раннего обнаружения заболевания необходимо при первых симптомах обратиться к врачу. Своевременные диагностические методы, применение лучевой, радио- и гормонотерапии способствуют увеличению качества жизни и длительной ремиссии.
Более того, онкологическим больным следует придерживаться здорового образа жизни, правильного питания, важно избегать стрессовых ситуаций, которые также увеличивают риск рецидивов. Занятия спортом благоприятствуют снижению жировой массы, укрепляют мышечный корсет, ускоряют циркуляцию крови. Прислушивайтесь к рекомендациям лечащего врача во избежание осложнений.
© 2018 – 2019, Евгений Николаевич Коноплёв. Все права защищены.
Источник: https://MedProstatit.ru/gormonoterapiya-pri-rake-prostaty.html
