Можно ли по спермограмме определить вич
Можно ли по спермограмме определить вич

Инфекционные заболевания, передающиеся половым путем (ИППП) — очень распространенная патология среди мужчин. Часто именно она является преградой на пути к зачатию и рождению здорового ребенка, так как инфекции ухудшают качество спермы и приводят к формированию воспалительных процессов в малом тазу.
Для диагностики ИПП могут брать мазок из уретры, либо эякулят. В первом случае полученный материал наносят на стекло и изучают под микроскопом. Этот метод является достаточно эффективным, но выявляет не все виды возбудителей. Во втором случае проводят ПЦР-анализ. Рассмотрим, что это такое, и какие возбудители можно выявить при помощи такого обследования.
Особенности
Многих интересует, показывает ли спермограмма инфекции. На самом деле нет, необходимо дополнительное исследование эякулята, которое называется метод полимеразной цепной реакции (далее ПЦР).
В отличие от исследования под микроскопом, при таком анализе лаборант оценивает фрагменты РНК и ДНК возбудителей, и сравнивает их с базой различных микроорганизмов. Осуществляется это при помощи специальных ферментов, в условиях специального прибора.
Такой аппарат носит название амплификатор или ПЦР-машина. Этот прибор создает специальный температурный режим, все время согревая и охлаждая пробирки. Таким образом удается получить очень точный результат.
Для ПЦР- анализа может использоваться не только сперма пациента, но и другой биологический материал, например, кровь, моча, мазок из уретры, спиномозговая жидкость. Вид биологического материала, который будет использован, зависит от типа возбудителя. Так для диагностики ВИЧ всегда берут крови, а для ЗППП могут взять и кровь, и сперму, и мазок.Многих интересует, можно ли диагностировать ВИЧ по спермограмме. Сам анализ спермограммы не подразумевает обнаружения каких-либо инфекций, поэтому ответ будет отрицательным. Спермограмма помогает оценить подвижность сперматозоидов, количество эякулята, наличие в нем кровяных телец и лейкоцитов.
Возбудители
Благодаря ПЦР-диагностике в сперме могут быть обнаружены энтерококки (enterococcus sp), энтерококки фекальные (enterococcus faecalis), стафилококки (Staphylococcus) и другие возбудители. При помощи ПЦР-анализа можно выявить целый ряд различных микроорганизмов:
- хламидии;
- уреаплазма;
- гарднерелла;
- микоплазма;
- трихомонада;
- грибы кандида;
- вирус герпеса;
- вирус гепатита;
- Б-лимфотропный вирус человека (мононуклеоз);
- листерии;
- цитомегаловирус;
- ВПЧ;
- клещевой энцефалит и др.
Что интересно, такой анализ спермы может быть использован не только для диагностики инфекций, но и для подтверждения отцовства, либо для поиска преступника в криминалистике.
Анализ спермы на инфекции зачастую помогает установить причину бесплодия. Проблемы с фертильностью провоцируют трихомонады, хламидии, вирус герпеса, гонококки. Но и безобидные на первый взгляд стрептококки, стафилококки и кишечная палочка, которые удалось выявить по результатам спермограммы с ПЦР в небольших количествах, могут являться причиной патологии.
Дело в том, что если в сперме обнаружены возбудители, то скорее всего они уже обосновались в яичках, простате. Небольшое отклонение от нормы не является подтверждением воспалительного процесса. Но если иммунитет пациента немного подведет, то бактерии начнут активно размножаться.
Преимущества
ПЦР-анализ имеет ряд преимуществ:
- Самое главное преимущество — точные результаты. Так как изучаются не сами микроорганизмы, а их ДНК, то достаточно очень низкой концентрации, чтобы они были обнаружены.
- Плюсом является и то, что достаточно один раз сдать сперму, чтобы обнаружить сразу всех возбудителей.
- Не обязательно сдавать сперму, хоть и предпочтительно при бесплодии. Выявить инфекции чаще всего можно по анализу крови и мазку из уретры.
- Если исследование было осуществлено по всем правилам, то ошибка исключается.
- Еще одно достоинство ПЦР — быстрый результат. Длительность исследования составляет не более 7 часов.
- Процедура сбора материала неинвазивная, она не причиняет никаких неудобств.
Недостаток у исследования спермы на инфекции один — необходимость соблюдения целого ряда условий для получения точного результата. В первую очередь нужно правильно сдать сперму.
Осуществлять сбор биологического материала необходимо в условиях клиники в стерильный контейнер. Перед сдачей нужно исключить половые акты в течение 3-4 дней. Запрещается пить антибиотики несколько дней перед анализом, а также употреблять алкоголь.
На результат влияет профессионализм лаборанта, качество аппаратуры. При проведении исследования нельзя допускать ошибок, иначе можно получить ложный результат.
Источник: https://twinvir.net/mozhno-li-po-spermogramme-opredelit-vich/
Можно выявить вич по спермограмме

Быть отцом – это великое счастье. Оценить свои шансы на рождение очаровательной дочки или крепыша сына можно при помощи такого анализа, как спермограмма – лабораторного метода изучения порции эякулята (семенной жидкости) для определения способности к оплодотворению женской яйцеклетки и наступления беременности.
Быстро и в удобное для Вас время сдать сперму на спермограмму в Москве можно в Международном медицинском центре ОН КЛИНИК, где работают врачи с многолетним опытом проведения подобных диагностических исследований. Профессионализм докторов, современное оборудование от лучших мировых производителей, а также международный сертификат контроля качества собственной лаборатории клиники гарантируют точные результаты анализов.
Цена на спермограмму
| Спермограмма (исследование эякулята) по ВОЗ | 1 750 |
| Спермограмма (исследование эякулята) по Крюгеру | 1 950 |
| Антиспермальные а/т класса IgA (MAR — тест IgA) | 1 250 |
| Антиспермальные а/т класса IgG (MAR — тест IgG) | 1 250 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но, во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
Для Вашего удобства мы можем отправить результаты спермограммы по электронной почте.
Что можно определить при помощи спермограммы
Этот лабораторный метод исследования позволяет определить количественные, качественные и морфологические показатели эякулята и содержащихся в нейм сперматозоидов.
Изучение физико-химических показателей включает в себя оценку цвета, консистенции, уровня кислотности, вязкости, общего количества сперматозоидов и их количества в 1 мл эякулята.
Морфологическое исследование – оценка структуры и строения сперматозоида – позволяет определить, может ли он выполнить свои функции, отвечающие за нормальное передвижение и возможность оплодотворения.
Спермограмма с морфологией по Крюгеру позволяет, в случае отклонения морфологических показателей от нормы, обнаруживать фрагментацию ДНК, что подразумевает присутствие повреждений в цепочках ДНК сперматозоидов и является важным параметром оценки их качества и фертильности мужчины. От степени целостности генетического материала зависит шанс наступления беременности у женщины и обеспечение передачи генетического материала будущим поколениям. Чем больше поврежденных участков в цепочках ДНК, тем меньше процент вероятности зачатия ребенка как естественным путем, так и при искусственном оплодотворении.
Соотношение общего объема эякулята, количественного и его качественного состава дает возможность оценить так называемый «показатель плодовитости».
MAR-тест – основной метод определения иммунологического фактора бесплодия – показывает процентное соотношение нормальных подвижных частиц и сперматозоидов, связанных с антителами ACAT, не способных к оплодотворению. Положительный MAR-тест – это условный критерий иммунологических проблем с зачатием у мужчин. Проведение MAR-теста у женщин позволяет выявить выработку в шеечной слизи антител к биоматериалу партнера.
Изучив все выше перечисленные показатели, врач понимает, могут ли у Вас быть проблемы с зачатием ребенка, и если да, то по какой именно причине. Кстати, в некоторых случаях спермограмма используется и для исследования состояния здоровья всей мочеполовой системы, а не только возможности продолжения рода..
Показания к сдаче анализа
Спермограмма назначается врачом-андрологом ОН КЛИНИК:
- при подозрении на бесплодие и установлении его причины, при планировании беременности;
- для обследования накануне ЭКО (ИКСИ) – экстракорпорального оплодотворения или искусственной инсеминации;
- для обследования перед хирургическими вмешательствами в мочеполовой сфере.
Анализ на спермограмму также может понадобиться для диагностики и лечения некоторых урологических заболеваний.
Подготовка к исследованию
Подготовка к сдаче анализа – особо важный момент, который необходимо обговорить с лечащим врачом. Помните о том, что от правильности подготовки и сбора материала для исследования зависит качество полученного результата. Лучше, если забор производится в стерильную тару непосредственно перед проведением исследования.
За несколько дней до сдачи анализа откажитесь от посещения сауны, бани и приема горячих ванн. Также рекомендовано воздержаться от употребления алкоголя и лекарственных препаратов с содержанием гормонов, избегать интенсивной физической нагрузки.
В норме эякулята должно быть не менее 1,5-2 мл. Поскольку объем зависит от частоты семяизвержений, за три дня до проведения анализа необходимо отказаться от половой жизни.Сдача анализа происходит путем мастурбации, эякулят собирается в специальный стерильный контейнер. Нельзя для самостоятельного сбора анализа использовать прерванный половой акт или презерватив. Рекомендуется проводить забор в условиях клиники – только так можно получить достоверные результаты.
Результаты спермограммы
Значения результатов исследования различаются в разных методиках. Существенное влияние на отношение к полученным показателям оказывает и время, а также прогресс развития медицины. Например, в начале прошлого века нормой был объем материала в количестве 4 миллилитра, а сегодня, согласно мнению ученых ВОЗ, нормальным считается 2 миллилитра и даже немного меньше.
Также в одном миллилитре нормального эякулята должно содержаться до двадцати миллионов спермиев, не менее 50% из них должны быть подвижными. Нормальная кислотность – от 7,2 и выше, лейкоцитов в одном миллилитре эякулята – не больше миллиона. Антиспермальных тел должно быть меньше 50%.
Скорее всего, Вы сейчас задаетесь вопросом, что делать, если результат не соответствует норме. Обычно, при плохих показателях анализ необходимо повторить через две недели или через установленный врачом срок.
Кроме того, может потребоваться проведение дополнительных анализов, которые направлены на проверку состояния поджелудочной и щитовидной желез, гипофиза и надпочечников.
К ухудшению показателей могут привести заболевания внутренних органов, поэтому нередко требуется комплексное лечение.
Кроме курса лечения, который специалист назначит Вам после постановки диагноза, мужчине необходимо постараться вести здоровый образ жизни, отказаться от фаст-фуда, курения, алкоголя и чрезмерных эмоциональных нагрузок.
Любые медицинские препараты, в том числе широко разрекламированные биодобавки, можно принимать только после консультации с врачом.
Спермограмма в ОН КЛИНИК
Ультрасовременный диагностический комплекс ОН КЛИНИК и собственная лаборатория позволяют поддерживать мировой уровень диагностики и лечения, что подтверждено соответствующим сертификатом контроля качества.
На базе лабораторно-диагностического комплекса ОН КЛИНИК в Москве есть возможность провести анализ на определение уровня «ингибина В» – специфического маркера, оценка которого дает более объективное представление о состоянии предстательной железы. Диагностическое отделение нашего центра предоставляет возможность быстро, анонимно и в комфортных для пациента условиях пройти обследование и получить результат уже через 2 часа.
При выявлении отклонений (к примеру, снижения количества сперматозоидов, их подвижности, повышения вязкости семенной жидкости, наличии лейкоцитов и других болезненных изменений) необходимо провести уточняющую диагностику, которая может включать в себя:
- УЗИ органов мошонки;
- УЗИ простаты;
- исследование гормонального фона, ингибина В;
- анализ на инфекции – заболевания, передающиеся половым путем (ЗППП).
Следует иметь в виду, что хронические инфекционные заболевания, в том числе и скрытые урогенитальные инфекции, поддерживающие вялопротекающий воспалительный процесс, приводят к значительному ухудшению показателей.
Именно поэтому особенно важными исследованиями являются бак-посев и ДНК-диагностика эякулята.
С помощью этих методов можно выявить присутствующую инфекцию, тип вируса, определить его количественный состав и чувствительность флоры к антибиотикам.
Но даже при нормальных показателях обследование может проводиться несколько раз в течение месяца, с промежутком не менее недели.Спермограмма в Москве на базе ОН КЛИНИК – это возможность не только сдать анализ, но и получить профессиональную консультацию ведущих врачей клиники, пройти комплексное обследование при выявлении проблем мужского здоровья и получить курс эффективного лечения. Наше безупречное качество услуг, квалифицированный персонал и доступные цены помогут Вам справиться с любыми заболеваниями и стать счастливыми родителями. Обратиться в ОН КЛИНИК возможно в любой удобный вам день, в том числе в выходные и праздники.
Сдать спермограмму в Москве
| Запись на прием | Запишитесь на прием по телефону 8(495)223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Источник: https://hcv.glivec.su/mozhno-vyjavit-vich-po-spermogramme/
Спермограмма покажет вич
Сегодня работает множество клиник и диагностических центров, предлагающих тщательные обследования пациентов, которые включают сдачу различных анализов, число которых составляет спермограмма. Этот метод является главным достоверным источником сведений о мужской способности к процессу оплодотворения.
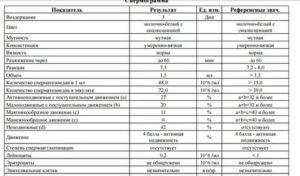
Анализ спермограммы отображает такие параметры эякулята: качественные, количественные и морфологические.
Однако все же информация, полученная при помощи выполнения такого исследования, при отсутствии различных признаков патологии не может гарантировать сто процентов уверенности в отсутствии у мужчины способности к оплодотворению, так же, как и при установленных отклонениях существует вероятность естественного зачатия ребенка.
Уровень фертильности определяется морфологией сперматозоидов, химических и физических свойств эякулята, присутствие в сперме инородных компонентов. Полученные результаты спермограммы следует оценивать в совокупности с данными других исследований.
Показания к проведению анализа спермы
Доктором спермограмма может быть назначена в следующих случаях:
- планирования беременности;
- при подготовке семейной пары к выполнению программы экстракорпорального оплодотворения;
- подозрения или установленных у мужчин травм, гормональных нарушений, инфекций, таких заболеваний, как варикоцеле и простатит;
- для проверки у пациента фертильности;
- для определения мужского фактора при бесплодном браке, когда на протяжении года при регулярной интимной жизни, без использования контрацептивов, беременность так и не наступает.
Как правильно перед сдачей спермограммы выполнить подготовку?
Данное исследование является основным и самым информативным анализом, проведение которого назначается доктором-андрологом.
Однако для получения более точных результатов необходимо провести соответствующую подготовительную работу. За три-четыре дня до проведения исследования, из рациона исследуемого следует исключить прием различных медицинских препаратов, в частности антибиотиков, употребление напитков, содержащих алкоголь.
Во избежание гибели сперматозоидов нельзя принимать горячую ванну, посещать сауну, в том числе и солярий. Желательно перед выполнением избегать нервозности, чрезмерного волнения. Обязательно в этот период нужно соблюдать воздержание от полового акта.
Главным способом получения спермы для диагностирования является мастурбация, в процессе ее происходит семяизвержение, выделяется большое число эякулятов. Первую порцию полученной спермы и последнюю ее часть собирают в специальный стерильный сосуд.
От условий перевозки и точного времени доставки контейнера с материалом в лабораторию зависит непосредственно достоверность результатов анализа. Желательно, чтобы материал для исследования был доставлен после выделения семенной жидкости не дольше, чем спустя минут двадцать.
Не следует семенную жидкость получать путем использования презерватива, возможно, его отсутствие, при оральном или же прерванном половом контакте.
Поскольку выделения из влагалища женщины, слюна или же элементы латекса способны негативным образом оказать влияние на качество спермы.
Для объективного результата и максимально достоверного, следует анализ спермы сделать несколько раз (желательно четыре), перерыв между их проведением должен составлять две недели.
После сдачи спермограммы пациенту назначают повторную консультацию у андролога, именно он выполнить оценку результатов полученных анализов, а в случае необходимости назначит дополнительное обследование или же проведение терапию.
Интерпретация результатов спермограммы
В ходе проведения диагностирования, полученные показатели считаются в норме, когда:
- Объем эякулята составляет от трех до пяти миллилитров, если же количество спермы меньше, то возможно это говорит о сниженной секреторной функции железы – половых органов, особенно семенных пузырьков и простаты. Обычно полученный результат является показателем того, что в органах наблюдаются дисметаболические процессы, стимулирующие возникновение спермогенеза, возможно выступает в качестве показателя сниженного уровня у мужчины половых гормонов. Если наблюдается, что объем семенной жидкости превышается, то, как правило, это связано с наличием в организме инфекций и различных воспалений половых желез, что приводит к таким недугам, как везикулит или простатит.
- Вязкость семени должна составлять не более полсантиметра. При наличии болезней половых желез хронического и воспалительного характера наблюдается возрастание вязкости семенной жидкости, что способно привести к замедлению перемещения половой клетки мужчины в половые пути женщины, в частности во влагалище, а это напрямую оказывает влияние на способность к оплодотворению.
- Семя должно иметь белый цвет, возможно с желтым или серым оттенком. Если в сперме наблюдается кровь, то это свидетельствует о наличии таких заболеваний, как простатит и везикулит, возможно о травме детородных органов и существовании злокачественного новообразования, касающегося семявыводящих путей. О наличии инфекционных болезней, а также употреблении определенных медицинских препаратов и пищевых красителей может говорить сперма желтого цвета.
- Концентрация сперматозоидов в 1 миллиграмме семени должна составлять свыше 20 миллионов. Если концентрация спермиев в эякуляте уменьшена, такой состояние называется олигозооспермией. В случае, когда данный показатель снижен, значит, в работе яичек имеются различные нарушения. Этот показатель является основным в установлении причины возникновения мужского бесплодия, поскольку процесс оплодотворения происходит только при наличии соответствующей концентрации сперматозоидов. Полизооспермия – это процесс, когда концентрация спермий оказывается увеличенной, свыше 120 млн/мл. Такое состояние не исключает возможность зачатия.
- Подвижность сперматозоидов является достаточно значимым показателем. Нормой является когда А > 25 %, в частности и если A+B > 50 %. Когда их активность передвижений снижена, то это может стать причиной бездетности. Спермии с учетом подвижности делятся на группу А – высокая мобильность, при этом движение их прямолинейное. К группе В относятся маломаневренные спермотозоиды, их движение остается также прямолинейным, малоподвижные спермии с движением вращательного или колебательного характера включает группа С, бездвижные спермии — это группа D.
- В эякуляте объем спематозоидов должен быть свыше 60 миллионов.
- Необходимо чтобы количество живых спермиев превышало 50 процентов от общего их количества. Некроспермия – это когда у мужчины наблюдается уменьшение количества живых клеток. Зачастую такой процесс может встречаться при поражениях тканей яичек, в частности радиационного, инфекционного и токсического характера.
- Количество клеток сперматогенеза не должно превышать двух процентов.
- Морфология полноценных сперматозоидов должны составлять свыше 20 процентов. Несмотря на внешнее отличие спермиев, все они имеют анатомическую схожесть. Не способны естественным путем оплодотворить яйцеклетку морфологически неполноценные половые клетки, отличающиеся от соответствующих норм. На сперматогенез оказывает влияние значительное количество факторов: начиная от экологической обстановки, заканчивая питанием, состоянием не лишь яичек, а всего мужского организма.
- Кислотность спермы помогает определить наличие нарушений в репродуктивной функции мужчины. РН семени находится в норме, если показатель находится от 7,2 до 7,8. В случае отклонения от этих данных, это может подтверждать наличие воспалительного процесса в половых железах.
Процесс склеивания сперматозоидов называется агрегацией, при нормальных показаниях это явление должно отсутствовать. В случае наблюдения выраженной агрегации, это может являться причиной бесплодия.
Проведение оценки результатов спермограммы
Обычно доктор-андролог интерпретирует результаты выполненного анализа. В случае, когда все показатели находятся в пределах нормы, значит вероятность благополучного и незамедлительного зачатия предельно велика.
Если же при расшифровке наблюдаются различные отклонения, то доктор по истечению месяца со дня сдачи анализа, назначит выполнить повторное исследование. Поскольку существует вероятность, что показания спермограммы способны варьироваться, то лишь после нескольких исследований доктор уже сможет сделать окончательные выводы.
Следует сказать, что беря во внимание исключительно результаты анализа спермы нельзя точно поставить диагноз, это объясняется тем, что возможность оплодотворения зависит от большинства иных факторов, к примеру, как продолжительности полового акта и его регулярности, женского репродуктивного здоровья, возрастной категории пациента, а также его общего состояния здоровья.
Источник: https://hcv.zydus.su/spermogramma-pokazhet-vich/
Показывает ли спермограмма вич
Высокое содержание вируса в сперме людей, инфицированных ВИЧ-1, выявляют на всех стадиях заболевания, и оно соответствует содержанию вируса в плазме. Определенной зависимости между содержанием вируса в сперме и количеством CD4+-клеток в крови не выявлено. В некоторых исследованиях наблюдали корреляцию между этими параметрами; в других обнаруживали только слабую зависимость.
Изучение во времени больных, у которых произошло развитие СПИДа, показало, что концентрация вируса в сперме в большинстве случаев существенно увеличивается по мере прогрессирования заболевания.
Более высокая эффективность выделения вируса из спермы по мере уменьшения количества CD4+-клеток также подтверждает эти результаты.
Более того, исследование динамики во времени показало, что у большинства ВИЧ-1-инфицированных людей вирус периодически появляется в сперме, и такое периодическое появление отражает перераспределение ВИЧ-1 между спермой и кровью.
Как отмечали выше в отношении содержания вируса в плазме, появление наибольшего количества инфекционного вируса в генитальных выделениях ожидается во время острой фазы инфицирования и после появления симптомов заболевания.
В этом случае риск передачи вируса увеличивается, если мужчина с симптомами заболевания или с высоким содержанием вирусной РНК вступает в гетеросексуальные или гомосексуальные контакты.
Из спермы выделяются как вызывающие образование синцития (SI) варианты вируса (Х4), так и не вызывающие образования синцития (NSI) варианты вируса (R5).Большинство найденных вирусов, по-видимому, относятся к типу R5. В некоторых исследованиях РНК ВИЧ, связанная с клетками спермы, была обнаружена более чем в 80% исследованных образцов спермы, и содержание вируса там было ниже, чем в плазме. При наличии воспаления в половых путях или заболеваний, передающихся половым путем, концентрация ВИЧ в сперме увеличивается.
Другие исследования показали, что количество ВИЧ в сперме может не зависеть от степени вирусемии в плазме. Эти данные были получены при исследовании небольшой группы мужчин с высоким содержанием вируса в крови. Концентрация РНК в жидкой части спермы была сопоставима или превосходила таковую в плазме крови. Такие люди могут быть источником активного распространения вируса.
Количество вируса, выделяемого из спермы, было выше у мужчин с небольшим количеством CD4+-клеток. Тем не менее результаты различных исследований указывают на то, что наличие инфекционных вирусов, преимущественно восстановленных из инфицированных клеток, в семенной жидкости не обязательно соответствует клиническому состоянию больного.
ВИЧ-инфицированные клетки, обнаруженные в семенной жидкости с помощью метода гибридизации in situ. Увеличение, х40.
Кроме того, концентрация РНК ВИЧ в сперме не коррелирует с количеством ВИЧ-специфичных CD8+ клеток.
Эти и другие данные указывают на существование отдельного компартмента для ВИЧ в ткани семенников, где вирусы продуцируются некими другими клетками мужской половой системы.
Существование компартмента ВИЧ-инфекции в семенниках подтверждается тем, что вирус, обнаруживаемый в сперме, не всегда совпадает по биологическому фенотипу или генотипу с вирусом, выделяемым из крови (например, R5 и Х4) у одного и того же инфицированного человека.
Кроме того, в одном исследовании было показано, что при еженедельном измерении в течение 10 недель концентрации ВИЧ у 28% исследованных мужчин вирус в сперме не удавалось определить, у других 28% пациентов вирус постоянно присутствовал в сперме, и у 44% лиц он периодически появлялся. При этом в период исследований концентрация вируса в плазме не изменялась. Сходным образом не обнаружили корреляции между вирусемией в плазме и концентрацией вируса (измеренной с помощью ПЦР с обратной транскрипцией) в сперме и слюне при одновременном исследовании всех трех жидкостей.
Очевидно прямое инфицирование или местное воспаление в различных тканях организма могут существенно влиять на количество обнаруживаемого там вируса.
Реактивация цитомегаловирусной инфекции может увеличивать выброс ВИЧ в сперму.
Наконец с помощью культуральных методов или ПЦР вирус находят в сперме пациентов, несмотря на проведение противовирусной терапии, даже при низком содержании вируса в плазме, вплоть до неопределяемого.Эти данные, возможно, связаны с неспособностью некоторых лекарственных препаратов проникать через гематотестикулярный барьер и подчеркивают возможность передачи ВИЧ от инфицированного человека даже на фоне слабо выраженной вирусемии.
ВИЧ-инфицированные клетки в сперме
Очевидно, важной характеристикой генитальных выделений является наличие в них инфицированных вирусом клеток. В семенной жидкости их количество может варьировать от 0,01 до 5%.
Сперма здоровых неинфицированных мужчин обычно содержит более 1 миллиона лейкоцитов/эякулят, но содержание и качественный состав клеток может существенно различаться в разные дни у одного и того же человека (D.
Phillips, личная беседа).
Тем не менее ВИЧ-инфицированные клетки (>10 4 клеток/эякулят в некоторых случаях), по-видимому, являются более активным источником передачи, чем свободный инфекционный вирус. Кроме того, при наличии венерических заболеваний в семенной и вагинальной жидкостях обнаруживают значительно большее количество клеток воспалительного экссудата и, следовательно, клеток, инфицированных вирусом.
В одном исследовании ДНК провируса ВИЧ была обнаружена в клетках уретры при гонококковом уретрите, и количество зараженных клеток уменьшилось после лечения антибиотиками. К тому же в сперме, как и в крови, после длительной антиретровирусной терапии постоянно обнаруживают латентно инфицированные клетки. Необходимо выяснить их потенциальное значение в передаче заболевания.
Для внеклеточных жидкостей значения соответствуют количеству инфекционных частиц на миллилитр; для инфицированных клеток значения представлены в виде процента от общего числа клеток.
НИ — не известно. b Количество случаев обнаружения инфекционных вирусов или инфицированных клеток на общее количество исследованных образцов.
с Высокое содержание соответствует симптомам развитого заболевания.
источник
Вич и спид
Инфекционные заболевания, передающиеся половым путем (ИППП) — очень распространенная патология среди мужчин. Часто именно она является преградой на пути к зачатию и рождению здорового ребенка, так как инфекции ухудшают качество спермы и приводят к формированию воспалительных процессов в малом тазу.
Для диагностики ИПП могут брать мазок из уретры, либо эякулят. В первом случае полученный материал наносят на стекло и изучают под микроскопом. Этот метод является достаточно эффективным, но выявляет не все виды возбудителей. Во втором случае проводят ПЦР-анализ. Рассмотрим, что это такое, и какие возбудители можно выявить при помощи такого обследования.
Аннотация научной статьи по клинической медицине, автор научной работы — Митюрина Е.В., Перминова С.Г., Селимова Ф.Н., Попова А.Ю., Абубакиров А.Н
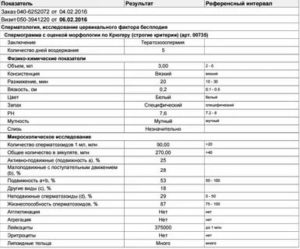
Цель исследования оценить показатели спермограммы мужчин, инфицированных ВИЧ и принимающих антиретровирусные препараты.Материалы и методы.
В проспективное исследование «случай-контроль» вошли 115 мужчин: в основную группу 51 пациент с ВИЧ-инфекцией, в контрольную группу 64 пациента с отрицательным результатом серологического исследования на наличие ВИЧ и нормальными показателями спермограммы . Проведена оценка 97 и 111 образцов спермы.
Статус пациентов с ВИЧ-инфекцией оценивали на основании данных о стадии и фазе заболевания, уровне вирусной нагрузки, уровне лимфоцитов CD3+, CD4+, CD8+ и длительности антиретровирусной терапии (АРВТ).Результаты. «Стаж» ВИЧ-инфекции варьировал от 2 до 9 лет (медиана 5лет). Антиретровирусные препараты принимали все пациенты. Медиана продолжительности приема препаратов 1,5 года.
У 48,4 % ВИЧ-инфицированных пациентов выявлена нормозооспермия. В структуре патозооспермии преобладала тератозооспермия (40 %), при этом доля патологических форм сперматозоидов у мужчин с ВИЧ-инфекцией была существенно больше по сравнению с таковой у мужчин без ВИЧ (соответственно 97 (96-98) и 96 (95-96) %, р = 0,0001).Объем эякулята (2,7 (2,0-3,4) и 3,1 (2,3-4,0) мл, р = 0,003), общее количество (89,1 (47,3-153,0) и 198,8(138,5-272,8) млн, р = 0,0001), концентрация (36(21-52) и 63,5(46-91) млн/мл, р = 0,0001), доля прогрессивно-подвижных (40 (31-53) и 55 (48,7-62,2) %, р = 0,0001) и жизнеспособных сперматозоидов (78 (71,5-81,0) и 84 (82-87) %, р = 0,0001) были статистически значимо меньше, а число неподвижных форм (50 (39-55,5) и 38 (31,7-42,2) %, р = 0,0001) существенно больше у ВИЧ-инфицированных пациентов, чем у мужчин без ВИЧ . Установлена отрицательная корреляция числа аномальных сперматозоидов c уровнем лимфоцитов CD4+ (г = -0,362, р = 0,026), длительности заболевания с концентрацией сперматозоидов (г = -0,242, р = 0,020), доли прогрессивно-подвижных форм категории В с длительностью заболевания (г = -0,241, р = 0,024). Длительность АРВТ отрицательно коррелировала с долей прогрессивно-подвижных сперматозоидов категории В (г = -0,224, р = 0,036). Доля сперматозоидов с фрагментированной ДНК была существенно больше у пациентов с ВИЧ-инфекцией, чем у мужчин без ВИЧ (соответственно 15,8 (12,4-23,0) и 9,95 (7,3-12,4) %, р = 0,001).Заключение. У ВИЧ-инфицированных пациентов, принимающих антиретровирусные препараты, усиливается фрагментация ДНК сперматозоидов и увеличивается доля их патологических форм. Доля аномальных форм сперматозоидов выше при низких показателях CD4+ лимфоцитов. Концентрация сперматозоидов снижается, а доля их неподвижных форм увеличивается при длительном течении ВИЧ-инфекции. АРВТ оказывает негативное влияние на подвижность сперматозоидов.
Источник: https://fitnespozitiv.ru/pokazyvaet-li-spermogramma-vich/
Для чего делают анализ спермы
Тест на спермограмму назначается для того, чтобы выявить количественные и качественные показатели семенной жидкости. Это необходимо, в первую очередь, для пар, которые не могут зачать ребенка. При этом врачи советуют не только сдавать сперму, если есть проблемы, но и при подготовке к зачатию. Некачественный эякулят может способствовать появлению неполноценного потомства.
Еще одним показанием к проведению спермограммы могут стать инфекционные и воспальтельные процессы в простате, они влияют на качество спермы. Для контроля над лечением проведение анализа семенной жидкости обязательно.
Доноры спермы сдают спермограмму обязательно, для оценки качества биоматериала. Врач может назначить такой анализ при травмировании половых органов, чтобы предупредить осложнения в репродуктивной системе.
Подготовка к сдаче семенной жидкости
Анализ спермограммы позволяет выяснить многие показатели здоровья мужчины. Чтобы получить адекватные результаты, к сдаче семенной жидкости необходимо тщательно подготовиться. Прежде всего, за три дня необходимо отказаться от спиртного и табака. Также запрещается посещать в эти три дня бани и сауны. За две недели нужно отказаться от антибиотиков.
Важным этапом подготовки является воздержание. Половую жизнь любого формата следует прекратить минимум на два дня. Но воздержание не должно длиться больше недели, поскольку это также исказит показатели. Необходимо проследить за физическими нагрузками и питанием.
Обязательно включить в рацион пищу, богатую витаминами. Нужно отказаться от тяжелой жирной еды и употреблять побольше фруктов и овощей.
Для точной оценки результатов, возможно, понадобится сдать анализ несколько раз. Промежуток между сдачами не превышает неделю.
Сдача спермы на анализ
Забор семенной жидкости происходит в медицинском учреждении. Делается это путем мастурбации в специальной комнате. В этом помещении обеспечивается стерильность и есть вся аппаратура для просмотра фото и видеофайлов.
Нельзя собирать сперму в презерватив, поскольку в анализ может попасть химическая смазка. Также не рекомендуется сдавать анализ методом прерванного полового акта.
В таком случае в эякулят могут попасть частички слизистой влагалища или женской смазки.Транспортировать сперму необходимо в течение 20 минут. Важно, чтобы при этом она не подвергалась воздействию низких и высоких температур.
Методы оценки эякулята
Показатели спермограммы оцениваются по нескольким параметрам. Есть классические методы исследования, а также расширенная спермограмма. Основными методами изучения являются микроскопический и макроскопический.
При микроскопическом исследовании рассматривают строение и морфологию спермиев. Также оценивают количество измененных патологических половых клеток и их подвижность.
Макроскопическое исследование показывает кислотность, вязкость, время разжижения, а также объем семенной жидкости.
Для полноценной оценки биологического материала используются дополнительные методы. К ним относится:
- Морфология сперматозоидов по Крюгеру. Метод помогает правильно оценить строение хвостика и головки спермия. Этот фактор влияет на возможность добраться до яйцеклетки и оплодотворить ее.
- МАР тест. Отдельное исследование, которое проводится с целью выявления антител к сперматозоидам. Мужской организм так устроен, что сперма для них – чужеродный материал. Если антител больше нормы, то они убивают половые мужские клетки и оплодотворение становится невозможным.
- НВА-тест. Выявляет, насколько сперматозоиды могут связываться с гиалоурановой кислотой. Это необходимо для того, чтобы спермий мог проникнуть в яйцеклетку.
- Фрагментация ДНК сперматозоидов. Определяет, насколько половые клетки мужчины способны правильно передавать генетический материал потомству.
Подробная спермограмма чаще всего сдается при подозрении на бесплодие и для того, чтобы оценить качество донорской спермы.
Как проверить спермограмму в домашних условиях
Что показывает спермограмма, в полной мере может оценить только медик, в лабораторных условиях. Для этого врачи оценивают все показатели спермограммы.
Те, кто интересуется, как проверить спермограмму в домашних условиях, должны понимать, что сделать это можно будет только зрительно. В первую очередь, необходимо оценить ее цвет. В норме сперма имеет мутный или молочный оттенок. Появление бурого или красного в сперме означает наличие патологии.
По количеству эякулята – за раз должно выделиться не менее 2 мл. Также биологический материал не должен быть слишком густым, поскольку это препятствует нормальному оплодотворению. Всю остальную оценку должны проводить специалисты.
Расшифровка анализов
При расшифровке анализов есть несколько основных моментов, на которые обязательно обращают внимание специалисты:
- Время разжижения спермы. После попадания во влагалище мужской эякулят должен некоторое время сохранять свою вязкость, а потом переходить в более жидкое состояние. Сперма не должна быть слишком жидкой и, в то же время, не являться сильно густой. Показатели изучаются в лаборатории, после сдачи спермограммы.
- Количество сперматозоидов. В норме их должно быть больше 20 миллионов в 1 мл эякулята.
- Подвижность спермиев. Чем больше подвижных и нормальных по строению сперматозоидов, тем больше шансов оплодотворить яйцеклетку.
Врач расшифровывает анализы и, если есть отклонения от нормы, назначает лечение. Также могут понадобиться дополнительные исследования и повторная сдача биоматериала.
В заключение
Спермограмма, по Википедии, – это анализ мужского эякулята. Этот тест назначается как мужчинам с трудностями в зачатии ребенка, так и для проверки спермы на качество. Также могут, при помощи таких анализов, установить диагнозы, связанные с простатой.
Важно правильно соблюсти процедуру сдачи и расшифровки результатов.
Источник: https://hcv.gepasoft.ru/mozhno-li-po-spermogramme-opredelit-vich/
