Можно ли беременеть когда есть хронический цервицит
Хронический цервицит – угроза будущей беременности
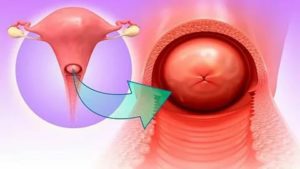
Шейка матки объединяет влагалищную и канальную часть. Если указанные области подвержены воспалительному процессу, диагностируется цервицит. При отсутствии своевременной терапии заболевание переходит в вялотекущую форму с периодическими обострениями и высоким риском развития осложнений.
Причины хронического цервицита
Гинекологическая практика показывает, что рассматриваемая патология преимущественно обнаруживается у женщин, которые не имеют постоянного сексуального партнера и неправильно подбирают варианты контрацепции (не используют презервативы).
На фоне приобретенных венерических болезней начинается цервицит – причины воспаления часто кроются в прогрессировании трихомониаза и гонореи.
Хламидиоз, сифилис и бактериальные инфекции (микоплазмоз, гонококкоз и другие) тоже предрасполагают к развитию заболевания.
Остальные факторы, провоцирующие хронический цервицит:
- спринцевания кислыми растворами;
- опущение репродуктивных органов;
- ухудшение работы иммунитета;
- избыток эстрогена;
- условно-патогенная флора (стрептококки, кишечная палочка, стафилококки и другие микроорганизмы);
- повреждения шейки матки, включая хирургические процедуры;
- воспаления органов мочевыделительной и половой системы (кольпиты, аднекситы, уретриты и другие);
- новообразования шейки матки;
- период менопаузы;
- вирусные инфекции, особенно герпетические;
- тяжелые аллергические реакции.
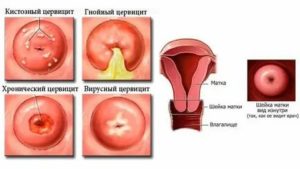
Хронический активный цервицит
Описываемая болезнь характеризуется вялым или латентным течением без специфических диагностических признаков. Если имеет место хронический цервицит с обострением, женщина замечает типичные симптомы воспаления. Активную фазу (рецидив) патологии проще выявить даже на плановом визите к гинекологу по внешним проявлениям на слизистых оболочках шейки матки.
Хронический неактивный цервицит
Данная форма заболевания может незаметно прогрессировать годами, особенно если женщина не посещает доктора регулярно и не сдает соответствующие анализы. Неактивный цервицит протекает скрыто, без характерных признаков. Он обнаруживается по косвенной симптоматике или на фоне сопутствующих недугов после распространения воспаления во влагалище (вагинит).
Признаки хронического цервицита
Латентный тип болезни прогрессирует медленно, поэтому не сопровождается клиническими проявлениями. Самостоятельно женщина не сможет заподозрить у себя хронический цервицит – симптомы вялотекущей формы патологии или отсутствуют, или выражены слишком слабо.
В редких ситуациях периодически наблюдаются скудные, мутные слизистые выделения из влагалища. Хронический цервицит часто диагностируется случайно, во время профилактического или планового гинекологического осмотра.
Его легче выявить при наличии других воспалительных заболеваний репродуктивной системы.
Хронический папиллярный цервицит
Одним из косвенных признаков поражения шейки матки является присутствие мелких доброкачественных новообразований слизистых оболочек – папиллом. Диагноз «хронический цервицит» устанавливается на основании лабораторного исследования такого отростка. Часто встречающейся причиной появления множественных папиллом считается вирус герпетического происхождения.
Хронический язвенный цервицит
Этот вид воспалительного процесса обнаружить проще из-за наличия на шейке матки глубоких открытых ран. Хронический цервицит с образованием мелких язв провоцируется бледными спирохетами – возбудителями сифилитических инфекций.
Для диагностики рассматриваемой формы заболевания рекомендуется ультразвуковое исследование. На мониторе будут явно видны эхопризнаки хронического цервицита.
Они включают патологические изменения слизистых оболочек шейки матки и влагалища, присутствие на их поверхности кровоточащих изъязвлений.
Хронический аутоиммунный цервицит
Существует форма воспаления с невыясненными причинами, когда клетки защитной системы организма начинают атаковать собственные здоровые ткани.
Аутоиммунный цервицит трудно диагностировать и лечить, потому что у него нет специфической симптоматики.
Факторы, которые спровоцировали заболевание, тоже нельзя установить, поэтому терапия патологии заключается в подавлении ее признаков и параллельной иммуносупрессии.
Хронический серозно-продуктивный цервицит
Данный тип воспаления характеризуется ороговением клеток многослойного плоского эпителия, выстилающего поверхность слизистых оболочек. Указанный цервицит матки иногда сопровождается инфильтратами возле мелких кровеносных сосудов. Внешне болезнь выглядит как новообразование белого или светло-бежевого цвета, которое можно увидеть только при тщательном гинекологическом осмотре.
Этот хронический цервицит склонен прогрессировать, особенно в сочетании с дисплазией и лейкоплакией. В таких случаях важно немедленно начать лечение, патологическое ороговение слизистого слоя эпителиальных клеток может постепенно развиться в злокачественную опухоль шейки матки или спровоцировать другие опасные последствия – бесплодие, полную дисфункцию репродуктивных органов.
Хронический диффузно-очаговый цервицит
Воспаление либо локализуется в ограниченной зоне, либо распространяется по всей поверхности слизистых оболочек. Диффузно-очаговый цервицит представляет собой комбинацию указанных процессов. Патологические механизмы протекают на всех участках шейки матки с формированием особенно воспаленных областей. В данных зонах могут появляться изъязвления и эрозии.
Хронический цервицит с койлоцитарной дистрофией
Если при лабораторном исследовании мазка или участка плоского многослойного эпителия обнаруживаются патологические клетки, более крупные, с неправильной формой и размером ядер, расположенные разрозненно или немногочисленными группами (койлоциты), высок риск развития вирусной инфекции. Так проявляется хронический цервицит шейки и папилломатозное поражение матки.
Одновременно наблюдаются дистрофические процессы в слизистых оболочках с изменением метаболизма, кровообращения и снабжения кислородом, структурными преобразованиями тканей. Описываемый хронический цервицит провоцируется вирусом папилломы человека. Он способен быстро прогрессировать и вызывать тяжелые осложнения, поэтому важно сразу разработать и начать терапию.
Как вылечить хронический цервицит?
Чтобы справиться с воспалительным процессом, необходимо установить все факторы, которые его спровоцировали.
Перед назначением любых медикаментов и манипуляций гинеколог определяет, что вызвало хронический цервицит – лечение должно соответствовать возбудителю патологии.
Подбор препаратов осуществляется на основании результатов лабораторных анализов (мазка, биохимии крови), исследования слизистых оболочек и ультразвуковой диагностики.
Цервикальная эктопия шейки матки с хроническим цервицитом
При рассматриваемой болезни часто присутствует псевдоэрозия – наличие цилиндрического эпителия в тех областях, где должен находиться плоский.
Неосложненная цервикальная эктопия при хроническом цервиците не требует специфической терапии. Она подлежит регулярному наблюдению, пока производится лечение основной патологии.
Если псевдоэрозия не исчезла самостоятельно после устранения хронического цервицита, от нее можно избавиться следующими способами:
- радиоволновая хирургия;
- лазерная терапия;
- криодеструкция;
- диатермокоагуляция.
Лечение хронического цервицита – препараты
Терапия вялотекущего воспаления является сложной задачей, требующей тщательной разработки комплексного подхода. Если причиной заболевания стало бактериальное заражение, после выявления возбудителя и определения степени его чувствительности к медикаментам проводится курс антибиотиков:
- хинолонов;
- тетрациклинов;
- макролидов;
- азалидов.
Лечение хронического цервицита шейки матки на фоне грибковой инфекции осуществляется посредством препаратов на основе флуконазола. Когда воспалительный процесс вызван вирусами, требуется применение:
- иммуномодуляторов;
- витаминов;
- противовирусных средств;
- специфических иммуноглобулинов.
Одновременно назначается симптоматическая терапия:
- коррекция гормонального баланса;
- удаление папиллом и кондилом;
- лечение сопутствующих болезней (кольпита, уретрита, сальпингоофорита и других);
- устранение псевдоэрозий;
- восстановление нормальной естественной микрофлоры во влагалище.
Для ускорения выздоровления обязательно рекомендуется местная терапия. Эффективны вагинальные свечи при хроническом цервиците с противовоспалительными, антибактериальными, противогрибковыми и антивирусными свойствами. В кабинете гинеколога часто проводится специальная обработка пораженных слизистых оболочек:
- С целью эвакуации патологических выделений и отмерших эпителиальных клеток из полости маточного канала в область зева вводится медицинский зонд. Его наконечник обматывается стерильной ватой, пропитанной щелочным (содовым) раствором.
- После удаления инфекционного содержимого вводится металлический зонд Плейфера. С его помощью полость обрабатывается перекисью водорода.
- Аккуратно очищенные слизистые смачиваются одним из антисептических растворов – азотнокислого серебра (2-10%), бриллиантовой зелени (1%), генцианвиолета (1-2%).
Представленные процедуры выполняются 1 раз в 5-6 дней. Они помогают:
- остановить воспалительные процессы;
- предотвратить распространение патологии на здоровые ткани;
- избежать осложнений.
Корректное лечение цервицита предполагает параллельную терапию и женщины, и ее постоянного полового партнера.
Если такого нет, важно следовать рекомендациям гинеколога по поводу сексуальной активности, регулярно посещать профилактические осмотры и сеансы ультразвукового исследования, сдавать вагинальный мазок.
Помимо гормональных методов контрацепции необходимо подобрать качественные барьерные приспособления.
Чтобы предупредить рецидив рассмотренного заболевания специалисты советуют заниматься профилактикой:
- Строго соблюдать правила интимной гигиены.
- Не допускать абортов.
- Беречься от заражения венерическими и другими инфекциями.
- Предотвращать развитие эндокринных нарушений.
- Следить за балансом гормонов.
Хронический цервицит – как лечить народными средствами?
Гинекологи скептически относятся к альтернативным способам терапии воспаления шейки матки. Единственный эффективный метод, как лечить хронический цервицит – комплексный медикаментозный подход, разработанный с учетом возбудителя и причины болезни.
Иногда допускается внутренний прием растительных средств (одновременно с курсом антибиотиков и противовирусных или после него), но спринцевания, введение тампонов или самодельных суппозиториев во влагалище запрещено.
Такая терапия может еще сильнее нарушить состав местного биоценоза и вызвать опасные осложнения.
Рецепт лекарства от хронического цервицита
Ингредиенты:
- листья березы бородавчатой – 7 г;
- зверобой продырявленный – 7 г;
- перечная мята – 7 г;
- листья и побеги малины – 7 г;
- полевой хвощ – 7 г;
- обыкновенная полынь – 7 г;
- кипяток – 240 мл.
Приготовление, применение
Высушенные и предварительно измельченные травы смешать. Залить растительное сырье вскипевшей водой, поместить на паровую баню, подержать 10-12 минут. Настоять раствор еще 1-1,5 часа, процедить напиток. Употреблять отвар за 20 минут до приема пищи трижды в сутки по трети стандартного стакана. Обязательно сначала подогреть средство. Терапию продолжать 8-9 дней.
Можно ли забеременеть при хроническом цервиците?
Латентный воспалительный процесс не препятствует зачатию, но значительно осложняет вынашивание. Хронический цервицит при беременности часто становится причиной:
- инфицирования плода и последующих нарушений его развития;
- преждевременных родов;
- недоразвития плаценты;
- выкидышей;
- замершей беременности;
- плацентарной недостаточности;
- врожденных пороков у ребенка.
Источник: http://www.my-sunshine.ru/khronicheskii-tservitsit-%E2%80%93-ugroza-budushchei-beremennosti
Хронический цервицит и беременность
Время чтения: мин.
Нет времени читать
Хронический цервицит в период беременности: особенности.
Хронический цервицит и беременность, понятия встречающиеся достаточно часто. К сожалению, в современном мире растет тенденция к незапланированным беременностям.
Достаточно часто и совершенно не ново, что в настоящее время большинство молодых людей отдает предпочтение формату свободных отношений, но мало кто из них задумывается о последствиях. Цервицит – это одно из таких неожидаемых последствий.
Заболевание в большей степени встречается у сексуально активных женщин и реже у женщин климактерического периода. Но все же наступает момент, когда женщина задумывается о беременности.
Стоит сказать, что выделяют как эндоцервицит при беременности на ранних сроках, так и экзоцервицит при беременности. То есть, воспаление самого цервикального канала либо же влагалищной части шейки матки.
Давайте рассмотрим вариант, когда женщина знает о своей проблеме и у нее возникает вопрос, а возможно ли забеременеть при цервиците? В этой ситуации все зависит не только от причины спровоцировавшей заболевание, степени выраженности клинических проявлений, стадии воспалительного процесса, но и последствиях которые оно влечет за собой. Конечно, в большинстве случаев, в гинекологической практике встречается хронический цервицита шейки. Можно ли беременеть при такой стадии течения заболевания. Да возможно, но стоит понимать риски, которые возникнут во время течения беременности.
Хронический процесс, говорит о присутствии в организме возбудителя заболевания. Необходимо понимать, что лечение цервицита возможно не на всех сроках беременности. В этом и кроется опасность данного заболевания.
Хотелось бы отметить, что важно понимать, что при некоторых специфических возбудителях, хронический процесс влечет пагубные последствия. Таким образом, можно ли забеременеть при хроническом цервиците специфической этиологии. Это вопрос сложный, но ответ прост- наступление беременности зависит от времени пребывания возбудителя в организме.
Как мы знаем хламидиоз в большинстве случаев приводит к бесплодию, а при вяло текущем хроническом процессе это не вызывает сомнения.
При хроническом цервиците можно забеременеть, но выносить ребенка является главной проблемой. Возникают спорные моменты относительно того, что негативнее скажется на ребенке: мощное этиотропное лечение или присутствие возбудителя во время вынашивания. Для прогнозирования возможных рисков у беременной и плода важную роль играет срок беременности. Довольно часто цервициты приводят к остановке развития плода (замершая беременность), самопроизвольному аборту(выкидыш).
Цервицит во время беременности приводит к задержке внутриутробного развития, развитию различных пороков. Кроме того при вынашивании цервициты в преобладающем большинстве случаев приводят к преждевременным родам. Воспаление шейки матки опасно на более поздних сроках и в родах. На таких сроках цервицит приводит к гидроцефалии и инфицировании новорожденного во время родов.
Цервициты, что это? У беременных воспаление шейки матки может быть и острой формы. Беременность не является болезнью и при условии, что ее течение ни чем не отягощено, женщина так же активно живет половой жизнью. Но, к сожалению, часто бывает, что при наличии провоцирующих факторов, возникает воспалительный процесс шейки матки.
Острый цервицит при беременности имеет такие же последствия, как и хронический. То насколько опасен острый цервицит, определяется причиной развития патологического процесса. При специфической этиологии заболевание несет угрозу распространения заболевания по восходящим путям. В большинстве случаев это приводит к замиранию плода.
В период родов острый процесс влечет инфицирование плода, половой инфекцией имеющейся у матери. Острый цервицит при беременности лечат преимущественно местно, препаратами выбора являются противовирусные и противовоспалительные свечи. Подбор препаратов для лечения цервицитов у беременных зависит не только от провоцирующего характера, но и срока гестации.
А как выглядит ситуация, когда у женщины острый цервицит, можно ли забеременеть. При цервиците, который находится в острой стадии забеременеть практически невозможно. В острой стадии ярко выражена клиническая картина, которая и препятствует наступлению беременности.
Имеет место быть и отсутствие интимной жизни из-за болевого синдрома при половом акте, характерного для этой стадии. Кроме того, очень часто цервицит протекает с сопутствующими патологиями и одной из них является эндометрит.
При таком сочетании не может быть и речи о беременности.
Во-первых, это сочетание воспалительного процесса шейки матки и матки одновременно, которое приводит к формированию спаечного процесса в малом тазу.
Образование спаек и хроническое течения заболевания препятствует наступлению беременности, провоцирует выкидыши, нарушается процесс имплантации плодного яйца. Нередко при острых цервицитах диагностируют внематочную беременность. Делая выводы, стоит отметить, что можно забеременеть при цервиците и этот диагноз в большинстве случаев не препятствует наступлению беременности. Но его сочетание с беременностью крайне нежелательно.
В преобладающем большинстве случаев развитие беременности на фоне воспалительного процесса шейки матки несет угрозу здоровью матери и ребенка. Лечение цервицитов при беременности сложное и также отрицательно влияет на внутриутробное развитие плода.
Особую опасность представляет цервицит на ранних сроках, до 12 недель беременности, когда происходит внутриутробная закладка всех органов.
Для профилактики развития цервицита во время беременности рекомендуется соблюдать правила личной гигиены, на ранних сроках воздержаться от половых отношений.
Если женщина ведет активную половую жизнь во время беременности использование презервативов обязательно. При выявлении каких-либо симптомов срочно обращаться к лечащему врачу и не заниматься самолечением.
Лечение хронического цервицита специфической этиологии должно проводиться вместе с половым партнером, так как основной причиной являются ИППП.
Цервицит при беременности: отзывы
Цервицит – это воспалительный процесс, который нарушает нормальное функционирование органа. При беременности все хронические патологии организма переходят в активную фазу. Это обусловлено тем, что во время беременности снижается иммунная реакция организма.
Хроническое течение заболевания является скрытой угрозой для нормального течения беременности. В некоторых случаях является причиной отсутствия наступления беременности.
По отзывам большинства специалистов, а так же самих беременных частота выкидышей резко возрастает при хроническом цервиците.
У преобладающего большинства женщин вызывает тревогу и переживания выделения при цервиците. У беременных отзывы о перенесенном заболевании достаточно негативны. На протяжении всей беременности характер выделений может меняться от обильных мутных до скудных с гнойными примесями.
Большой риск и тревогу вызывает лечение на ранних сроках. Лечение подразумевает прием антибактериальных препаратов, которые влияют на внутриутробное развитие плода.
Кроме того, по отзывам многих женщин, хронический цервицит после родов в большинстве случаев приводит к развитию эндометрита.
: Хронический цервицит. Лечение, признаки
Источник: https://lecheniye-matki.ru/xronicheskij-czerviczit-i-beremennost.html
Цервицит шейки матки при беременности: причины, симптомы, диагностика. Лечение цервицита во время беременности
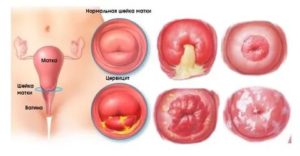
Воспаление слизистой оболочки шейки матки в гинекологии именуют цервицитом. Патология может протекать скрыто и быстро переходить в хроническую форму, ухудшая женское здоровье. При беременности болезнь может возникать на любом сроке, часто нарушая ее течение. Опасно ли это заболевание и как лечить цервицит при беременности?
Что такое цервицит при беременности
Цервицит ― появление очага воспаления на шейки матки, провоцирующего характерный комплекс симптомов: патологические выделения, дискомфорт во влагалище, болезненность в лобковой области, проблемами с мочеиспусканием.
Если острая стадия остается незамеченной или проводится неполноценное лечение, цервицит переходит в хроническую форму. Это состояние более опасное, ведь вызывает появление эрозий, утолщение тканей шейки матки, распространение инфекции вверх по репродуктивной системе женщины.
Интересно! Цервицит встречается довольно часто, поскольку шейка матки является своего рода барьером, который сдерживает проникновение инфекции в матку. Поэтому при попадании любой патогенной флоры во влагалище создаются все условия для цервицита, чтобы инфекция не пошла выше.
Болезнь характерна для женщин детородного возраста (18-45 лет), поскольку они ведут активную половую жизнь, что способствует заражению инфекционными заболеваниями. Но наибольшая опасность заключается в том, что цервицит может быть только вторичным заболеванием и часто протекает бессимптомно.При беременности случается первичное развитие цервицита на фоне падения иммунитета.
В этой ситуации воспаление вызывается нарушением микрофлоры влагалища, в котором превышается количество кокковой флоры и грибков, при этом патогенного возбудителя в мазке нет, например, гонококка или хламидий.
Но не исключается и развитие цервицита шейки матки при беременности специфического характера, то есть, вызванного возбудителями венерических болезней или вирусами.
На заметку! Неспецифическая флора, вызывающая цервицит, проникает во влагалище из прямой кишки при помощи лимфы, через кровоток, а специфическая флора ― исключительно половым путем.
Цервицит при беременности: причины развития
Беременные женщины более склонны к появлению любой формы цервицита, что объясняется их пониженным иммунным статусом. Причиной появления этой гинекологической патологии служит проникновение условно-патогенной или патогенной флоры и ее размножение при благоприятных для этого условиях.
Основными провоцирующими факторами цервицита при беременности являются:
- Травмы шейки матки в ходе гинекологических манипуляций.
- Рубцовые деформации шейки.
- Беспорядочные половые связи.
- Новообразования на шейке матки доброкачественного характера.
- Наличие эктропиона (выворота оболочки шеечного канала).
Важно! Цервицит чаще протекает в паре с другими заболеваниями ― вульвовагинитом, эрозиями, полипами, бартолинитом, ЗППП.
Как проявляется цервицит при беременности
Особенности клинической картины могут отличаться у каждой женщины, поскольку зависят и от возбудителя болезни, и от общего состояния женского здоровья, и от сопутствующих заболеваний.
К общим симптомам цервицита относят:
- Обильные влагалищные выделения в виде густой слизи или гноя. Также выделения могут быть просто желтоватыми или полностью отсутствовать.
- Резкая или ноющая боль в самом низу живота, часто отдающая в прямую кишку.
- Жжение во влагалище (если цервицит вызван грибками).
- Боль при мочеиспускании (если инфекция уже распространилась на уретру).
- При осмотре заметно покраснение и отечность слизистой оболочки, могут быть кровоподтеки.
- Общее самочувствие женщины остается неизменным.
Важно! Иногда цервицит диагностируется только при постановке на учет, поскольку ранее протекал в скрытой форме.
Диагностика цервицита при беременности
Цервицит определяют не только с помощью визуального осмотра шейки матки, но и проведения инструментальных и лабораторных тестов.
- Бактериальный посев. Позволяет обнаружить и точно идентифицировать возбудителя цервицита. Анализ отображает степень воспалительного процесса, устанавливает чувствительность бактерии к антибиотику.
- Анализ мочи. Исследование позволяет оценить степень распространения инфекции.
- Кольпоскопия. Обследование проводит гинеколог для определения степени поражения шейки.
Цервициты при беременности: лечение патологии
Терапия цервицита в гестационном периоде имеет ряд особенностей. Лекарства подбирают с учетом их влияния на беременность, чтобы они не вызвали осложнений. Немаловажную роль в выборе тактики лечения играет возбудитель болезни, срок беременности и форма цервицита. По этой причине лечение всегда проводится по индивидуально составленной схеме.
Основные группы лекарств для лечения цервицита:
- Антибиотик Сумамед для лечения кокковой инфекции, или антибактериальные средства из группы макролидов, если цервицит вызван хламидиями.
- Нестероидные противовоспалительные средства, например, таблетки Индометацин (снимают воспаление и отек).
- Антисептики (Хлорофиллипт, Цитеал, Хлоргексидин).
- Иммуномодуляторы (свечи Генферон).
- Противогрибковые препараты (Флюкостат, Клотримазол).
- Вагинальные антибактериальные свечи (Бетадин, Тержинан);
- Пробиотики для нормализации микрофлоры влагалища.
Важно! Цервицит, вызванный половыми инфекциями, лечится у обоих половых партнеров независимо от результатов анализов мужчины.
Цервицит во время беременности: осложнения у женщины
Цервицит при беременности нельзя оставлять без внимания. Этот недуг плохо сказывается как на самой беременности, так и на родах и дальнейшем восстановлении женщины в послеродовом периоде.
К факторам риска относят:
- Внутриутробное заражение плода вредоносными бактериями. Это грозит септическим поражением слизистых оболочек, кожи и органов малыша.
- На ранних сроках может возникать неполноценность цервикального канала, что провоцирует прерывание беременности.
- Проникновение патогенов, вызывающих венерические болезни, в амниотические воды провоцирует фитоплацентарную недостаточность, уродства плода, мертворождение.
- Острое воспаление может запускать процесс преждевременного родового процесса.
- У женщины повышается риск серьезных родовых осложнений (разрывы, рубцевание и эрозирование) и развитие эндометрита.
Важно! Такой перечень возможных осложнений чаще возникает у женщин с длительным течением цервицита, который не вылечен до конца. Это свидетельствует о том, что хронический цервицит и беременность совмещать нежелательно, а если это случилось ― сразу же проходить полноценное лечение.
Возможна ли беременность после цервицита
Воспаление шейки не оказывает пагубного влияния и не нарушает проходимость шеечного канала. Поэтому при своевременном лечении цервицит не препятствует полноценному оплодотворению.
В то же время нужно понимать, что хронический цервицит или воспаление, вызванное в результате венерических болезней, может распространяться на остальные репродуктивные органы, вызывая выкидыши, непроходимость фаллопиевых труб и прочите патологии. Поэтому женщине с осложненным цервицитом вряд ли удастся забеременеть естественным путем и выносить малыша. Ей придется хирургическим путем избавляться от спаек и рубцов, а в некоторых случаях единственным способом забеременеть остается ЭКО.
Беременность при цервиците: отзывы
Цервицит довольно часто возникает у беременных женщин, поэтому есть множество отзывов о течение недуга в этом периоде.
В большинстве случаев цервицит вызывается грибками и простыми кокками по причине снижения иммунитета. Это состояние корректируется приемом пробиотиков и местных антисептиков в виде свечей.
После прохождения лечения анализы улучшаются, и воспаление проходит. Грозные осложнения не встречаются.
Есть и другие отзывы, в которых идет речь о цервиците специфической природы, когда воспаление вызывают половые инфекции. Тут все намного серьезнее, ведь большинству женщин приходится принимать антибиотики, чтобы они смогли родить здорового малыша.
Цервицит ― болезнь, которую нужно лечить еще до момента зачатия. Так вы избавитесь от возможных последствий и без проблем выносите малыша. Если же болезнь застала вас врасплох, не отказывайтесь от лечения, иначе вас ждет немало опасных последствий!
: Признаки и лечение цервицита
Источник: https://beremennuyu.ru/cervicit-shejki-matki-pri-beremennosti-prichiny-simptomy-diagnostika-lechenie-cervicita-vo-vremya-beremennosti
Можно ли забеременеть при цервиците: Определение, Причины, Диагностика, Цервицит и беременность
В нашей сегодняшней статье мы обсудим один из самых распространенных гинекологических диагнозов – цервицит. Очень часто молодые пациентки слышат такой диагноз от своего гинеколога, к сожалению, не всегда четко понимая суть и последствия этого диагноза. Наиболее часто молодых женщин репродуктивного возраста, волнует вопрос: «Можно ли забеременеть с цервицитом?»
Определение
В патологии шейки матки очень важно разобраться с основными понятиями, поскольку не то, что пациенты, даже врачи смежных специальностей, иногда путаются с терминологией.
Итак, цервицит – это воспалительный процесс в тканях шейки матки любой этиологии. О возможных причинах воспаления мы поговорим ниже.
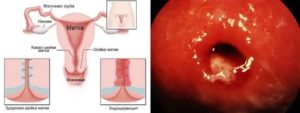
- Эрозия шейки матки – наверное, самый «популярный диагноз», который слышит каждая вторая пациентка на приеме у гинеколога. На самом деле, вы удивитесь, но такого диагноза не существует. Еще много десятков лет тому назад «эрозией» стали называть любое покраснение на шейке матки. В ряде случаев, это покраснение было тем самым воспалением или цервицитом, но чаще всего – это, так называемая, эктопия призматического эпителия – совершенно физиологическое состояние у молодых женщин, в примерном возрасте до 30 лет. Под эрозией же, в истинном понимании, имеется в виду дефект, рана или, проще говоря, «ссадина» на слизистой оболочке шейки матки – например, травма после грубого полового акта или манипуляции.
- Эктопия – физиологическое состояние, при котором цилиндрический эпителий, который в норме находится в канале шейки матки, остается на ее наружной поверхности, обращенной во влагалище. Дело в том, что эпителий канала шейки матки и эпителий поверхности шейки матки – это два принципиально различных по строению и клеточному составу эпителия. Цилиндрический эпителий имеет в своем составе один тонкий слой клеток, эпителий поверхностной части – много слоев плоских клеток. В связи с этим, на фоне многослойного плоского эпителия, эктопия или «выворот» цилиндрического действительно выглядит, как ярко-красное пятно, но это не травма или дефект, просто так выглядит этот тип эпителия. В ходе закладки половых органов и их развития эктопия есть у каждой пациентки, у кого-то, до начала половой жизни и первого осмотра, в зеркалах призматический эпителий успевает «спрятаться» в канал, у кого-то эктопия остается существовать длительно. Чем раньше девушка начала жить половой жизнью, тем больше шансов встретить у нее данное состояние. Еще раз подчеркиваем, эктопия – это не болезнь и не «эрозия», это совершенно физиологическое состояние, при условии того, что шейка матки и ее ткани здоровы, что подтверждено мазками на цитологию и кольпоскопией. Для лучшего понимания ситуации пациентками, врачи иногда оставляют термин «псевдоэрозия» или «ложная эрозия».
Рис. Эктопия шейки матки
Рис. — Взятие цитологического мазка (Осторожно! Рис. содержит шокирующий контент)
Взятие цитологического мазка, в данном случае – из цервикального канала. На фото четко видна граница между двумя типами эпителия – нежно-розовый многослойный и ярко-розовый призматический.
Шейка матки полностью покрыта нежно-розовым однородным многослойным эпителием, цилиндрический эпителий полностью «спрятан» глубоко в канал. О такой шейке гинекологи говорят «чистая».
Рис. — Чистая шейка матки (Осторожно! Рис. содержит шокирующий контент)
А вот так выглядит тот самый цервицит – воспаление в тканях шейки. Мы видим воспаленную ярко-красную ткань и патологические, похожие на гной, выделения.
Рис. — Цервицит (Осторожно! Рис. содержит шокирующий контент)
Подытожим наш пункт с определениями:
- «Эктопия шейки матки» НЕ РАВНО заболеванию или патологии. Если эпителий здоров, то ни в каких агрессивных мерах воздействия, он не нуждается.
- Термин «Эктопия шейки матки» РАВНО термину «эрозии шейки матки» РАВНО упрощенному для понимания термину «псевдоэрозии шейки матки».
- Термин «Цервицит» НЕ РАВНО термину «эктопии шейки матки». Воспаление может быть как в шейке с псевдоэрозией, так и в визуально «чистой».
- «Эктопия шейки матки», при условии ее здоровья, оцененного путем мазков и кольпоскопии, не является противопоказанием к наступлению беременности, никак не влияет на зачатие, протекание беременности и родов!
- Цервицит оказывает непосредственное влияние на наступление и протекание беременности.
Причины
Вернемся к причинам воспаления или цервицита. Вызвать воспалительный процесс могут множество факторов:
- Вирусы – наиболее часто в воспалении и изменениях в тканях шейки матки участвуют вирусы семейства папилломавирусов, а именно вирусы папилломы человека высокого канцерогенного риска или ВПЧ ВКР. Именно эта группа вирусов не только вызывает тот или иной вид цервицита, но и у склонных к этому пациенток вызывает предраковые изменения шейки матки или дисплазии, в конечном итоге, приводя к раку шейки матки. Чуть реже вирусный цервицит вызывают вирусы семейства герпеса и цитомегаловируса, эти вирусы непосредственно не приводят к раку шейки матки, но вот их комбинация с ВПЧ значительно потенцируют действие последнего, облегчая его «черное дело».
Рис. — Кольпоскопия шейки матки с наличием вирусного поражения и дисплазией - Бактерии – в принципе, вызвать воспаление могут совершенно любые бактерии, но наиболее часто шейку матки поражают инфекции группы ИППП или инфекции, передающиеся половым путем – гонококки, хламидии, уреаплазма, микоплазма.
- Простейшие – наиболее часто речь идет о трихомонадах. Они часто поражают шейку матки, вызывая, так называемый «клубничный цервицит».
Рис. — Клубничный цервицит - Химические реагенты – любые агрессивные химические вещества, как в составе лекарственных препаратов для местного использования, так и изначально чужеродные нежным слизистым вещества. Такие вещества типа соды, уксуса, аскорбиновой кислоты, марганцовки, борной кислоты, концентрированных отваров трав и так далее, можно встретить в столь любимых многими женщинами спринцеваниях и вагинальных тампонах.
- Физические воздействия – любое физическое «насилие» над тканями шейки матки – травмы тупым предметом, ожоги, последствия грубых манипуляций и прочее.
- Атрофические процессы – отдельная группа состояний слизистых оболочек полового тракта, наиболее часто возникающее у пациенток в период менопаузы, когда падает уровень половых гормонов. При дефиците эстрогенов слизистые шейки матки и влагалища истончаются, клетки становятся атрофичными, не накапливают достаточно питательных веществ, более подвержены любым сторонним влияниям и легче поддаются повреждению.
- Комбинации этих факторов – например, наличие ИППП у конкретной пациентки очень ослабляет местный иммунитет влагалища и шейки матки, способствуя проникновению вируса папилломы человека и повышая риск развития предраковых состояний шейки матки.
Диагностика
Очень часто диагноз «цервицит» пациентка слышит сразу после осмотра на кресле, без получения результатов мазков или проведения кольпоскопии. Это в корне неверное действие врача, поскольку «на глазок» диагноз «цервицит» не выставляется, за исключением редких случаев, когда картина слишком типична («клубничная шейка», гнойные выделения и прочее).
В обязательный перечень диагностики, любой патологии шейки матки, входят следующие исследования:
- Взятие мазков на флору из трех точек – вагина, шейка матки и уретра. Для каждой точки существуют свои нормы показателей. Повышение числа лейкоцитов и изменение состава флоры в мазке из шейки матки, говорит о воспалительном процессе в ней.
- Обязательное взятие мазка на раковые клетки. Этот мазок может также носить название цитологический, «на онкоцитологию» или на атипичные клетки – это все синонимы. Этот мазок также берется специальной щеточкой из двух точек – с поверхности шейки матки и из ее канала. Лаборант или врач цитологической лаборатории, оценивает клеточный состав и исключает наличие подозрительных на рак или предраковые состояния клеток.
Рис. — Взятие мазка на раковые клетки
В данном случае используется щеточка, которая берет мазок одноврменно из обеих точек – это очень удобно и быстро. - Кольпоскопия – осмотр шейки матки специальным увеличительным прибором с применением специальных проб. Такое обследование обязательно показано пациенткам с «псевдоэрозией» шейки матки. На кольпоскопии можно выявить подозрительные участки на шейке, оценить признаки воспаления, а также под «контролем глаза» взять участок шейки на гистологическое исследование – взять биопсию.
- Биопсия шейки матки – взятие кусочка шейки матки для последующего изучения его в гистологической лаборатории. Разумеется, такое исследование делается не каждой пациентке, а по ряду показаний, в частности – подозрении на рак или предрак, негативных результатах кольпоскопии или цитологии.
- Взятие анализов на ИППП и ВПЧ – необходимо при наличии воспалительного процесса, подтвержденного мазками или при изменениях в клеточном составе мазков, или определенных результатах биопсии.
Только лишь после комплекса обследований и получения воспалительных результатов мазков, явных признаков воспаления на кольпоскопии или получения биопсии с готовым диагнозом типа «хронический цервицит» или «обострение хронического цервицита», можно окончательно выставлять диагноз и назначать то или иное лечение.
Цервицит и беременность
Большинство пациенток задаются вопросом: «Можно ли забеременеть при воспалении шейки матки?» Однозначного ответа нет. Все зависит от активности процесса, его природы и множества других факторов. Можно сказать, что любой воспалительный процесс в женской половой сфере, однозначно снижает шансы не только на зачатие, но и на дальнейшее вынашивание.
Как цервицит мешает зачатию и протеканию беременности?
- Цервицит, вызванный инфекциями группы ИППП, однозначно снижает шансы на наступление беременности, поскольку данные инфекции вызывают не только воспаление в шейке матки, но могут подниматься и выше – в полость матки и трубы. Они повреждают ткани эндометрия, препятствуя имплантации плодного яйца, а также повреждают эпителий маточных труб, мешая продвижению сперматозоидов и яйцеклеток.
- Активное воспаление в шейке матки при уже наступившей беременности опасно невынашиванием беременности. Шейка матки – это совершенно особый орган в вынашивании беременности. До наступления родов шейка выполняет роль замка и барьера. Воспалительный процесс ослабляет этот барьер, шейка может размягчаться и раскрываться задолго до предполагаемого срока родов. Это состояние называется ИЦН или истмико-цервикальная недостаточность. Это основная причина поздних выкидышей, преждевременных родов, а, соответственно, и детской смертности и инвалидности.
- Как мы уже говорили, воспаление в шейке матки далеко не всегда только ею и ограничивается. В ряде случаев, оно может «ползти» выше – в полость матки, к плодным оболочкам и плоду, вызывая еще одно тяжелое осложнение под названием ВУИ или внутриутробное инфицирование плода. Это еще одна причина выкидышей, преждевременных родов, тяжелых инфекционных осложнений у новорожденного. Та инфекция, что поддерживала цервицит у матери, у плода и новорожденного может вызвать пневмонию, гепатит, менингит и прочие тяжелейшие заболевания.
- В факторе бесплодия важным остается также фактор «шеечного бесплодия». Это особый тип конфликта между мужчиной и женщиной, при котором в слизи шейки матки у женщины содержаться антитела, убивающие и повреждающие сперматозоиды мужчины. Истинные причины данного фактора полностью не изучены, однако много данных говорят о влиянии хронического цервицита на данный момент.
Заключение
Разумеется, можно встретить немало рассказов о том, что женщины с цервицитом беременели и рожали здоровых детей безо всякого лечения. Никто не спорит, все зависит от каждой конкретной ситуации. Однако обследование шейки матки в рамках подготовки к беременности – обязательное условие.
Источники
- «Методы исследования в гинекологии» цикл лекций БГМУ, 2007-2014 годы
- «Кольпоскопия. Атлас и руководство» Э. Бургхард
- «Гинекология» Г.М. Савельева и В.Т. Бреусенко, 2007 год
- «Практическая кольпоскопия» С.И. Роговская, Москва, 2010 год
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/cervicitis/mozhno-li-zaberemenet/
Как протекает цервицит при беременности и можно ли забеременеть при наличии воспаления
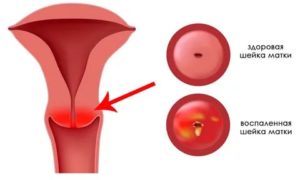
Каждая женщина, прежде чем забеременеть, должна пройти тщательное обследование, вылечить все имеющиеся патологии. Но бывает, что заболевания возникают на фоне изменений, происходящих во время вынашивания потомства.
Одной из часто диагностируемых патологий в гинекологии является цервицит (воспаление шейки матки). Патология может протекать бессимптомно и быстро переходить в хроническую стадию. Она чревата серьезными последствиями для матери, ребенка.
Важно своевременно выявить заболевание и назначить адекватное лечение, которое поможет женщине, не навредит плоду.
В статье вы узнаете, как сочетается цервицит и беременность, что провоцирует развитие патологии у будущих мам. Рассмотрим, можно ли забеременеть при наличии воспалительного процесса и к каким последствиям он может привести.
Причины во время вынашивания плода
Причиной цервицита шейки матки является инфекция. Она попадает в слизистую или цервикальный канал через кровь и лимфу, во время половой связи или контактным методом из прямой кишки.
Вызвать воспаление в органах репродуктивной системы может и условно-болезнетворная флора — кокковые возбудители, кишечная палочка, грибки, хламидии, микоплазма, трихомонада, вирусы.
При нормальном иммунитете кислотная среда во влагалище способна побороть проникающую внутрь болезнетворную флору либо она способна присутствовать внутри и не вредить организму.
Когда женщина беременеет, под влиянием гормональных изменений меняется уровень рН вагинального секрета, который до беременности являлся естественным барьером для проникновения инфекции в репродуктивные органы. Среда становится менее агрессивной, условно-болезнетворная флора начинает активно размножаться, провоцировать развитие воспалительного процесса.
Дополнительные факторы развития цервицита у беременных:
- травматизация ШМ в предыдущих родах, аборты;
- применение внутриматочной спирали, ее удаление перед беременностью;
- новообразования доброкачественного характера .
Спровоцировать развитие воспаления у беременной на фоне общего снижения иммунитета может плохая гигиена и наличие соматических патологий в анамнезе.
Статья по теме — воспаление шейки матки: причины и лечение
Методы диагностики
Поскольку врачу нужно подобрать максимально щадящую схему лечения цервицита, следует тщательно провести диагностику и точно определить причину развития воспалительного процесса. Кроме гинекологического осмотра может понадобиться ряд других исследований:
- бакпосев с определением чувствительности к антибиотикам. Материал для исследования берется из цервикального канала, влагалища и уретры;
- мазок на микрофлору из влагалища;
- анализ вагинального секрета на определение уровня рН;
- общий анализ мочи. При воспалительных процессах повышается уровень лейкоцитов;
- кольпоскопия точнее устанавливает степень поражения.
Может понадобиться специальная диагностика ДНК-зондом или иммуноферментный анализ.
Чем опасен для плода и женщины
Цервицит при беременности опасен не только для будущей матери, но и для плода. Патология может влиять на течение беременности, на процесс родоразрешения, состояние женщины после рождения малыша. Воспалительный процесс может стать причиной следующих нарушений:
- заражение эмбриона в утробе матери болезнетворными микроорганизмами, что приводит к септическому поражению слизистых оболочек, кожного покрова и органов плода;
- на ранних сроках беременности из-за неполноценности маточного канала может произойти выкидыш;
- когда причиной цервицита являются патологии, передающиеся половых путем, проникновение их возбудителя в амниотические воды становится причиной фитоплацентарной недостаточности, уродства плода, его мертворождения;
- острое течение воспалительного процесса может спровоцировать преждевременное родоразрешение;
- у рожениц повышается вероятность развития серьезных послеродовых осложнений, в виде разрывов, рубцов, эрозий, развития эндометрита.
Риск возникновения этих осложнений намного выше у женщин с хроническим цервицитом.
Возможные проявления болезни
Симптоматика может отличаться. На провяления влияет форма цервицита, общее состояние пациентки и сопутствующие патологии. Проявления схожи с другими гинекологическими болезнями. Основные признаки воспалительного процесса у беременной:
- обильные слизистые или гнойные вагинальные выделения, которые могут иметь желтоватый цвет или полностью отсутствовать;
- резкие или ноющие болевые ощущения в нижней части живота с проекцией в область ануса;
- при грибковом цервиците может ощущаться жжение в вагине;
- во время гинекологического осмотра визуализируется краснота, отечность слизистой, а также мелкие кровоподтеки;
- общее состояние женщины от патологии не изменяется. Это становится причиной позднего обнаружения патологии у беременных во втором триместре во время постановки на учет.
Если возбудитель воспалительного процесса ВПЧ, на шейку матки могут появиться кондиломы. При герпетической инфекции вся шейка может быть покрыта сплошной эрозией, слизистая становится рыхлой. При хламидиях симптоматика может отсутствовать. Если же патологию вызвали кокковые инфекции, то выделения из влагалища имеют сероватый оттенок и неприятный, резкий аромат.
Можно ли забеременеть
Влияет ли воспаление шейки матки влияет на способность к зачатию ребенка?
Наступление беременности при воспалении возможно. В большинстве случаев не нарушается проходимость цервикального канала, у сперматозоидов отсутствуют преграды для дальнейшего продвижения к яйцеклетке.
Но прежде чем решиться на зачатие, женщина должна подумать, стоит ли подвергать жизнь будущего ребенка и осознанно обрекать его на развитие вблизи источника постоянной инфекции.
При хроническом цервиците, когда воспалительный процесс протекает длительно, вероятность наступления беременности минимальная. За время развития воспаления в цервикальном канале формируются рубцы, спайки, а шейка матки теряет свою эластичность, уплотняется и утолщается.
Для женщин с хронической патологией шансы на зачатие природным путем сравнимы с нулем. Чтобы зачать ребенка естественным методом, нужно точно выявить возбудителя патологии, устранить воспаление, восстановить проходимость цервикального канала. Может понадобиться хирургическая операция.
Если все манипуляции будут тщетными, семейной паре рекомендуется зачатие через ЭКО.
Возможность беременности после лечения
Поскольку цервицитом не деформируется маточный канал, воспаление не оказывает на него пагубного влияния и проходимость после адекватной терапии полностью восстанавливается. После лечения наступление беременности возможно, если воспалительный процесс не распространился на другие органы.
Хроническое течение заболевания и, спровоцированное венерическими болезнями, может стать причиной самопроизвольных абортов, непроходимости маточных труб, развития других отклонений, препятствующих естественному наступлению беременности.
Если у женщины развились осложнения из-за хронического воспалительного процесса в ШМ, ей может понадобиться операция по удалению спаек, рубцов. Иногда единственным шансом на успешное зачатие может стать процедура ЭКО.
Особенности лечения
Лечение цервицита во время беременности проводится очень бережно. Максимально снижается вероятность влияния препаратов на развитие плода. Разработкой схемы лечения должен заниматься исключительно лечащий акушер-гинеколог.
Устранить патологию нужно как можно раньше, в особенности, когда имеет место хронический цервицит. Если недуг обнаруживается на первых неделях беременности, можно использовать только препараты местного применения, свечи с противовоспалительным эффектом.
В остальном схема лечения разрабатывается в зависимости от возбудителя воспалительного процесса, может включать в себя препараты следующих групп:
- средства от грибковых инфекций – Гексикон, Ливарол, Пимафуцин, Клотримазол, Иконазол. Эти препараты помогут устранить Кандидоз. Дозировка прописывается врачом в зависимости от срока беременности. Перорально нужно принимать Флюкостат или Дифлюкан;
- препараты широкого спектра действия с противомикробным эффектом – свечи Бетадин, Тержинан, Клион Д. Использовать суппозитории можно, начиная со второго триместра. Они снимают воспаление, борются с вирусами, бактериями и простейшими;
- для стимуляции иммунитета назначают свечи Виферон, подавляющие активность вирусных инфекций, и иммуномодуляторы – Генферон;
- если воспаление вызвано кокковыми инфекциями могут понадобиться антибиотики – Сумамед, когда цервицит спровоцирован хламидиями, лечение проводится антибактериальными препаратами из группы макролидов, хинолинов или тетрациклинов;
- для снятия воспаления, отечности прописывают нестероидные противовоспалительные медпрепараты – Индометацин;
- для проведения антисептических мероприятий используется Хлорофиллипт, Хлоргексидин, Цитеал;
- для нормализации состояния влагалищной микрофлоры принимаются пробиотики и пребиотики.
Когда цервицит спровоцирован венерическими патологиями, лечение должны проходить оба партнера. Через 2-2,5 месяца после родов женщине нужно будет обязательно пройти контрольное обследование у лечащего гинеколога.
Источник: https://MatkaMed.ru/drugie-zabolevaniya/tservitsit-i-beremennost
