Плохое качество яйцеклеток это бесплодие
Возраст как причина снижения репродуктивного потенциала. Донорство ооцитов
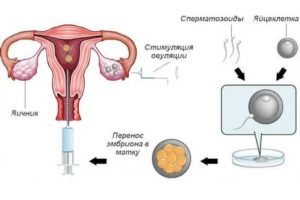
Специализация: гинекология
ВОЗРАСТНОЕ СНИЖЕНИЕ РЕПРОДУКТИВНОЙ ФУНКЦИИ НЕИЗБЕЖНО. СКОРОСТЬ ЭТОГО СНИЖЕНИЯ ОПРЕДЕЛЯЕТСЯ СОЧЕТАНИЕМ ГЕНЕТИЧЕСКИХ ФАКТОРОВ И ВЛИЯНИЯ ОКРУЖАЮЩЕЙ СРЕДЫ.
ДАННАЯ ОСОБЕННОСТЬ ЖЕНСКОГО ОРГАНИЗМА ДАЕТ ВОЗМОЖНОСТЬ ЗАЧАТИЯ В ТОМ ВОЗРАСТЕ, КОГДА МОЛОДАЯ ЗДОРОВАЯ ЖЕНЩИНА МОЖЕТ ПОЛНОЦЕННО ЗАБОТИТЬСЯ О СВОИХ ДЕТЯХ.
ОКОНЧАТЕЛЬНОМУ УГАСАНИЮ РЕПРОДУКТИВНОЙ ФУНКЦИИ ПРЕДШЕСТВУЕТ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД, В КОТОРОМ СПОСОБНОСТЬ К ЗАЧАТИЮ УЖЕ КРАЙНЕ НИЗКА.
В позднем репродуктивном периоде у женщины еще присутствуют менструации, но способность к зачатию резко снижается. Гормональная функция яичников прекращается в возрасте менопаузы, то есть обычно ближе к 50 годам. На практике после 40 лет получить беременность с собственными ооцитами даже при ЭКО достаточно сложно.
КОГДА НАЧИНАЕТСЯ ПОЗДНИЙ РЕПРОДУКТИВНЫЙ ПЕРИОД?
В настоящее время он сдвинут уже к 35–38 годам.
Такое увеличение возраста объясняется современными социальными реалиями, в которых женщина откладывает рождение детей на возраст после 30 лет из-за необходимости обучения, получения профессии, карьеры и создания материальной базы для будущих детей. Но мало кто из женщин знает, что инволютивные процессы, снижающие вероятность спонтанной беременности, начинаются уже после 30 лет и после 35 лет значительно ускоряются.
КОГДА ЗАКАНЧИВАЕТСЯ РЕПРОДУКТИВНЫЙ ВОЗРАСТ?
По определению ВОЗ, репродуктивный возраст определен до 49 лет. Это значит, что у большинства женщин к 49 годам теряется способность к спонтанной беременности. Но на самом деле данная способность у большинства женщин теряется значительно раньше.
И это данные средние по популяции, не учитывающие синдром преждевременного истощения яичников и оперативные вмешательства на яичниках. Зная это, врачам необходимо вовремя ориентировать пациенток на вспомогательные репродуктивные технологии, а не тратить время на восстановление естественной фертильности.
Существует представление, что женщина способна к зачатию до тех пор, пока у нее присутствует менструация и определяются фолликулы. Но в подавляющем большинстве случаев это не так.
Каковы же основные патогенетические механизмы снижения фертильности у женщин старшего возраста? Их всего два: снижение количества яйцеклеток и снижение качества яйцеклеток, причем вторая причина мешает зачатию значительно больше, чем первая, а врачи часто учитывают только количество яйцеклеток, ориентируясь на количество фолликулов на УЗИ.Известно, что с возрастом все меньше фолликулов инициируются к росту в каждом цикле. Так, по данным M. Faddy и R.
Gosden, в возрасте 20–25 лет ежедневно происходит рост 50 примордиальных фолликулов, в 34–35 лет – 17 фолликулов, а в 44–45 лет – не более трех, да и скорость атрезии фолликулов после 36 лет возрастает вдвое, что, конечно, приводит к истощению фолликулярного резерва.
Но, казалось бы, для беременности достаточно одной яйцеклетки, тогда почему же она не наступает даже при наличии трех и более яйцеклеток? Именно потому, что для беременности необходима одна генетически и морфологически полноценная яйцеклетка, способная к оплодотворению. А вот именно таких яйцеклеток после 35 лет становится катастрофически мало и с каждым годом все меньше. Поэтому, чтобы получить полноценную яйцеклетку после 40 лет, приходится переработать большое количество материала. Иногда удается попасть на такую яйцеклетку с первой попытки ЭКО, и тогда мы получаем беременность с первого раза. Но зачастую приходится повторять попытки именно по причине плохого качества получаемых эмбрионов.
ЧТО ПРОИСХОДИТ С ЯЙЦЕКЛЕТКАМИ С ВОЗРАСТОМ?
Результаты цитогенетического анализа ооцитов, полученных у пациенток различных возрастных групп, показывают планомерное увеличение их дегенеративных форм у женщин старше 35 лет. По данным Боярского К. Ю. и Гайдукова С. Н.
, в ооцитах обнаруживаются деформация и лизис структурных элементов, фрагментация и вакуолизация ядра и другие визуальные признаки клеточной дегенерации. В геноме эмбрионов, полученных из ооцитов женщин старшей возрастной группы, значительно увеличивается частота хромосомных аномалий.
Чаще всего встречаются анеуплоидии из-за нерасхождения хромосом или запаздывания хромосомы при анафазном движении. Анеуплоидии могут проявляться моносомией или трисомией по какой-либо паре хромосом.
Наиболее часто встречающиеся трисомии – это синдром Дауна (21 пара), синдром Эдвардса (18 пара) и синдром Патау (13 пара), а моносомии – это синдром Шерешевского-Тернера (Х-хромосома).
Но их частота очень условна, так как эти патологии чаще диагностируются у доношенных плодов именно потому, что возможно донашивание беременности и рождение ребенка с данными патологиями.
Трисомии же по остальным парам приводят к полной нежизнеспособности эмбрионов и, соответственно, к прерыванию беременности на более ранних сроках и поэтому остаются недиагностированными и неучтенными. Именно благодаря им частота невынашивания у женщин старшей возрастной группы значительно выше, чем у молодых женщин. Данные, учитывающие распространенность хромосомных аномалий не только у новорожденных, но и у абортусов, позволяют сделать вывод, что у женщин старше 42 лет до трети всех зачатий имеют отклонения в генетике эмбрионов. Более же грубые нарушения в генетике яйцеклетки приводят к тому, что она не оплодотворяется и беременность попросту не наступает.
ПОКАЗАНИЯ ДЛЯ ИСПОЛЬЗОВАНИЯ ДОНОРСКИХ ООЦИТОВ ПОДРАЗДЕЛЯЮТ НА АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ
Абсолютные показания
- Дисгенезия гонад.
- Синдром преждевременного истощения яичников или синдром резистентных яичников.
- Посткастрационная аменорея вследствие удаления яичников, химио- терапии или лучевой терапии.
- Естественная менопауза.
Относительные показания
- Резкое снижение овариального резерва, при котором в предыдущих попытках стимуляции яичников ооциты не были получены или полученные ооциты оказались плохого качества.
- Риск передачи детям генетических заболеваний
Как преодолеть достаточно серьезный барьер генетики на пути к беременности?
Пути здесь два. Первый – это повторять процедуры ЭКО до тех пор, пока не удастся получить жизнеспособный эмбрион. Этот способ достаточно сложен и с финансовой точки зрения, и с точки зрения гормональной нагрузки на организм женщины. Одним из путей решения этих проблем может быть применение ЭКО в естественном цикле.
Данный вид ЭКО используется, если у женщины в процессе стимуляции не удается вырастить больше одного ооцита. При нем не применяются стимулирующие препараты, пунктируется только один фолликул, выросший у женщины самостоятельно. Это позволяет уменьшить гормональную нагрузку на организм женщины в ходе многочисленных стимуляций, а также удешевить каждую попытку ЭКО.
Но существенным недостатком данного метода является высокая частота преждевременной овуляции фолликула, когда на протяжении нескольких месяцев не удается произвести пункцию фолликула по причине его овуляции до пункции. На практике же получить беременность даже ежемесячными процедурами ЭКО у женщин старшей возрастной группы достаточно сложно, а зачастую и невозможно.
На сегодняшний день не существует способов улучшить качество ооцитов у женщины и заставить работать ее яичники лучше, поэтому возникает необходимость брать яйцеклетки у женщин, у которых они хорошего качества и достаточного количества. В связи с этим более выгодным видится второй путь – это использование донорских ооцитов.Безусловно, решение об использовании донорского материала должна принимать исключительно супружеская пара. Врач обязан разъяснить, что данный ребенок не будет генетически родным для женщины, а будет генетически родным только мужчине. Переходить к использованию донорского материала необходимо, исключительно если все остальные способы получения беременности в данной паре исчерпаны.
Очевидной причиной более высокой эффективности программ ЭКО с использованием донорских ооцитов является то, что в них используются яйцеклетки молодых женщин, имеющие лучшее качество, в которых значительно реже встречаются хромосомные аберрации.
Это доказывает, что для наступления беременности важнее качество ооцитов, а не соматический и гинекологический статус пациенток (не учитывая, конечно, грубую соматическую или гинекологическую патологию, препятствующую наступлению и вынашиванию беременности). В настоящее время к донорским ооцитам обращаются до 20% пациенток, выполняющих ЭКО.
Такому увеличению частоты использования донорского материала в последнее время поспособствовало значительное усовершенствование методов криоконсервации эмбрионов, позволяющее обеспечить 95% выживаемости эмбрионов после разморозки. Применяемая в настоящее время витрификация эмбрионов позволяет замораживать, хранить и размораживать эмбрионы без потери их качества и жизнеспособности.
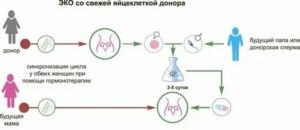
Поэтому в большинстве донорских программ используются именно замороженные эмбрионы. Это более удобно, не требует синхронизации циклов биологической матери и донора ооцитов и позволяет максимально адекватно подготовить эндометрий реципиента к переносу эмбрионов.
Обследование донора ооцитов проводится практически в том же объеме, что и при стандартной подготовке к программе ЭКО, дополнительно необходимо заключение психиатра и генетическое обследование. Донором ооцитов может быть соматически, психически и гинекологически здоровая женщина 19–35 лет.
Согласно существующему законодательству использование донорских ооцитов возможно только при полном информированном согласии обоих супругов и донора ооцитов. Обязательно оформление соответствующих нормативных документов.
Финансовые вопросы регламентируются либо пациентами самостоятельно (например, в случае привлечения в качестве донора ооциов родственников или знакомых пары), либо специализированными юридическими агентствами. Медицинскому персоналу следует воздержаться от финансовой стороны вопроса. В заключение хотелось бы сказать, что получение беременности у женщин старшего репродуктивного возраста – достаточно сложная, трудоемкая и длительная работа. Учитывая длительность и малую результативность этих усилий, зачастую пациентка отчаивается получить беременность и отказывается от дальнейшего лечения. В эти моменты возможно и даже желательно использовать помощь психологов, которая позволяет женщине наименее болезненно пережить все этапы необходимого лечения.Материал опубликован в специализированном издании для врачей ProTest, выпуск 5, май 2016 г. При использовании материалов ссылка на журнал обязательна.
Источник: https://oxy-center.ru/for-doctors/specialistam/vozrast-kak-prichina-snizheniya-reproduktivnogo-potentsiala-puti-preodoleniya-besplodiya-u-zhenshchi/
Как улучшить качество яйцеклеток

Яйцеклетками называются женские половые клетки, которые при оплодотворении сперматозоидом превращаются в зародыш. Количество яйцеклеток у женщины ограничено и определено так называемым овариальным резервом.
Первичные клетки – предшественники ооцитов – образуются еще на ранних эмбриональных сроках плода женского пола. Максимальное их количество регистрируется у пятимесячного плода и достигает нескольких миллионов. Значительная часть этих клеток деградирует еще во внутриутробном периоде.
При рождении их количество не превышает одного миллиона единиц, а к 7-ми годам снижается еще примерно в три раза.
Поскольку яйцеклетки присутствуют в женском организме с рождения, то на протяжении многих лет вплоть до исчерпания их ресурса на них воздействует все те же факторы, которые оказывают влияние на организм.
Но в отличие от органов, ооциты лишены механизма регенерации, т.е. они не обновляются, как клетки кожи, печени, почек, легких и т.д.
Это означает, что состояние яйцеклеток во многом определяется образом жизни девушки, начиная с момента зачатия.
Созревание яйцеклетки начинается в фолликулах – специальных «мешочках», образующихся в яичниках.
Под действием отдельных половых гормонов в течение менструального цикла образуется один доминантный фолликул, который разрывается примерно на 14-день, выпуская половую клетку (процесс овуляции).
Фимбрии маточной трубы (специальные пальчиковые образования на ее концах обращенные в брюшную полость) захватывают яйцеклетку в просвет маточной трубы.
Там она ожидает сперматозоид, и если происходит оплодотворение, она начинает свое движение к матке посредством сокращения гладкой мускулатуры труб и двигательной функции ее ресничного эпителия. Этот путь занимает у оплодотворенного ооцита около недели. Если она не встречается со сперматозоидом, то разрушается и начинается отторжение эндометрия с менструальными выделениями.
Внешние признаки низкого качества яйцеклеток
Известно, что репродуктивные показатели яйцеклеток снижаются с возрастом. Поэтому одним из характерных показателей состояния половых клеток, к сожалению, является то, насколько женщина молода. На рубеже 38-40 лет в женском организме запускается механизм гормональных изменений, связанных с завершением детородной функции.
Этот процесс протекает плавно, но тенденция к снижению качества яйцеклеток сохраняется.
Не следует воспринимать эту информацию категорично, ведь медицина знает множество случаев, когда женщины рожают абсолютно здорового первенца, хотя по статистике все-таки с возрастом риск генетических нарушений возрастает, а частота наступления беременности снижается, как и частота родов.
С высокой вероятностью судить о состоянии яйцеклеток также можно и по изменению характера менструального цикла. При снижении продуктивности ооцитов он укорачивается, а выделения становятся скудными.Такая картина характерна для наступления ранней менопаузы, но может носить и временный характер, будучи обусловлена стрессами либо заболеваниями.
Более точно определить репродуктивную способность яйцеклеток помогут лабораторные исследования и УЗИ.
Как улучшить яйцеклетки перед ЭКО
Экстракорпоральное оплодотворение (ЭКО) помогает сперматозоиду встретиться с яйцеклеткой и проникнуть внутрь.
Все остальное остается во власти природы, поэтому исход программы во многом определяет состояние родительского материала.
Перед процедурой ЭКО необходимо добиться максимально высокой репродуктивной способности ооцитов, которые будут отбираться при пункции. Это повысит шансы оплодотворения и трансплантации эмбриона.
На состояние яйцеклеток благоприятно влияет подготовительный период, в ходе которого женщина ведет максимально здоровый образ жизни. В этот период необходимо исключить:
- употребление алкоголя, курение, прием наркотических средств;
- вредные (пустые) продукты, тяжелую пищу, содержащую канцерогены, трансжиры, консерванты, избыток калорий, простые углеводы;
- воздействие токсических веществ;
- нервные потрясения и стрессовые состояния.
Низкая продуктивность ооцитов плохо сказывается на развитии эмбриона. Поэтому очень важно получить от женщины перед ЭКО самые лучшие яйцеклетки. Между тем у дам после сорокалетнего рубежа только 15-20% яйцеклеток могут считаться качественными.
Кроме здорового образа жизни, полноценного питания, один из факторов повышения продуктивности ооцитов – регулярная половая жизнь. Занятия сексом устраняют застойные явления в органах малого таза, способствуя снабжению их кислородом и питательными веществами, ускоряя обменные процессы в их тканях. Хорошее здоровье яичников, безусловно, сказывается и на состоянии ооцитов.
Важную роль в репродуктивных способностях женщин играет ее рацион питания. Один из ключевых факторов – нормализация массы тела (норма ИМТ 18,5-25). Следить нужно не только за калорийностью рациона, но также за балансом макроэлементов, и употреблять больше пищи, содержащей витамины, минералы.
Отмечается позитивное воздействие на репродуктивную систему полиненасыщенных жирных кислот, богатых растительным маслами, первое из которых – льняное. Чтобы покрыть потребность в этих полезных веществах, достаточно двух столовых ложек в день.Желательно пройти курс такой «маслотерапии» в период подготовки к беременности, или заменить его на прием капсул омега 3.
Медикаментозная терапия, направленная на улучшение яйцеклеток, назначается в случаях, когда прежде были неудачные попытки ЭКО. А также, если для этого есть показания, основанные на анамнезе и лабораторных исследованиях.
Что вредит яйцеклеткам?
Поскольку продуктивность ооцитов напрямую зависит от иммунитета и общего тонуса организма, напрямую и косвенно навредить им может все, что ухудшает здоровье. Если выделить самый значимый фактор, то им окажется образ жизни. Он может быть здоровым и нездоровым. В это понятие входит:
- питание;
- физическая нагрузка;
- продолжительность сна;
- эмоциональное состояние.
Среди вредных привычек, не считая тяжелых наркотиков, на первом месте по оказанию вреда для репродуктивности женщины оказывается табакокурение. В табачном дыме содержится большое количество токсинов, которые проникают во все ткани организма. Яйцеклетка легко угнетается токсичными веществами.
В таком состоянии растет риск усложнения зачатия и аномального развития плода. Алкоголь тоже вреден, поскольку оказывает токсическое воздействие на организм. Стоит отметить, что в умеренных количествах и качественный алкоголь женщина может себе позволить. Выпить бокал красного вина на каком-то торжестве – вреда не будет.
Тем не менее с курением необходимо расставаться.
Для восстановления организму нужен восьмичасовой сон. Хроническое недосыпание неизбежно приведет к сбоям в работе нервной системы и понизит иммунитет, что обязательно отразится и на свойствах половых клеток.
Для будущих мам, проходящих по протоколу ЭКО, очень важно благоприятное эмоциональное состояние. Нужно научиться справляться с волнением без фармакологии. Для этого рекомендуется изначально сконцентрироваться на выполнении этапов программы, сохраняя сдержанный оптимизм относительно ее результатов.
Активный образ жизни помогает не только держать тело в тонусе, но и поддержке высокого психоэмоционального состояния. Умеренная физическая нагрузка ускоряет метаболизм и способствует нормальной работе эндокринной системы, столь важной для состояния ооцитов.
Причиной ухудшения продуктивности яйцеклеток и даже бесплодия могут стать гинекологические заболевания, в частности поликистоз яичников (СПКЯ), эндометриоз, мочеполовые инфекции. В этом случае необходимо проводить специфическое лечение, в зависимости от патологии.
Можно ли улучшить состояние яйцеклеток после 40 лет?
Улучшить характеристики ооцитов можно на любом этапе репродуктивного возраста. Для этого нужно выполнять все те же требования, которые рекомендуются женщинам в подготовительный период. Существует ряд фармакологических препаратов, действия которых помогают восстановить работу яичников.
В них входят такие вещества, как инозитол, ДГЭА, фолиевая кислота, полиненасыщенные жирные кислоты, L-аргинин нормализуют работу репродуктивной системы женщины. Но назначать лекарства должен только врач.
В противном случае можно нанести ущерб собственному здоровью и получить гормональный дисбаланс.
Для продления фертильности и улучшения функциональных свойств яйцеклеток женщинам рекомендуется ввести в рацион продукты богатые витаминами С, Е, В, D, а также такими минералами, как цинк и йод.Современные методы вспомогательной репродуктивной медицины позволяют женщинам за сорок располагать ранее взятыми ооцитами, подвергнутых криоконсервации (заморозке). Такие клетки можно разморозить чрез много лет, и они будут пригодны для оплодотворения и трансплантации.
Источник: https://KRMed.ru/articles/kak_uluchshit_kachestvo_yajcekletok.html
Как улучшить качество яйцеклеток: 6 факторов, влияющих на способность к зачатию
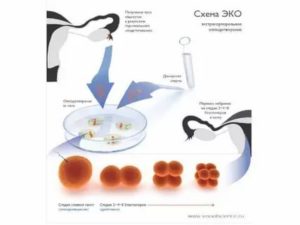
Для успешного зачатия ребенка имеет значение не только количество, но и качество яйцеклеток. Половая клетка не должна иметь дефектов.
Ооциты низкого качества не годятся для оплодотворения, и женщина становится бесплодной. Но даже если сперматозоид соединится с дефектной яйцеклеткой, эмбрион окажется нежизнеспособным.
Он прекратит свое существование на ранних сроках – перестанет делиться раньше, чем достигнет полости матки.
Повлиять на качество яйцеклеток мы практически не в силах. Процесс созревания ооцитов скрыт от глаз и подчиняется своим законам. Все, что мы можем – снизить негативное влияние окружающей среды на репродуктивную систему. У здоровой женщины нормально функционируют яичники, созревают полноценные яйцеклетки и высоки шансы на зачатие ребенка.
Как сохранить яйцеклетки здоровыми
Фолликулярный запас яичников закладывается внутриутробно. Девочка рождается с незрелыми ооцитами, которые ждут своего часа. С начала полового созревания фолликулы каждый месяц проходят трансформацию в яичниках. Один из них становится зрелой яйцеклеткой и может дать начало новой жизни.
При созревании ооциты уязвимы. Токсины, облучение, нехватка питательных веществ сказываются на их качестве. Они накапливают внутренние клеточные дефекты. Такие яйцеклетки не способны к оплодотворению и формированию жизнеспособного эмбриона.
Риск развития дефектных ооцитов увеличивается с возрастом. Чем старше женщина, тем меньше шансов на зачатие здорового ребенка. Но есть и другие факторы, влияющие на качество ооцитов. Вот как их устранить.
Сохраняйте спокойствие
На функционирование репродуктивной системы влияют многие гормоны, в том числе:
- Эстроген, прогестерон и тестостерон. Они регулируют менструальный цикл. При дисбалансе гормонов яйцеклетка не созревает.
- Гормоны щитовидной железы. При нехватке или избытке Т3 и Т4 нарушается рост и дифференцировка яйцеклеток.
- Кортизол – гормон стресса. Кратковременный выброс кортизола не опасен — гормональный баланс быстро восстанавливается. Однако при длительном и сильном стрессе организм настраивается на выживание. Снижается выработка эстрогена, репродуктивная функция подавляется, и циклы становятся ановуляторными.
Гормональный сбой возникает на фоне стресса, при регулярном недосыпе и хронической усталости. Берегите себя – не нервничайте, спите не меньше 8 часов в день, больше отдыхайте.
Будьте в курсе
Дисбаланс гормонов наблюдается при гинекологических и соматических заболеваниях. Эндометриоз, гипофункция щитовидной железы, сахарный диабет мешают полноценной работе яичников и губят яйцеклетки. Регулярно обследуйтесь у гинеколога и терапевта – не запускайте болезни.
twimg.com
Например, эндометриоз можно выявить на ранних стадиях, но только если женщина проходит ежегодные осмотры. Обнаружив болезнь, врач назначит лечение, затормозит рост очагов. При запущенном эндометриозе очаги растут, яйцеклетки не созревают или выходят дефектными, зачатие не случается. Пройдите обследование и лечение у специалиста, чтобы сохранить возможность стать матерью.
Питайтесь правильно
Для гармоничного развития яйцеклетки нужны питательные вещества:
- Белок – строительный материал для клетки. Много белка содержится в красном мясе, рыбе и курице. Вегетарианцам стоит обратить внимание на творог, сыр, чечевицу, бобовые и орехи.
- Омега-3 жирные кислоты. Они не образуются в организме и могут попасть только с пищей. Источники жирных кислот: растительное масло, морская рыба, шпинат.
- Антиоксиданты – защита от свободных радикалов, разрушающих клетки. Богаты антиоксидантами фрукты и ягоды, бобовые, орехи и зеленый чай.
Иллюстрация: organicwoman.ru
Принимайте витамины
Витамины и микроэлементы влияют на работу яичников. Для созревания полноценных яйцеклеток нужна фолиевая кислота, йод, цинк и молибден. Не обойтись без витамина D – он влияет на рост и дифференцировку клеток.
Важную роль играет инозитол – он повышает чувствительность тканей к инсулину, препятствует появлению дефектных яйцеклеток и участвует в развитии зародыша.
Назначить витамины и биологически активные добавки может только врач.
Больше двигайтесь
Яичники хорошо работают при адекватном кровотоке в полости таза. Чтобы усилить приток крови, нужно повысить физическую активность. Можно ходить в фитнес-клуб, записаться в тренажерный зал или заниматься дома. Полезны будут пешие прогулки, плавание, йога.
На пользу пойдут упражнения для мышц живота и таза — наклоны, скрутки, планка.
Откажитесь от вредных привычек
Злоупотребление спиртными напитками негативно сказывается на состоянии ооцитов. Ученые предполагают, что алкоголь проникает в фолликулы и может повредить яйцеклетки. Однако никто не определял уровень этилового спирта в яичниках. У врачей пока нет данных, какое количество алкоголя можно считать безопасным.
Курение также не пойдет на пользу женщине. Ученые выяснили: никотин, углекислый газ, цианид сигаретного дыма губят яйцеклетки, делают их уязвимыми для мутаций и повышают риск созревания дефектных ооцитов. У курящих женщин чаще выявляется бесплодие и раньше наступает климакс.
Как проверить качество яйцеклеток
Чтобы оценить качество яйцеклеток, нужно обратиться к гинекологу и пройти обследование:
- Анализ крови на гормоны: АМГ, ФСГ, ЛГ, эстрадиол, ингибин B.
- УЗИ яичников с подсчетом антральных фолликулов.
Эти методы позволяют определить овариальный резерв (запас яйцеклеток) и косвенно оценить их качество. Но точно сказать, пригодны ли ооциты для оплодотворения, можно только в программе ЭКО после пункции фолликулов.
Повлиять на яйцеклетки можно только одним способом – снизить негативное влияние на яичники. Старайтесь правильно питаться, откажитесь от вредных привычек, больше отдыхайте и высыпайтесь. Заботьтесь о своем теле, ведь качество яйцеклеток зависит от вашего здоровья.
Подписывайтесь на канал и ставьте палец вверх!
Источник: https://zen.yandex.ru/media/mcrm/kak-uluchshit-kachestvo-iaicekletok-6-faktorov-vliiaiuscih-na-sposobnost-k-zachatiiu-5cd30283c6dcb700b36c9c72
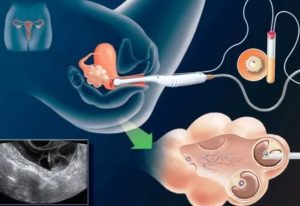
Почему яйцеклетка не оплодотворяется при ЭКО?
Целый ряд различных заболеваний приводит к бесплодию, причем мужское бесплодие встречается так же часто, как и женское. Но есть небольшой процент пар, причины бесплодия у которых так и не выявлены. Почему яйцеклетка не оплодотворяется иногда выяснить очень сложно. Больным рекомендуют воспользоваться вспомогательными репродуктивными технологиями, сделать ЭКО.
Многим парам ЭКО помогло стать счастливыми родителями, но бывает и неудачное ЭКО. Одной из причин неудачи является то, что не оплодотворяется яйцеклетка при ЭКО.
Почему так происходит и как этого избежать?
Причины этого явления еще недостаточно изучены, и хотя почти в каждом протоколе бывают случаи, что не оплодотворилась яйцеклетка при ЭКО, часть оплодотворенных яйцеклеток обычно составляет 70%. Это считается хорошим показателем, но он может быть различным в разных клиниках, когда зависит от методики проведения, питательной среды или опыта эмбриолога.
Но даже в самых благоприятных условиях, у опытного эмбриолога бывает, что при ЭКО не оплодотворились яйцеклетки, или из 15—16 развивающихся фолликулов только 1—2 ооцита оплодотворяются.
Даже такие ооциты могут оказаться некачественными и не имплантироваться при переносе.
Чтобы понять, почему не оплодотворяется яйцеклетка при ЭКО, нужно поэтапно изучить процедуру созревания и извлечения ооцитов.
Для получения яйцеклеток женщине проводят контролируемую стимуляцию яичников. В зависимости от диагноза, гормонального фона используют короткий или длинный протокол, для их проведения применяют различные гормональные препараты.
Организм каждой женщины может по-разному отреагировать на тот или иной препарат.
Так, неправильно подобранное лекарственное средство, дозировка, могут привести к тому, что во время стимуляции разовьется мало фолликулов, или, наоборот, возникнет синдром гиперстимулированных яичников.
За созреванием фолликулов наблюдают по УЗИ, и когда они достигают размера 18—20 мм, проводится пункция. Во время пункции не из всех фолликулов получают созревшие яйцеклетки.Некоторые из фолликулов не имеют яйценосного бугорка, с возрастом в яичниках женщины количество таких фолликулов увеличивается, поэтому количество фолликулов на УЗИ не всегда соответствует количеству полученных яйцеклеток.
Почему яйцеклетка не оплодотворяется. Гипотезы
Качество ооцитов также бывает различным. Фолликулы созревают неравномерно, и судить о том зрелая, недозрелая или перезрелая яйцеклетка находится в фолликуле только по его размеру, нельзя.
Незрелая яйцеклетка, причины ее незрелости могут быть связаны с видом протокола, препаратами, используемыми при нем, состоянием яичников, не выявленными генетическими мутациями не всегда оплодотворяется.
Есть разные гипотезы, почему яйцеклетка не оплодотворяется при ЭКО:
- недостаточное количество рецепторов на внешней оболочке ооцита, к которому должен прикрепиться сперматозоид для оплодотворения или их отсутствие;
- патологии блестящей оболочки, которые препятствуют проникновению сперматозоида, это может быть связано с наследственностью, мутациями;
- толстая внешняя оболочка ооцита, бывает у перезрелых яйцеклеток;
- другие факторы, которые не были учтены при подготовке к ЭКО, например, антиспермальные антитела у мужчины, не обнаруженные ранее, или технические накладки, когда ооциты извлекли, а сперму получили с опозданием.
Рекомендации врачей
Яйцеклетка в организме женщины жизнеспособна в течение 12—24 часов, а на питательных средах этот срок может сократиться.
Чаще всего точно узнать, почему не оплодотворилась яйцеклетка при ЭКО не удается, так как еще не разработаны методы, позволяющие определить зрелость яйцеклетки до процедуры.
Поэтому если не оплодотворилась яйцеклетка при ЭКО, то врачи рекомендуют в следующем протоколе делать ЭКО и ИМСИ. Конечно, можно пойти и другим путем, сделать следующее:
- пройти повторное обследование на антиспермальные антитела;
- сделать медико-генетические анализы;
- провести электронно микроскопическое исследование сперматозоида (ЭМИС);
- поменять протокол стимуляции, использовать для него другой препарат;
- исключить возможность технических проблем, сменить врача, клинику.
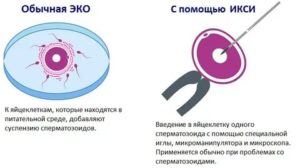
Конечно, все это сложно, многие анализы дорогостоящие и не всегда можно выявить истинную причину. А вот ИМСИ, это достаточно эффективный метод, с его помощью сразу исключается несколько причин, которые могли препятствовать оплодотворению, например, толстая внешняя оболочка ооцита, отсутствие рецепторов на ней. При проведении ИМСИ, вероятность оплодотворения возрастает и составляет 75—80%.
Так как во время ИМСИ генетический материал мужчины попадает непосредственно внутрь ооцита, остается только ждать, когда яйцеклетка начнет дробиться. К сожалению, даже ИМСИ не может быть гарантией получения эмбриона для подсадки. В некоторых случаях дробления не происходит и зигота погибает.
Если ЭКО с ИМСИ дает такой результат, то высока вероятность, что качество яйцеклеток у женщины низкое, есть какие-то патологии, которые еще не изучены специалистами. Единственный выход для таких пар, это использовать донорскую яйцеклетку.
Многие женщины не хотят вынашивать и растить чужого для нее ребенка, но им необходимо понять, что если ооциты плохо оплодотворяются, вероятность того, что эмбрион, полученный из них, может иметь какие-то патологии, а использование ооцита донора позволит родить здорового ребенка.
Источник: https://www.eko-blog.ru/articles/ne-oplodotvoryaetsya-yaycekletka/
Качество яйцеклеток и как его улучшить
ЭКО — мама Библиотека: статьи, полезная информация. Стихи, видео и фильмы про ЭКО.
Еще один перевод с сайта «Необъяснимое бесплодие» о качестве яйцеклеток и как его можно улучшить.
Каждая женщина рождается со всеми незрелыми яйцеклетками , которые она будет иметь в своей жизни (около одного миллиона!), Это количество падает до менее чем 400 000 ко времени первой менструации.
Оставшиеся яйцеклетки находятся в состоянии покоя в наших яичниках, ожидая , когда они активируются гормонами и закончат свое созревание во время нашего месячного цикла. К сожалению, с возрастом, эти яйцеклетки начинают накапливать внутренние клеточные дефекты.
Эти дефекты могут привести к неправильному разделению эмбриональной ДНК , когда клетки делятся, в конечном счете ,приводит к дефектным эмбрионам (1). Способность яйцеклеток производить энергию также снижается с возрастом.
Митохондрии-часть внутри клетки , которая производит энергию, их можно представить как батарейки, имеют пониженную способность производить энергию с возрастом. Это становится проблемой, когда яйцеклетка (далее- ЯК) высвобождается во время овуляции, т.к. ЯК и поддерживающие клетки исчерпали энергию, в результате чего эмбрион прекратит деление, прежде чем достигнет стадии имплантации (2).
Возраст, однако, это не единственное , что влияет на качество яйцеклеток. Факторы окружающей среды , воздействию которых яйцеклетки подвергаются как внутри, так и снаружи тела, также играют определенную роль в обеспечении качества ЯК. Яйцеклеткам нужно 100 дней ,чтобы созреть.
За это время они уязвимы для токсинов, химических веществ, а также любого дефицита питательных веществ, что может помешать оптимальному созреванию. Питание матери во время подготовки к зачатию влияет на гены , которые «включены» или «выключены», что влияет на качество ЯК.
, которые готовятся к созреванию. Внешние факторы- излучение , которому мы подвержены от частых авиаперелетов было связано с преждевременным старением яичников.
Точно так же, частое рентгеновское облучение в детстве (чтобы контролировать такие вещи , как дисплазия или сколиоз) может повлиять на качество ЯК в последующие годы.
Суть заключается в следующем: ЯК низкого качество имеют внутренние дефекты (которые включают проблемы с их ДНК или с производством энергии), которые не позволяют им производить здоровые эмбрионы.
Как это влияет на фертильность?
Для женщины, чтобы забеременеть, чрезвычайно важна доля ЯК, которые имеют достаточно высокое качество. ЯК должна реагировать на гормональные триггеры овуляции, успешно оплодотвориться, и инициировать деление клеток после оплодотворения для формирования эмбриона.
ЯК низкого качества не всегда способны выполнить эти важные задачи, увеличивая вероятность бесплодия. К сожалению, когда качество ЯК плохое, даже если эмбрион сформируется, то вероятность выкидышей или врожденных дефектов выше.
Хорошее качество ЯК способствует здоровой овуляции и повышает шансы на здоровую беременность.
Признаки того, что вы можете иметь проблемы с качеством ЯК:
Итак, теперь вы знаете, как важно качество ЯК для успешной беременности, но как узнать, если у вас есть проблемы с их качеством? Качество ЯК не может быть определено просто на вид, измеряя его восприимчивость к оплодотворению спермой, или наблюдая первоначальное деление эмбриона. На самом деле, эмбрион может хорошо выглядеть в лаборатории, но, к сожалению, не может имплантироваться и расти, чтобы стать здоровым ребенком. Тем не менее, есть признаки, которые могут сигнализировать о проблеме с качеством ЯК. К ним относятся:
- Менструальные циклы становятся чаще — например, ваш обычный 28/29 дневный цикл теперь приходит через каждые 25 или 26 дней.
- Ваши месячные становятся все обильнее в начале, а затем быстро скудеют.
- У вас есть анализы, указывающие на плохое качество яиц — высокий ФСГ на 3дц или низкий АМГ (смотри ниже диапазоны для справки)
- Вы старше 38 лет, а ЯК накапливают дефекты с течением времени
- У вас есть вторичное бесплодие (неспособность забеременеть после рождения 1 или более биологических детей)
- Семейная история преждевременной менопаузы (мать / сестра / тетя)
- Плохой ответ в протоколе ЭКО
Анализы на качество ЯК:
Качество яиц обычно проверяется глядя на ваш уровень антимюллерова гормона (АМГ) , уровень фолликулостимулирующего гормона (ФСГ) на 3 день цикла, уровень эстрадиола на 3 день цикла, и количество антральных фолликулов. Кроме того, вы можете подозревать плохое качество ЯК при неудачных беременностях.
- Низкий АМГ : низкий АМГ по отношению к возрасту (в общем, низкий уровень составляет 250 пмоль / л)
- Низкое кол-во антральных фолликулов, которые видно на УЗИ (
Источник: https://www.BabyBlog.ru/community/sterility/post/3109687
Классификация эмбрионов при ЭКО
- Причины
- Оценка качества эмбрионов
- Как улучшить качество яйцеклеток
Качество эмбрионов при эко зависит от того, какое качество яйцеклеток при эко получено и какого качества сперматозоиды.
Среди факторов, влияющих на качество эмбрионов при эко следует выделить такие, как:
- неблагоприятное воздействие экологических факторов значительно ухудшает их качество и тем самым снижает риски возникновения беременности
- Действие токсических веществ при курении, употреблении алкоголя, от бытовой химии, некоторых лекарственных препаратов, паров бензина и другие также снижают способность эмбриона к имплантации
- Гормонально зависимые заболевания женской репродуктивной системы также могут значительно снижать качество эмбрионов
- Плохой иммунитет и слабый иммунный ответ на действие повреждающих факторов
- постоянное воздействие стресса и синдром хронической усталости
- Ожирение также способствует плохому качеству эмбрионов, так как при нем происходит нарушение гормонального баланса в организме
- Неполноценное питание, ограничение качества приема пищи ведет к аминокислотному недостатоку, дефициту витаминов и минералов, что свидетельствует также о плохом их качестве
- Воздействие радиации на организм также ведет к патологическому развитию эмбрионов, потому что при ее воздействии нарушается процесс деления клеток
- Воздействие постоянной смены климата и временной ленты ведет к стрессу не только всего организма, но и активно делящихся клеток в нем – например, бластоцисты.
Плохое качество яйцеклеток при эко чаще всего наблюдается, если получено много ооцитов после гиперстимуляции яичников, что связано прежде всего с воздействием вышеописанных факторов на организм беременной женщины.
Плохое качество яйцеклеток при ЭКО — причины
Среди причин, которые вызывают это принято выделять две группы: это эмбриональные причины и причины внешние. К эмбриональным причинам относят:
- хромосомная патология плода. Почти половина всех естественных оплодотворений проходит незаметно для женщины, так как из-за быстрой гибели такого эмбриона задержки месячных может и не быть. При ЭКО эту причину можно исключить путем проведения предимплантационной диагностики с целью выявления хромосомной патологии эмбриона на стадии бластоцисты.
- Эта методика проводится не всем парам, а только тем, которые ранее имели неудачные попытки экстракорпорального оплодотворения. В редких случаях бывает остановка развития эмбриона после проведения генетической диагностики, при том что эмбрионы считались хорошими.
- При генетических внутриклеточных аномалиях
Сбой собственного генома во многих встречается на третьи сутки после оплодотворения в «пробирке», так как запасы ооцита иссекают, а морула самостоятельно не может их продуцировать по вышеописанным причинам, что в итоге ведет к гибели ее на 4е сутки. Если она пережила четвертые сутки, то это существенно увеличивает шансы на наступление беременности и поэтому лучше всего проводить подсадку на 5 день.
Среди причин со стороны внешних факторов принято выделять такие:
- наличие в центре репродуктологии современного оборудования высококачественного класса в полном объеме
- какие среды используют для культивации бластоцисты
- соблюдение температурного режима в термокамере
- постоянная работа сразу нескольких инкубаторов, что позволяет в экстренных ситуациях использовать их поочередно
- высококвалифицированные работники в области репродуктологии и совместная работа всего коллектива, направленная на сохранение беременности и увеличение вероятности ее наступления.
Классификация эмбрионов по качеству эко
Оценка качества эмбрионов при эко осуществляется по нескольким показателям. Среди них выделяют основные – это:
- внешний вид эмбриона соответственной правильной формы, ровный и симметричный, а его оболочка не имеет видимых утолщений и деформаций.
- в зависимости от того, когда проводится анализ эмбриона – на какие сутки после оплодотворения оценивается количество делящихся клеток и в зависимости от количества клеток репродуктологи судят о правильном или нет развитии эмбриона
- степень фрагментации бластомеров. Принято считать, что до 25% фрагментации – норма, так как такие мелкие фрагменты могут участвовать в дальнейшем на созревание бластоцисты, но если их количество превышает этот процент, то их не выбрасывают, а культивируют до 6х суток, так как шанс у них еще есть на образование полноценного эмбриона.
- размер клетки должен быть правильной формы и все клетки должны быть равными по объему.
- При появлении каких–либо включений в цитоплазму свидетельствует о неблагоприятном исходе наступления беременности
- деление должно проходить в одно и то же время и равномерно, то есть, если между появлением третей и четвертой клеток был короткий промежуток времени, то это указывает на то, что бластомеры на уровне первых двух клеток поделились равномерно.
Классификация эмбрионов при эко делится на подсадку трехдневок и пятидневок. Согласно классификации трехдневных эмбрионов для их имплантации используют только эмбрионы отличного и хорошего качества.
Существует определенная маркировка, состоящая из набора цифр и букв, где буквы указывают на процент фрагментации, а цифры свидетельствуют о количестве клеток эмбриона на данном этапе развития.
Итак, давайте рассмотрим, а как же проходит оценка эмбрионов при эко в зависимости от процента фрагментации. Итак:
- A. В эту группу входят «отличники» так называют эмбрионов отличного качества, так как у них скорость деления клеток высокая, форма бластомеров сферическая, что способствует максимальным шансам имплантации эмбриона в эндометрий.
- B. «Хорошисты» это эмбриона хорошего качества, при этом форма бластомеров неровная, фрагментация незначительная, но имплантация имеет высокую вероятность наступления.
- C. Эмбрионы качества С характеризуются фрагментацией от 20 до 53%, что существенно снижает способность к имплантации.
- D. Эмбрионы плохого качества относят к группе Д, так как процент фрагментации составляет больше 52% и их отбраковывают, так как шансы на имплантацию равны практически нулю.
Если подсадки эмбрионов у пары еще есть эмбрионы из группы А или В, то есть возможность их заморозить, так как в случае неудачной попытки ЭКО будет возможность проведения еще одного оплодотворения без гиперстимуляции яичников.
Существует также классификация бластоцист при эко, когда используют пятидневные эмбрионы. Эмбрионы оцениваются по качеству бластоцисты и ее внутриклеточного содержимого, а также по качеству трофоэктодермального листка.
Классы эмбрионов в эко на стадии развития бластоцисты обозначаются набором цифр и букв. Давайте попробуем в них разобраться.
Итак, в зависимости от размера эмбриона на стадии бластоцисты проводят оценку качества эмбрионов, где 1 – это появление ранней бластоцисты, 2 средняя бластоциста, 3 – растущая , 4 – с начавшимся разрушением наружной оболочки, 5 – бластоциста в хетчинге и 6 – это вышедшая из своей оболочки бластоциста самостоятельно.
При оценке эмбрионов учитывают отсутствие видимых дефектов и плотность оболочки бластоцисты, где А – это эмбрион самый качественный с плотной оболочкой, а Д – дефектный эмбрион, который отбраковывается.Существует еще одна классификация эмбрионов по качеству эко, которая основана на содержании внутриклеточной массы и трофоэктодермы.
А класс характеризуется в плотно упакованной, без дополнительных образований и хорошо определяемой внутриклеточной массой и однослойеая многоклеточная трофоэктодерма.
В класс характеризуется наличием таких дефектов, как включения, плохо упакованным и плохо визуализируемым содержимым внутри клетки, а трофоэктодерма неравномерная и содержит несколько слоев.
С класс, в отличии от предыдущих, внутриклеточная масса не видна или имеет сильные дефекты в своей структуре, при этом трофоэктодерма содержит много включений и вакуолей.
И наконец D класс – он содержит дегенеративную массу внутри клетки и такой же трофоэктобласт.
Как улучшить качество эмбрионов при ЭКО
Чтобы улучшить качество яйцеклеток перед эко следует исключить основные факторы, ведущие к ухудшению их качества. К ним относится:
- Генетический материал, унаследующий как от женщины так и от мужчины
- Проживание в местности с неблагоприятной экоситуацией, что ухудшает качество как яйцеклеток так и сперматозоидов
- Наличие вредных привычек у людей, желающих стать родителями. К ним в первую очередь относится никотинзависимость, алкоголизм, наркомания
- Избыточная масса тела пары
- Неполноценная диета с исключением жиров – вегетарианство, также снижает качество яйцеклеток и тем самым уменьшает вероятность наступления беременности.
- Постоянное воздействие эмоциональных потрясений и стрессов
- Гормонотерапия также своего рода уменьшает активность яйцеклеток.
В зависимости от того, какой класс эмбрионов при эко не существует единой методики определения качества бластоцисты. В большинстве случаев учитывают количество клеток, которые делятся, их распорядок, процент фрагментации, а также толщину оболочки бластоцисты.
Впервые после пункции ооцитов и извлечения яйцеклеток через 48 часов оценивают их качество, при этом количество делящихся клеток не менее двух, а еще через сутки должно быть не меньше 6 клеток, которые располагаются упорядочено и без участков фрагментации.
Все эти параметры оценивает только врач – лаборант репродуктивной клиники, который указывает на вероятность успешной имплантации и сроки ее проведения.
Общепринятым принято считать, что наибольшую способность к имплантации имеют эмбрионы с большой скоростью деления, бластомеры которых имеют определенную форму и фрагментация в них не наблюдается.Согласно категории эмбрионов при эко проводится подсадка только эмбрионов, способность которых врач оценивает при культивации. В результате этого увеличивается вероятность выбора для подсадки при оплодотворении самых лучших и качественных клеток, при этом ЭКО-лаборант оценивает какая степень зрелости бластоцисты, ее внутриклеточное содержимое и толщину наружной оболочки.
В итоге каждый эмбрион получает оценку и чем она выше, тем шансы на имплантацию больше и успех экстракорпорального оплодотворения более вероятный, чем при низкой оценке. Для репродуктолога очень важны цифры и буквы, которые поставил врач-лаборант Вашей бластоцисте.
Что же означают цифры знает каждый репродуктолог.
Если 1 – то бластоциста незрелая и полость ее составляет половину объема, 2 – бластоциста соответствует дробящемуся эмбриону, 3 – размеры бластоцисты значительно больше эмбриона и имеет большую полость, 4 – вся бластоциста состоит из полости и она начинает пробиваться сквозь плотную оболочку, 5оболочка продолжает разрываться и 6 – когда бластоциста уже оболочки не имеет. Еще врач даст букву, которая указывает на содержимое клетки из которой и будет происходить формирование ребенка. Если у Вас буква А, то это указывает на качественное содержимое клетки, зародыш имеет много клеток. В – свидетельствует об относительно качественном содержимым клетки и имеет небольшие отклонения. С свидетельствует о наличии серьезных изменений и нарушений, происходящих в клетке. А буква D указывает на очень плохое качество клетки, при которой наступление беременности невозможно. Такое может случится если ЭКО и уреаплазма пресутствуэт в организме.
Если у Вашей пары имеются проблемы с зачатием ребенка, в частности с качеством яйцеклетки или сперматозоида, то в таком случае единственным шансом на приобретение своего ребенка будет проведение методики экстракорпорального оплодотворения.
Во всех регионах России для жителей страны, имеющих полис ОМС, предусмотрена бесплатная программа проведения ЭКО.
Для участия в ней достаточно пройти регистрацию на нашем сайте, подать заявку на проведение бесплатной процедуры и тогда, после дополнительных обследований и сбора пакета документов Вы получите квоту на ее проведение и появится шанс стать родителями. Не теряйте свой шанс и спешите оформить заявку! Удачи Вам и Вашей семье!
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/kachestvo-yajczekletok-i-embrionov-pri-eko.html
