Бесплодные браки курсовая работа
Бесплодные брак — формы бесплодия, диагностика, лечение

Бесплодный брак – одна из наиболее важных и сложных медико-социальных проблем.
По определению ВОЗ «…бесплодным считается брак, в котором по тем или иным причинам, происходящим в организме женщины или мужчины, либо обоих партнеров, беременность не наступает при регулярной половой жизни без применения каких-либо противозачаточных средств в течение 12 месяцев при условии детородного возраста супругов».
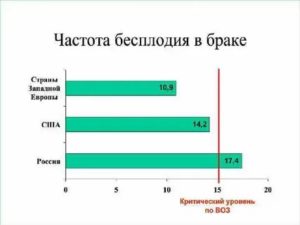
Доля бесплодных браков на территории России находится в пределах от 8 до 17,5% и не имеет тенденции к снижению.
Известно, что если частота бесплодных браков достигает или превышает уровень 15%, то проблема бесплодия приобретает государственное значение, так как оказывает влияние не только на конкретных индивидуумов, но на общество в целом, снижая социальную и профессиональную активность этой группы населения.
В этой связи, сохранение и восстановление репродуктивного здоровья становится важнейшей медицинской задачей государственного значения, решение которой определяет возможность воспроизводства вида и сохранение генофонда.
Внедрение современных гормональных, ультразвуковых и эндоскопических методов диагностики позволило определять формы бесплодия и разрабатывать тактику лечения больной в течение нескольких дней обследования, тогда как раньше на это требовались месяцы и даже годы. Таким образом, несомненна экономическая целесообразность применения именно современных высокоинформативных диагностических методик, несмотря на их более высокую стоимость.
Признавая однозначную эффективность новых медицинских технологий, сделаем акцент на том, что основной контингент пациенток, попадающих для лечения в специализированные центры, — женщины старшего возраста, длительно и безуспешно лечившиеся ранее в разных медицинских учреждениях. Таким образом, успех лечения бесплодия зависит от использования новых медицинских технологий и рациональной организации системы медицинской помощи. Нельзя забывать, что за последние годы особую медицинскую и социальную значимость приобрело нарушение репродуктивного здоровья мужчин. Демографические показатели России и многих стран мира свидетельствуют об увеличении частоты инфертильности мужчин, достигающей в среднем 30-50% среди лиц, состоящих в бесплодном браке. Связано это с увеличением частоты инфекционно-воспалительных заболеваний, влиянием вредных факторов окружающей среды, урбанизацией, широким и бесконтрольным применением лекарственных средств, увеличением распространенности аномалий развития половых органов и многими другими факторами.
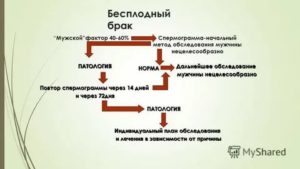
Первый шаг — диагностика
В Многопрофильной клинике ЦЭЛТ врачи с 20-25 летним стажем занимаются означенной проблемой уже 14 лет с использованием постоянно обновляющихся технологий и в последнее время рационализируют организацию обследования и лечения программным подходом в каждом конкретном случае в зависимости от формы бесплодия в браке.
Из числа обратившихся за помощью в гинекологическое подразделение МК ЦЭЛТ, с проблемой бесплодия за истекшие 14 лет оказалось около 40%.
Задача врача, занимающегося бесплодием, — не упустить ничего важного и не делать ничего лишнего, что растягивало бы во времени и заводило бы в тупик процесс обследования, а также стоило бы больше, чем нужно. Поскольку доля мужских и женских причин бесплодия приблизительно равна, то обследование необходимо проводить именно супружеской паре.
Целесообразна параллельная работа гинеколога и андролога, ибо каждая четвертая пара имеет сочетание нескольких факторов (со стороны обоих супругов).
При первом же обращении пациентки гинеколог на основании: • анамнеза; • перенесенных заболеваний; • характера менструального цикла и половой жизни; • клинического обследования (строение скелета, тип распределения жировой клетчатки, характер оволосения, состояние кожных покровов, развитие и состояние молочных желез, галакторея, состояние щитовидной железы); • гинекологического обследования (степень и особенности развития наружных и внутренних половых органов: размер клитора и шейки; свойства цервикальной слизи; наличие воспалительного процесса вульвы; гипоплазия матки или ее увеличение за счет миомы и/или эндометриоза; увеличение яичников, наличие кист яичников, уплотнений в области крестцово-маточных связок, болезненности в области пояснично-подвздошных мышц); • кольпоскопии (микроскопического исследования шейки матки); • УЗИ (трансвагинальной и трансабдоминальной эхоскопии) и сонографии (УЗИ с предварительным контрастированием полости матки жидкостью); получает достаточно информации для определения плана (программы) дальнейшего обследования супружеской пары.
Все программы включают инфекционный скрининг, в который входят следующие мероприятия:
• влагалищный мазок для оценки степени чистоты влагалища (позволяет выявлять бактериальный вагиноз (по наличию «ключевых» клеток), трихомонады, мицелий грибов рода Candida, лейкоцитоз). • исследование влагалищного содержимого для оценки микробиоценоза влагалища (позволяет выявить количественное соотношение различных микробных видов, чувствительность к антибиотикам, определить адекватное лечение). • мазок из канала шейки матки для проведения диагностики с помощью полимеразной цепной реакции (ПЦР — диагностики) на наличие хламидий, уреаплазм, микоплазм, вирусов простого герпеса (ВПГ) 1 и 2 типов, цитомегаловируса (ЦМВ). • исследование крови на наличие IgG и IgM к возбудителям токсоплазмоза и вирусу краснухи. • ИФА (иммуноферментный анализ) – определение в крови специфических АТ классов IgG, IgM, IgA для диагностики генитального герпеса и хламидийной инфекции. Все программы включают анализ эякулята (спермограмму) и исследование локального иммунитета на совместимость и пенетрационную способность сперматозоидов одной из биологических проб: • проба Шуварского — посткоитальный тест (ПКТ) для определения подвижности сперматозоидов в исследуемой шеечной слизи; • проба Курцрока-Миллера для оценки проникающей способности сперматозоидов в шеечной слизи; • тест Кремера для оценки пенетрационной способности сперматозоидов в капиллярных трубочках; • MAR – тест (реакция смешивания антиглобулинов). С его помощью возможно определение трех классов Ig (G,A,M). Метод определения доли сперматозоидов (в %), покрытых антиспермальными АТ, с оценкой области фиксации последних на поверхности сперматозоида при фазово-контрастной микроскопии. На основании анализа полученных результатов можно выбирать более конкретные программы дальнейшего исследования, разделив женщин на возрастные группы до и после 35 лет и предполагая следующие формы первичного или вторичного бесплодия: • Трубно-перитонеальное бесплодие. • Эндокринное бесплодие. • Бесплодие, связанное с наружным генитальным эндометриозом или миомой матки. • Патзооспермия у мужа (лечение у андролога). • Иммунологическое бесплодие.
Займемся лечением!
Основными причинами трубно-перитонеального бесплодия (в виде нарушения проходимости и функциональной несостоятельности маточных труб на фоне спаечного процесса в малом тазу) считаются: а) перенесенные ранее воспалительные заболевания органов малого таза; б) внутриматочные манипуляции, в том числе искусственные аборты, диагностические выскабливания полости матки, гидротубации, введение и удаление ВМС; в) перенесенные ранее оперативные вмешательства на органах малого таза и брюшной полости (лапаротомическим доступом в основном); г) эндометриоз.
Первым и основным этапом в лечении этой формы бесплодия является эндоскопическая диагностика и хирургическая коррекция патологических изменений органов малого таза. Метод позволяет восстановить репродуктивную функцию в 25-45% случаев. Эффективность лапароскопической микрохирургической коррекции патологии маточных труб зависит от степени сохранности их слизистой оболочки и фимбриального отдела, а также от выраженности спаечного процесса. Из 316 женщин, обратившихся с бесплодием за последние 5 лет, у 80% была произведена лапароскопия, и ни в одном случае операция не была диагностической. Печальный факт омоложения этой формы бесплодия заставляет как можно раньше прибегать к эндоскопии, что значительного сокращает время на преодоление проблемы. Общий алгоритм лечения включает еще не один пункт восстановительного и контрольного вмешательства (антибактериальная и физиотерапия, иммунокоррекция, гормонотерапия, гистеросальпингография, сонография, гистероскопия, диагностическая лапароскопия), которые известны пациентам заранее, что позволяет с оптимизмом осуществлять намеченные пункты программы лечения.
На долю эндокринного женского бесплодия приходится около 40%. Характеризуется эта форма чрезвычайной полиморфностью клинических и лабораторных проявлений, однако существует признак, позволяющий объединить в одну группу столь разные нозологические формы – это отсутствие овуляции (ановуляция).
Патогенез ее всегда связан с нарушением связей в системе гипоталамус — гипофиз — яичники, поэтому в основе лечения лежит восстановление (стимуляция) процесса овуляции.
Однако для выбора адекватных методов восстановления овуляции необходимо определить уровень поражения репродуктивной системы, ее функциональные резервы и клинико-патогенетическую форму нарушения.
Мы выделяем следующие группы пациенток: • с гипогонадотропным гипогонадизмом: а) гипоталамического генеза; б) гипофизарного генеза; в) обусловленного гиперпролактинемией; • с недостаточностью яичников (дисгенезия гонад = синдром Шерешевского- Тернера, засчет генетических нарушений; синдром резистентных яичников, синдром истощения яичников); • с гипоталамо-гипофизарной дисфункцией (синдром поликистозных яичников = СПКЯ, на который приходится более половины всех случаев эндокринного бесплодия); • с гипотиреозом; • с гиперандрогенией надпочечникового генеза (адреногенитальный синдром). Для определения указанных форм, как правило, необходимо определение базальной концентрации в плазме крови ЛГ, ФСГ, пролактина, эстрадиола (Е2), тестостерона, прогестерона, кортизола, 17-оксипрогестерона, дегидроэпиандростерона, ТТГ, Т3, Т4.
Исследование проводят на фоне аменореи, либо на 3-5-й день менструации или вызванной менструальноподобной реакции (МПР). По получении результатов проводят дифференциально-диагностические пробы (прогестероновую, циклическую, дексаметазоновую и другие).
При необходимости компьютерную томографию мозга, ЭЭГ, УЗИ малого таза и щитовидной железы, ММГ (маммографию), биохимическую оценку липидного профиля и инсулинорезистентности.
Установив конкретную форму бесплодия, приступают к стимуляции овуляции под динамическим УЗИ и тестовым контролем за ней. При обнаружении СПКЯ сразу проводят клиновидную резекцию яичников (только эндоскопическим доступом) как первый этап стимуляции овуляции. Наша Клиника оснащена всем необходимым для осуществления полной программы обследования и лечения, а также для включения на любом этапе в лечение, начатое в другом медицинском учреждении.
Два этапа на пути к счастью
Эндометриоз как причина бесплодия занимает 3-е место. Представляет собой разрастание ткани, сходной по морфологическому строению с эндометрием, за пределами обычной (полость матки) ее локализации.
Среди всех форм эндометриоза наибольший удельный вес как причина женского бесплодия занимает наружный эндометриоз (эндометриоидные поражения располагаются за пределами матки: брюшина, яичник, маточные трубы).
Комплекс клинико-анамнестических данных (начало болевого синдрома с менархе, прогрессирующее усиление болей с течением времени, первичное бесплодие, отсутствие эффекта от противовоспалительной терапии) позволяют заподозрить эндометриоз уже на этапе первого амбулаторного обследования.
Основными инструментальными методами диагностики являются УЗИ (диагностика эндометриоидных кист осуществляется с точностью до 94%) и лапароскопия.
Последний – наиболее точный метод, позволяет провести прямую визуализацию эндометриоидных гетеротопий, в том числе малых размеров, уточняет характер поражений и степень их распространения. Лечение всегда двухэтапное.
Первый этап – термическая деструкция всех выявленных очагов, удаление эндометриоидных кист яичников (с сохранением функциональной ткани яичника). Второй этап — медикаментозное (гормональное) лечение, не менее 6 месяцев. По окончании лечения и восстановления овуляторного менструального цикла беременность наступает у 52-73% женщин. Причем большинство беременностей наступает в первые 6-8 месяцев после окончания лечения. При отсутствии эффекта обязательно дальнейшее наблюдение, лечение и выработка индивидуального плана.
Помните! Бесплодие – не приговор!
- Стоимость: 120 000 — 170 000 руб.
- Продолжительность: При лапароскопии и лапаротомии — 60-90 минут, при гистероскопии — 20-40 минут
- Госпитализация: 1-3 дня в стационаре
При сочетании миомы матки и бесплодия первым пунктом в схеме ведения будет тщательное УЗИ с целью определения количества, размеров и локализации миоматозных узлов.
При наличии одного или нескольких узлов размерами более 5см стандартно используют депо-препараты агонисты Гн-РГ для уменьшения размеров узлов. После чего производится эндоскопическая миомэктомия.
Особым успехом мы считаем возможное удаление одного или нескольких узлов, деформирующих полость матки, что возможно только при использовании современного эндоскопического оборудования.
Однако при обнаружении гигантских подслизистых узлов более 5см, а также пришеечных узлов размерами до10-15см чаще всего ничего не остается, как предлагать гистерэктомию.К радости пациенток и врачей сообщаем, что в нашей Клинике с июня 2003 внедрен и активно используется (176 пациенток) новый метод лечения миом матки – эмболизация маточных артерий (ЭМА), позволяющий по-новому решать проблему.
Так в ситуации с обозначенными большими подслизистыми и пришеечными узлами, происходит их некроз и отторжение в первые 2-3 недели после процедуры. После их удаления из влагалища и гистероскопического контроля состояния полости матки уже через 1 месяц фиксируем отсутствие миомы матки, а не органа, как это могло быть в отсутствии ЭМА. После ликвидации узлов и 6-ти месячной контрацепции, вырабатывается индивидуальный план дальнейшего ведения. Таким образом, сотрудники МК ЦЭЛТ, располагая современными технологиями и рациональными программами диагностики и лечения бесплодия (исключение — экстракорпоральное оплодотворение (ЭКО) и иммунное бесплодие), предлагают пациентам и докторам оптимальное, адекватное и весьма оптимистическое сотрудничество для достижения основной цели супружеской пары – сохранения и восстановления репродуктивного здоровья, которое напрямую связано со здоровьем детей, а, следовательно, и с будущим государства и нации.
Источник: https://www.celt.ru/articles/art/art_92.phtml
Проблемы бесплодного брака: оказание помощи в гинекологии, причины и диагностика бесплодия
Бесплодным браком называют союз двух людей, у одного из которых (или у обоих) есть проблемы с фертильностью.
По определению Всемирной организации здоровья бесплодие диагностируют, если в течение одного года супружества при ведении интимной жизни без использования контрацептивных средств не возникла беременность.
Бесплодный брак может быть вызван нарушениями репродуктивной системы и психологическими факторами.
По статистике у каждой пятой семьи нет детей из-за проблем со здоровьем одного или обоих супругов. Существует несколько разновидностей бесплодных семей. При наличии неудачных беременностей бесплодие женщины нельзя считать первичным. Оказание помощи начинается с диагностики. Врач может назначить лечение только на основании результатов диагностического обследования.
Помимо бездетности, возникшей, как самостоятельный недуг, выделяют бесплодие в виде следующих разновидностей:
- Вторичное – женщина беременела на протяжении первого года супружеской жизни без дополнительных усилий (кроме отказа от контрацептивов).
- Постоянное – патология возникла из-за серьезных патологических проблем.
- Абсолютное – наличие врожденных аномалий развития.
- Физиологическое – проблемы с зачатием вызваны преходящими нарушениями в период гормональной перестройки.
- Приобретенное – спровоцировано патологическими изменениями после первой беременности.
- Относительное – вероятность зачатия все же имеется, врачи не уверены в отсутствии шансов на рождение ребенка.
- Врожденное – причиной бездетности становится врожденные или наследственные патологии. К ним причисляют аномалии развития репродуктивных органов, сбои в работе эндокринных заболеваний.
Бесплодие бывает добровольным, многие люди не планируют рождения детей в силу личного мнения, жизненных условий, социально-экономического статуса, нежелания брать на себя ответственность.
Некоторым женщинам нельзя иметь детей по медицинским показателям. Чтобы определить причину бесплодия, оба супруга должны пройти диагностическое обследование.
От его результатов зависят методы, которые используют для лечения патологических изменений, спровоцировавших бесплодие.
Причины бесплодного брака
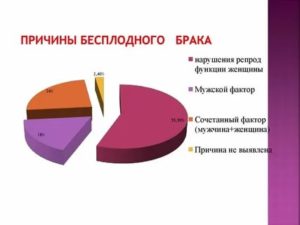
Проблемы, которые могут вызвать бесплодный брак, классифицируют в зависимости от половой принадлежности. Отсутствие детей у мужчин обусловлено экскреторными и секреторными причинами.
Последние могут быть спровоцированы врожденными и приобретенными аномалиями.
К первым причисляют монорхизм, анорхизм и крипторхизм; ко второй категории относят причины, вызывающие нарушения в процессе сперматогенеза и оплодотворения.
Яички, образовавшиеся в период внутриутробного развития, опускаются из брюшной полости в мошонку на девятом месяце жизни еще не рожденного ребенка.
У 10% мальчиков этого не происходит, у большинства младенцев крипторхизм пропадает без принятия дополнительных мер в течение первого года жизни после рождения. Остальные мальчики, вырастая, страдают от истинного или ложного крипторхизма.
Из-за этого сперматозоиды не могут образовываться, для их созревания требуется особый температурный режим (не более +33 градусов по Цельсию).
Температура человеческого тела равна +36,6 градуса по Цельсию, нахождение яичек вне мошонки чревато отсутствием жизнеспособных сперматозоидов. Родители должны внимательно следить за здоровьем сыновей. Чем раньше начнется лечение (при наличии нарушений), тем больше шансов на полное восстановление фертильности и функциональности репродуктивных органов.
Причин появления нарушений довольно много, среди них выделяют:
- Наследственные заболевания (синдром Шерешевского-Тернера, синдром Клайнфельтера).
- Инфекционные патологии (тиф, грипп, корь, бруцеллез, паротит, краснуха, пневмония, малярия).
- Механические травмы, сопровождающиеся чувствительностью сперматогенного эпителия, проблемами с кровообращением, отечностью и внутренними кровоизлияниями.
- Варикозное расширение вен в области промежности, сжатие сосудов и водянка яичек.
- Рубцовые образования, возникшие в результате оперативного вмешательства.
- Интоксикацию организма, вызванную медикаментозными препаратами, тяжелыми металлами.
- Негативное воздействие ионизирующего излучения.
- Сбои в работе желез внутренней секреции.
- Дисбаланс питательных веществ, витаминов, микро- и макроэлементов, минералов, необходимых для процесса образования сперматозоидов.
- Механические травмы спинного и головного мозга.
- Психические нарушения, психологические комплексы, неврологические заболевания.
- Ослабление иммунной системы.
Бесплодие у женщин может быть спровоцировано нарушением процесса созревания и перемещения женских половых клеток в полость матки. Регулирование данных процессов происходит в результате деятельности:
- гипофиза;
- яичников;
- гипоталамуса;
- надпочечников;
- щитовидной железы.
Выработка необходимых гормонов происходит под контролем ЦНС. Ее дестабилизация приводит к появлению психического расстройства. Бесплодие женщины часто обусловлено частичной дисфункцией жизненно важных органов, органическими изменениями в структуре репродуктивных органов. К факторам, провоцирующим бесплодие, причисляют:
- врожденные пороки развития;
- генетические патологии;
- отсутствие естественного отверстия в девственной плеве, что ведет к скоплению менструальной крови;
- ослабление мышц промежности;
- механические травмы;
- патологические изменения в структуре шейки матки и маточных труб;
- заболевания яичников.
Невозможность забеременеть может быть вызвана психоэмоциональными, лекарственными, функциональными, травматическими, иммунологическими факторами. Чтобы выявить точную причину бесплодия, врачи к каждому пациенту находят индивидуальный подход.
Диагностирование
Диагностическое обследование при бесплодии состоит из нескольких этапов. На первом этапе лечащий врач собирает анамнез. Женщины должны предоставить информацию о менструальном цикле, предыдущих беременностях, регулярности сексуальных контактов, применяемых контрацептивах и имеющихся клинических симптомах.
Сведения должны быть достоверными, в противном случае увеличивается вероятность ошибки. Грамотное выявление причины бесплодия – первый шаг к выздоровлению. На втором этапе для выявления женского бесплодия врач назначает лабораторные исследования, целью которых является:
- Определение наличия (отсутствия) генитальных инфекций.
- Исследование овулярного цикла и гормонального фона.
- Анализ слизи, образующейся после сексуального контакта.
В дополнение к ним назначают ОАМ, ОАК, мазок на инфекции, анализ крови на СПИД, гепатиты и сифилис. Мужчинам также назначают спермограмму. В результате диагностики проверяют проходимость маточных труб, генетические нарушения, состояние матки и яичников.
Современная медицина шагнула вперед в разработке методов, посредством которых можно обнаружить патологические изменения, способные спровоцировать появление бесплодия. Одним из них является спермограмма. С ее помощью определяют жизнеспособность сперматозоидов и их способность к оплодотворению яйцеклетки. Фертильность зависит от таких характеристик спермиев, как:
- количество;
- структура;
- форма;
- подвижность;
- консистенция;
- объем;
- цвет;
- вязкость.
Эти сведения помогут понять, насколько высоки шансы мужчины на зачатие ребенка. Бесплодие – заболевание, которое может не иметь внешних проявлений. Женщина может быть абсолютно здорова физически, но вероятность беременности у нее будет минимальной. В таких обстоятельствах терапевт выписывает направление на посещение психолога или психотерапевта.
При отсутствии каких-либо результатов врач прописывает женщине и мужчине проведение МАР-тестов. Посредством их исследуют иммунологические показатели семенной жидкости.
Сперматозоиды могут быть покрыты специфическими белками, их называют антиспермальные антитела. Наличие патологической оболочки свидетельствует о бесплодии, вызванном инфекционным заражением (хламидиозом, уретритом, микоплазмозом).Несмотря на соответствие всем требуемым характеристикам, сперматозоиды в этом случае не способны добраться до яйцеклеток.
Какие врачи способны помочь
Есть у мужчины бесплодие или нет, поможет понять андролог. Также может потребоваться консультация уролога, невропатолога, сексолога и многих других. Бездетность становится следствием различных заболеваний. По статистике пары становятся бесплодными в 40% случаев именно из-за мужчин, у женщин этот показатель равен 45%.
Чтобы подтвердить или опровергнуть опасения, возникшие из-за отсутствия беременности на протяжении длительного периода времени, женщине нужно обратиться к гинекологу.
Специалист проведет все необходимые исследования и выявит проблему, спровоцировавшую трудности с зачатием ребенка и выводом медикамента из организма. Гинекологический осмотр займет небольшой промежуток времени.
В любом случае пациенту придется пройти полную диагностику, только после этого будет назначена терапевтическая схема для лечения бесплодия.
Необходимые обследования
Бесплодие не приговор, сегодня патологию излечивают в большинстве случаев. Главное определить фактор, из-за которого возникло заболевание.
Кроме сбора анамнеза и сдачи лабораторных анализов в схеме диагностического обследования, присутствует инструментальное исследование. Сведения, полученные с ее помощью, позволяют максимально прояснить клиническую картину.
Методы обследования мужчин и женщин могут разниться, это обусловлено различиями в расположении и строении органов репродуктивной системы.
ТРУЗИ предстательной железы
Для диагностики бесплодия часто используют следующие процедуры:
- ТРУЗИ – помогает более детально рассмотреть сперматозоидов и оценить их функциональность.
- Двусторонняя генитография – ее используют для того, чтобы определить состояние семявыносящих протоков.
- Выявление тестостерона, ЛГ, ФСГ, пролактина – эти элементы необходимы для нормального функционирования органов мочеполовой системы мужчины и женщины.
- Увеличение уровня свободных радикалов – с помощью этого способа можно обнаружить нарушения на генетическом уровне.
- УЗИ органов, расположенных в тазовой области и щитовидной железе.
К этому перечню добавляют тест Шуварского, рентген, гистероскопию, гидросонографию, лапароскопию. С помощью последнего метода подтверждают наличие перитонеального бесплодия.
При назначении диагностического обследования при бесплодии всегда учитывают наличие таких патологий, как сахарный диабет, острая почечная недостаточность, цирроз печени, туберкулез.
Они способны оказать негативное воздействие на сперматогенез и другие процессы.
Технологии лечения
Врач, который назначает терапию при бесплодии, преследует только две цели. К первой причисляют процесс восстановления естественной. Для начала больной должен посетить нескольких узкопрофильных специалистов, среди них иммунолог и эндокринолог.
В схему лечения бесплодия часто включают специфические медикаментозные средства. В их функциях устранение влияния факторов, оказывающих негативное влияние на естественную фертильность. Терапию от бесплодия назначает лечащий врач, самостоятельно изменять продолжительность курса, сложность и дозировку противопоказано.
Если лекарственная схема от бесплодия не принесла желаемого эффекта, а дополнительные исследования доказали, что бесплодие необратимо, врач и пациент подбирают инновационный способ лечения и восстановления гормонального дисбаланса. Устранив излечимые нарушения, можно добиться сдвигов и при лечении бесплодия. В крайнем случае используют ВРТ (вспомогательные репродуктивные технологии).
Искусственное оплодотворение
К ним относят оплодотворение в пробирке (взятие биологического материала у здоровых мужчин или женщин), прямое введение сперматозоида в яйцеклетку, использование семенной жидкости супруга. Новейшие достижения науки помогут исполнить мечту: стать родителями вопреки такому диагнозу, как бесплодие. Бесплодие также может быть побеждено с помощью суррогатного материнства.
Данный метод применяют, если женщина не в состоянии выносить и родить ребенка самостоятельно. Это касается тех пациенток, которые страдают от физиологического бесплодия и его клинических проявлений.Если бесплодие вызвано урогенитальными инфекциями, обязательно проверяют наличие очагов воспаления. Важным этапом является контроль эффективности терапии. При отсутствии положительных результатов медикаментозную схему пересматривают. В некоторых случаях нельзя обойтись без хирургического вмешательства.
Это касается паховых грыж (используют лапароскопию), маточных труб (сначала проходы очищают, потом восстанавливают с помощью реконструктивной пластики), двурогой матки.
Этот метод лечения бесплодия у мужчин используют при гидроцеле и варикоцеле. Реконструкцию протоков, в функциях которых выведение семенной жидкости, осуществляют посредством микроскопа.
Также при лечении бесплодия необходимо учитывать гормональные нарушения, излишнюю массу тела (при наличии).
Если бесплодный брак – диагноз, который нельзя изменить, мужчине и женщине придется смириться с необратимым бесплодием. Им следует согласиться с принципом длительного лечения, если надежда на появление малыша все же имеется.
Но и при их отсутствии не надо опускать рук, в крайнем случае хорошим вариантом станет усыновление или суррогатное материнство. Бесплодие не приговор, с ним можно справиться посредством эффективной терапии.
Пациенту на время лечения бесплодия лучше остаться в отделении гинекологии (женщинам) или урологии (мужчинам).
Контроль врача обязателен, мониторинг наблюдения за пациентом окажет благоприятное влияние на результаты терапии.Бесплодие часто становится причиной развода. Окончательному разрыву мужчины и женщины обычно предшествуют взаимные обвинения в неполноценности. Чтобы пережить данный период времени без существенных потерь следует забыть про агрессию и раздражение.
От бесплодия, как и от любой другой патологии, никто не застрахован. Понимание этой простой истины поможет сохранить семью, не опорочив отношения с близким человеком несправедливыми упреками.
В сложные моменты мужчина и женщина должны объединять свои усилия, а не ухудшать ситуацию посредством излишней напряженности.
Нервозность существенно уменьшит шансы на устранение бесплодия и рождение ребенка.
Источник: https://dostami.ru/potenciya/besplodie/besplodnyj-brak/
бесплодный брак.Методы лечения, Социальная работа — Курсовая работа
Глава
1. Понятие бесплодного брака, его виды и распространенность
1.1. Бесплодие как социально-психологическая проблема
1.2. Бесплодный брак и его последствия
1.3. Социально-психологичекие особенности лиц страдающих бесплодием
Глава 2.Социальная помощь бесплодным парам
2.1. Влияние бесплодных браков на социально-демократическую ситуацию в стране
2.2.Деятельность специалиста социальной работы по профилактике проблем бесплодия в профильных медико-социальных учреждениях
Заключение
Список использованных источников литературы
Выдержка из текста
Таким образом, репродуктивная способность представляет собой одну из актуальных проблем гинекологии и андрологии, а при бесплодии супружеской пары имеется крайне редкое сочетание социального, психического и, как правило, физического нездоровья в семье[9].
По данным Курганского областного перинатального центра кабинет «Брак и семья» в 2013 году всего посетило 10358 человек, из них
17. бесплодных пациенток. Экстракорпоральное оплодотворение (ЭКО) сделали 41 человек
На данный момент времени существуют статистические данные об эффективном лечении наркозависимых в христианских реабилитационных центрах, находящихся в Северо-Западном регионе России. Данные центры работают методами, которые воздействуют не только на физическую составляющую личности, но главным образом, и на психическую сферу личности, его мировоззрение, ценности, поведение и т.п.Основным методом лечения ОМЖ в ветеринарной практике является хирургическое удаление опухоли, однако даже радикальный объем хирургического лечения не улучшает исход заболевания.
Цель выпускной квалификационной работы — определить наиболее эффективное послеоперационное лечение при опухолях молочной железы у кошек.
Предмет – средства и методы эффективного послеоперационного лечения при опухолях молочной железы у кошек.
Гипотеза. Мы предположили, что внедрение в практическое здравоохранение сестринского процесса, максимальное использование знаний и умений медсестер может сократить затраты на медико-санитарную помощь и повысить качество услуг в этой области.
Именно поэтому особенно важная роль отводится своевременной диагностике, адекватному лечению и профилактики кариеса зубов, заболеваний пародонта, используя новейшие технологии, инструменты и материалы, которые имеются на мировом стоматологическом рынке.Цель работы: рассмотреть современные методы лечения, применяемые в эндодонтии- рассмотреть современные методы лечения и пути устранения возможных ошибок.
Актуальность современных методов лечения заболевания почек и мочевыводящих путей бесспорна, поскольку неадекватное лечение данного патологического состояния вызывает развитие тяжелых последствий.
Предмет исследования: лекарственные средства используемые для лечения заболеваний почек и мочевыводящих путей.
Цель работы: рассмотреть группы лекарственных средств, используемых для лечения заболеваний почек и мочевыводящих путей.Волосевич» ЭМА осуществляется совместно с отделением рентгенохирургических методов лечения.
Целью настоящей работы является изучение психоанализа как теория и метода лечения неврозов.
учреждений и специалистов, занимающихся изучением и лечением игровой
У 68,4% женщин бесплодие способствовало повышению раздражительности, у 28,2% – замкнутости; среди мужчин соответственно – 22% и 15,5%. На то, что бесплодие ухудшило отношения в семье, указали
14. женщин с первичным, 36,6% со вторичным бесплодием и 18,1% мужчин [11].
Список источников информации
1.Проект приказа Минздравсоцразвития России от
2. декабря 2011 г. «Об утверждении Порядка использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
2.Приказ Минздравсоцразвития России от № 1690н
2. декабря 2011 г.
«Об утверждении перечня видов высокотехнологичной медицинской помощи(комментарии, кто имеет право на бесплатное ЭКО за счет федерального бюджета).
3.Приказ Минздравсоцразвития России от
2. декабря 2011 г.
N 1689н «Об утверждении порядка направления граждан Российской Федерации для оказания высокотехнологичной медицинской помощи за счет бюджетных ассигнований, предусмотренных в федеральном бюджете Министерству здравоохранения и социального развития Российской Федерации, с применением специализированно информационной системы»(комментарии, как получить федеральную квоту на ЭКО).
4.Постановление Правительства РФ от
2. декабря 2011 г.
№ 1136 «О финансовом обеспечении за счет бюджетных ассигнований федерального бюджета оказания высокотехнологичной медицинской помощи гражданам Российской Федерации в 2012 году»(комментарии, что оплатит государство в 2012 году).
5.Приказ Министерства здравоохранения Российской Федерации от
1. марта 2003 г. № 50 О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях
6.Алешина Ю.Е. Индивидуальное и семейное психологическое консультирование. — М.: Независимая фирма «Класс», 1999, С. 208.
7.Арутюнян А.Ю. «Психологическое бесплодие: мифы и реальность», http: //deti .mail .ru/comment/beremennosty_i_rody/planirovanie/poleznaj ainforma cija/psih_besplodie/
8.Альперович В. Социальная проблема бесплодных браков. Ростов-на-Дону, 1997. – 115 с.
9.Андреева О. Я., Дергач И. Ф. Диалекты любви: Семейные проблемы глазами психолога и журналиста. Минск, 1998. – 243 с.: ил.
10.Антонов А., Медков Д. Социология семьи. М., 1996. – 187 с.
11.Антонюк Е. В. Становление ролевой структуры молодой семьи и ее восприятие супругами. // Вестник МГУ, сер.
14. психология. 1989. № 4. С. 25— 34.
12.Аргайл М. Психология счастья. М.: Просвещение, 2004. – 264 с.: ил.
13.Афанасьев А. Синтаксис любви (типология личности: прогноз парных отношений).
М.: ВЛАДОС, 2006. – 238 с.
14.Барш Э.П. Мифы о бесплодных браках // Вопросы психологии. № 6, 2001.- 141 с.
15.Волкова А. Н. Бесплодный брак. //Вопросы психологии. 1999. № 2. с. 98— 102.
16.Воронова И.В. Из опыта работа с беременными на приемах социально-психологической помощи в женских консультациях г. Екатеринбурга // Семья и будущее России: Мат. междунар. науч.-практ. конф. Екатеринбург, 2008.
17. Гревцева Е.А. О мерах по повышению рождаемости в Краснояружском районе Белгородской области // Семейная политика: демографический кризис и общественная безопасность: Сб. ст. междунар. науч.-практ. конф. / Под ред. О.А.Копцевой. Магнитогорск, 2004.18.Гасин Э. А. Психология в помощь бесплодным семьям. // Вопросы психологии. 2003. № 4.
19.Голод С. И. Стабильность семьи. Социологический и демографический аспекты. СПб.: Питер,2004. – 167 с.
20.Голод С. И. Бесплодная семья: кризис или эволюция? (Социологический анализ)// Социально-политический журнал. 1995. № 6. с. 74-87
21.Гришин А. К. Психолого-социальные проблемы бесплодных браков. – М.: Просвещение, 2002. – 252 с.
22.Горшкова Е. «Психологическое бесплодие: так бывает?», М., 2010, http://mama.passion.ru/l.php/psihologicheskoe-besplodie.htm
23.Елизаров А.Н. «Введение в психологическое консультирование» учеб.пос.. М.: «Ось-89», 2004
24.Ермошенко Б.Г., Крутова В.А. «Роль психологических факторов при бесплодии (обзор литературы)», Кубанская государственная медицинская академия «Успехи современного естествознания», 2005 № 8 С. 17-20
25.Истратова Е.А. «Бесплодие и взаимоотношения в супружеской паре», http://www.vashpsiholog.Ru/S 15-besplodie-vzaimootnoshenia.htm26.Захаров А. И. Психологические особенности диагностики оптимизации взаимоотношений в бесплодной семье. // Вопросы психологии. 1991. № 3. С. 58— 68.
27.Имелинский К. Социология бесплодных семей. – М.: Гардарики, 2005. – 257 с.
28.Калмыкова Е. С. Психологические проблемы приемной семьи. // Вопросы психологии. 2003. № 3. С. 83-89.
29.Менделевич А.Л. Бесплодный брак и современное общество. – СПб.: Питер, 2004. – 290 с.
30.Приленский Ю.Ф. Бесплодные браки. – СПб.: Питер, 2004. – 188 с.
31.Прокопенко Ю. П. Брак, бездетность, проблемы. – СПб.: Питер, 2002. – 232 с.
32.Пшеничникова Т.Я. Проблема совместимости в бесплодных браках // Вопросы психологии, № 6, 2001.
33.Ричардсон Р. У. Силы семейных уз. СПб.: Питер, 2004. – 366 с.
34.Сатир В. Как строить себя и свою семью. М.,1992. – 302 с.
35.Соколова В.Н., Юдирович Г.Я. Добровольно бесплодные браки. – СПб.: Питре, 2005. – 298 с.
36.Старостина Т.А., Н.И. Размахнина, И.Г. Торганова И.Г. Планирование семьи. — М., — «Медицина»., — 1996. – 260 с.
37.Стрелков Ю. К. Психология жизненных кризисов и значимых событий. //Психологический журнал. 1993. Т. 14. № 5. С. 141-142.
38.Сысенко В. А. Супружеские конфликты. М.: Просвещение, 1993.
39.Торохий В. С. Демография: проблемы современности. – М.: Норма, 2006. – 325 с.
40.Улятовская Л. Н. Бесплодный брак – проблема современности. – М.: Просвещение, 2004. – 263 с.41.Ушакова П. Р. Бесплодие и его последствия для личности. – СПб.: Питер, 2005. – 188 с.
42.Фромм Э. Человек для себя. М., 1992. – 488 с.
43.Эйдемиллер Э. Г., Юстицкис В. Психология и психотерапия семьи. СПб.: Питер, 2005 . – 277 с.
44.Юсупова А.Н. Аборты в России. М., 2004.
45.Язева И.В. Когда радость материнства под угрозой // Семья и будущее России: Мат. междунар. науч.-практ. конф. Екатеринбург, 2008.
список литературы
Источник: https://referatbooks.ru/kursovaya-rabota/besplodnyiy-brak-metodyi-lecheniya/
Бесплодный брак
Маточные формы бесплодия на фоне:
- гиперпластических процессов эндометрия;
- миомы;
- аденомиоза
- синехий;
- пороков развития матки;
- аномалий положения матки; •инородных тел матки;
- патологии шейки матки (цервикальные факторы бесплодия).
Диагностика
Гиперпластические процессы эндометрия. Классификация:
- железистая и железистокистозная ГПЭ,
- атипическая ГПЭ (аденоматоз, аденоматозная ГПЭ),
- полипы эндометрия.
На этапе исходного обследования при скрининговом УЗИ о ГПЭ свидетельствует увеличение толщины эндометрия и неоднородность его структуры (наличие мелких эхонегативных включений в сочетании с мелкими и крупными эхопозитивными образованиями).
Для эхографической картины полипов эндометрия характерно наличие чётких границ между выявляемым образованием и стенками матки, возникновение вокруг него эхонегативного ободка.
Большую диагностическую ценность имеет гистероскопия, под контролем которой также выполняют диагностическое выскабливание с последующим гистологическим исследованием с целью идентификации формы ГПЭ.
Мм — миома матки
Согласно наблюдениям, среди женщин с первичным бесплодием ММ выявляют у каждой третьей, а каждая пятая женщина с ММ страдает бесплодием.
О связи ММ с бесплодием свидетельствует и тот факт, что консервативная миомэктомия достаточно часто обеспечивает возможность зачатия у пациенток, инфертильность которых в предоперационном периоде не удавалось связать с каким-либо очевидным причинным фактором за исключением ММ.
Диагностика ММ у больных бесплодием в большинстве случаев не представляет трудностей.
УЗИ информативно для оценки размеров и формы миомы и служит удобным методом для отслеживания темпов роста опухоли в динамике и эффективности проводимой гормональной терапии.
Гистероскопия позволяет оценить состояние эндометрия (подтвердить или исключить сочетание миомы с ГПЭ), определить наличие субмукозных миом, провести дифференциальную диагностику миомы с узловым аденомиозом.
Внутриматочные синехии
Внутриматочные синехии (сращения) обусловливают частичное или полное заращение полости матки.
Причиной данной патологии, как правило, служит механическая травма базального слоя эндометрия, усугубляемая вторичным присоединением инфекции.
Травматические поражения эндометрия наблюдают при осложнённых родах, абортах, операциях на матке, диагностических выскабливаниях слизистой оболочки матки, эндометритах. Иногда синехии возникают при использовании ВМК.
Бесплодие при наличии выраженных внутриматочных сращений обусловливается облитерацией области устьев маточных труб, уменьшением площади функционального эндометрия и созданием механических препятствий для имплантации плодного яйца.
У женщин со слабовыраженными внутриматочными синехиями беременность может наступить, однако у 1/3 из них в последующем происходят самопроизвольные выкидыши, у 1/3 — преждевременные роды и ещё у 1/3 развивается патология плаценты (плотное прикрепление, предлежание).
В зависимости от степени заращения полости матки внутриматочные синехии проявляются гипоменструальным синдромом или аменореей. Аменорея сопровождается субъективным ощущением циклических изменений, а гормональные исследования (определение гонадотропинов, эстрадиола и прогестерона) указывают на сохранение функции яичников и о его адекватной гипофизарной регуляции.
Пороки развития матки
Отличаются многообразием форм. Женщины с пороками тела матки, при которых отток менструальной крови не нарушен (при изменениях формы полости матки или наличии в ней перегородки различной длины), в основном страдают невынашиванием беременности и реже бесплодием.
Далеко не всегда при таких аномалиях развиваются дисменорея и патологические маточные кровотечения, позволяющие заподозрить внутриматочную патологию.
Примерно половина пациенток оказывается способна к зачатию и вынашиванию беременности, а порок развития матки у них выявляют случайно при обследовании по поводу другого заболевания.
Аномалии положения матки
Включают её смещения вверх (элевация) или в стороны, наклонения (верзии), перегибы (флексии), повороты и перекруты вокруг продольной оси. Фиксированные отклонения положения матки наблюдают на фоне опухолей яичников или матки, а также при захватывающем матку спаечном процессе.
У женщин с выраженными перегибами и перекрутами матки можно наблюдать бесплодие, обусловливаемое затруднением продвижения мужских гамет в участках деформированной полости.
Кроме того, у пациенток с изменениями положения матки бесплодию могут способствовать патологические процессы, которые не только вызывают такие аномалии, но и сами служат вероятными причинами женской инфертильности (например, спаечный процесс в малом тазу, вызывающий перитонеальное бесплодие).
Инородные тела матки
Бесплодие, обусловливаемое инородными телами матки, встречают редко. Его причиной могут стать ВМК (внутриматочный контрацептив) и их отдельные части, различные лигатуры.
Клиническая картина при этом характеризуется нарушениями менструальной функции (мено и метроррагии, ациклические кровянистые выделения). При длительном нахождении инородных тел в матке возможны проявления хронического эндометрита или пиометры.
Нередко инородные тела остаются бессимптомными, а единственной жалобой становится указание на вторичное бесплодие.
Цервикальные факторы
Маточное бесплодие может сочетаться с различными факторами, вызывающими нарушения в области её шейки. Во многих руководствах инфертильность, обусловленную затруднением транспорта мужских гамет на уровне шейки матки, определяют как цервикальное бесплодие.
Его причиной могут быть:
- анатомические изменения шейки матки (врождённые аномалии или деформации, возникающие после абортов, родов, операций, при расположении миоматозных узлов в надвлагалищной или влагалищной части шейки матки);
- изменения слизистой оболочки канала шейки матки (ГПЭ, полипы, эндометриоз);
- эрозии и псевдоэрозии шейки матки;
- ЛШМ с распространением процесса на слизистую оболочку цервикального канала;
- изменения в цервикальной слизи инфекционной природы при хронических цервицитах или при гормональном дисбалансе, сопровождаемом абсолютной или относительной гипоэстрогенией.
Диагностика цервикального бесплодия не представляет затруднений, поскольку признаки той или иной патологии выявляют при простом осмотре шейки матки и кольпоскопии.
Уточнению диагноза помогает цервикоскопия, которая, в большинстве случаев, сочетается с выскабливанием цервикального канала и последующим цитологическим исследованием.
УЗИ позволяет оценить толщину и структуру слизистой оболочки цервикального канала, выявить признаки, патогномоничные для полипа шейки матки или шеечной миомы. При подозрении на атипические процессы проводят прицельную биопсию поражённых участков.
Источник: https://pateroclinic.ru/endokrinnaya-ginekologia/besplodie
