Может ли быть бесплодие у девочек переболевших краснухой
Может ли иметь детей переболевшей свинкой в детстве мальчик
16.08.2017
Здравствуйте, дорогие читатели.
Сегодня мы поговорим о серьёзном и часто задаваемом вопросе: мальчик, переболевший свинкой, может иметь детей или нет? В статье также рассмотрим, какими осложнениями чреват для ребёнка мужского пола эпидемический паротит, какие возможны способы лечения, если бесплодие всё-таки наступило, и какой нужен уход во время болезни, если есть подозрение на поражение мужских желёз. Не забудем упомянуть профилактические меры, благодаря которым можно минимизировать риск развития заболевания и возникновение осложнений.
Коротко об эпидемическом паротите
Это инфекционное заболевание. Возбудителем выступает парамиксовирус, который проникает в организм и поражает железистые ткани. Больше всего подвержены дети, особенно младшие школьники. Передаётся в основном воздушно-капельным путём.
Бывают случаи, когда болезнь протекает бессимптомно, что значительно усложняет своевременную диагностику и начало лечения, а, следовательно, повышает риск развития осложнений.
Для данной болезни характерна такая симптоматика:
- Повышение температуры.
- Озноб.
- Головная боль и общая слабость.
- Увеличение щёк, опухание шеи.
- Болезненность в околоушной области, особенно при жевании.
- Обильное слюноотделение.
Вирус особенно активен в период поздней осени и ранней весны.
Несвоевременное лечение или ненадлежащий уход могут провоцировать развитие осложнений. Одними из страшных последствий, которые наблюдаются у мужского пола, являются орхит и бесплодие. Поэтому важно вовремя начинать лечение, чтоб избежать развития подобных патологий.
Симптомы орхита
Родителям необходимо знать, какая симптоматика характеризует воспалительный процесс в яичках мальчика. Важно вовремя отреагировать, пока процесс не усугубился, и последствия не стали необратимыми.
Основные признаки орхита:
- Болезненные ощущения в паховой области. Возможны, как с одной стороны, так и с обеих сразу.
- Повышение температуры, сопровождаемое лихорадкой.
- Гиперемия кожных покровов мошонки.
- Увеличение яичек в размерах. Может наблюдаться поочерёдное изменение: сначала раза в три увеличивается одно яичко, потом второе.
Что характерно орхит чаще всего возникает внезапно, когда родители могут решить, что ребёнок уже идёт на поправку. Но это, так званый, период мнимого благополучия.
Важно не забывать, что орхит может провоцировать развитие атрофии яичек.
Терапия при поражении мужских желёз
Если определено, что свинка спровоцировала развитие орхита, при появлении первых признаков необходимо сразу доставить мальчика на стационар. Очень важно вовремя начать лечения, ведь упущение времени чревато развитием серьёзных осложнений, в частности бесплодия.
Будут назначены процедуры, которые необходимо проводить строго с разрешения доктора и под его контролем:
- Важно накладывать специальные компрессы на воспалённые яички. Необходимо учитывать, что бинтик должен быть смочен в воде или растворе прохладной температуры. Запрещено использовать сильный холод и лёд. Иначе не избежать термического ожога.
- Принимать анальгетики и препараты, снимающие воспаление. Но только с рекомендации доктора.
- Не допускается обработка яичек средствами, которые не были прописаны доктором.
Мальчик, не достигший периода полового созревания, практически не подвержен развитию полного бесплодия. Если болезнь развивается у подростка или взрослого мужчины риск развития такого осложнения резко увеличивается. Однако и в таком случае бесплодие характерно для 10% заболевших, а то и меньше.
Методы лечения бесплодия
Начало терапии рекомендуется с наступлением полового созревания. В первую очередь мальчику будет назначено обследование:
- Спермограмма. Её важно сделать, чтоб определить, повлияло ли заболевание на состав спермы и активность, жизнеспособность сперматозоидов.
- УЗИ мошонки.
- Биопсия яичек. Назначается, если есть подозрение на какую-то патологию.
Когда проведены все необходимые исследования и установлен точный диагноз, бесплодие было подтверждено, будут назначены такие препараты:
- Гормональные средства. Например, Фортинекс.
- Биогенные препараты. Например, Раверон.
- Иммуномодуляторы (настой женьшеня, радиолы розовой или элеутерококка).
- Корректирующие таблетки для восстановления половой функции. Например, может быть назначен Адриол.
- Приём витаминного и минерального комплекса.
- Применение препаратов, которые значительно улучшают кровоснабжение сосудов яичек.
- Соблюдение правильного распорядка, регулярные выполнения спортивных упражнений.
Если консервативные методы не дают должного эффекта, то будет предложено оперативное вмешательство, направленное на иссечение оболочек яичек или участков соединительной ткани в самих яичках, которые образовалась вследствие внедрения вируса в организм.
Нужно понимать, что правильное лечение назначает исключительно специалист. Самолечение не только не поможет, но и сможет навредить.
Профилактические меры
Самым главным методом профилактики является вакцинация, которая имеет до 96% эффективности. После проведения прививки, вырабатывается иммунитет, который сохраняет свою активность до 12 лет. Проводят такую вакцинацию три раза, она занесена в календарь прививок вместе с корью и краснухой. Иммунитет вырабатывается спустя 20 дней после введения инъекции.
- Очень важным фактором является соблюдение постельного режима.
- Приём всех назначенных медикаментов.
- Контроль температурных показателей. Необходимо следить за тем, чтоб яички не перегревались, иначе не избежать воспалительного процесса.
Источник: https://zdorovyemalisha.ru/zdorovye/mozhet-li-imet-detej-perebolevshej-svinkoj.html
Осложнения после краснухи у детей
В дошкольном возрасте малыши болеют часто. Справляться с недугами им помогают защитные силы организма. Но иногда детские заболевания чреваты осложнениями, причем довольно серьезными. Какие же они могут быть после краснухи? Что об этом должны знать родители?
Особенности инфекции
Ее возбудитель является высокоустойчивым микроорганизмом, обладающим двойной мембраной. Такая особенность помогает вирусу выживать во внешней среде даже при неблагоприятных условиях длительное время.
Внедряясь в слизистую оболочку дыхательных путей, возбудитель заболевания сам себя защищает от воздействия лимфоцитов ворсинчатым слоем.
Поэтому без вакцинации в детском организме просто нет средств иммунной защиты от вируса краснухи.
Инфицирование недугом опасно. Заболевание заразно, оно быстро передается воздушно-капельным путем. Степень его контактности без вакцинации организма составляет более 90%.Стоит учесть, что распространение этой инфекции быстрее всего происходит в замкнутых пространствах, при скоплении большого количества людей. Речь идет о детских дошкольных учреждениях, школах, лагерях, интернатах. Есть случаи внутрибольничного инфицирования в условиях стационаров.
Вирус выделяется при разговоре, дыхании, кашле и чихании. Попадая во внешнюю среду, он сохраняет свои агрессивные свойства на протяжении 6-8 часов. Его мгновенная деактивация происходит при кварцевании и воздействии прямых солнечных лучей.
Последствия краснухи у детей
Если краснуха у ребенка не протекает в тяжелой форме, то обычно заболевание излечивается без проблем, никаких последствий оно не вызывает. Но не всегда так бывает. Иногда недуг может вызывать у девочек или мальчиков осложнения. И самым серьезным из них педиатры называют энцефалит (воспаление оболочки головного мозга).
Как осложнение инфекционного недуга он у пациентов дошкольного возраста встречается не часто. А вот подростки, по статистике, больше ему подвержены. Чаще всего энцефалит возникает быстро. Его симптоматика проявляется еще до этапа возникновения вирусной сыпи на коже. В редких случаях высыпания возникают до начала аутоиммунного энцефалита.
Он характеризуется резким ухудшением общего самочувствия, спутанностью сознания. У юных пациентов могут появляться менингеальные признаки. Когда случай тяжелый, то возможны и судороги с остановкой дыхания, угнетением сердечной деятельности. Конечно же, лечение энцефалита должно проводиться в условиях педиатрического стационара.
Ведь своевременное оказание врачебной помощи помогает предотвратить летальный исход.
Еще одно опасное осложнение краснухи у детей — поражение центральной нервной системы. Оно проявляется в виде парезов и параличей. Риск развития такого последствия составляет 25% всех диагностированных случаев заболеваемости. При этом детская смертность вследствие такого осложнения наблюдается в 30% случаев.
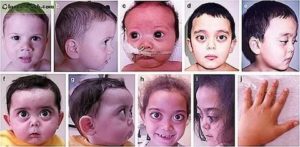
Если дитя появляется на свет с врожденной краснухой, то последствия тоже могут быть серьезными. А дадут они о себе знать спустя несколько лет после инфекционного процесса. Внутриутробное поражение будущего малыша этим вирусом чревато нарушением мозговой деятельности, психического развития, речевыми дефектами.
Возможны проявления умственной неполноценности. У деток, которые были поражены вирусом во чреве матери, могут со временем (в дошкольном и школьном возрасте) развиваться снижение интеллекта, нарушение координации движений. Все это связано с некоординированной работой участков головного мозга.
Стоит отметить, что в большинстве случаев отдаленные последствия врожденной краснухи терапии не поддаются.
Какие могут быть осложнения после краснухи у мальчиков
Все вышеуказанное относится к представителям обоих полов. Помимо этого, стоит знать, что иногда бесплодие у мужчин связывают с инфекционно-воспалительными заболеваниями. В их числе и краснуха.
Надо отметить, что такое осложнение возникает лишь в случаях инфицирования подростка в период полового созревания, а также при поражении яичек (орхите). Это случается крайне редко.
Если краснуха была перенесена мальчиком до пятилетнего возраста, то риск возникновения у него бесплодия в будущем практически нулевой.Невозможность зачать ребенка из-за перенесенной в детстве краснухи — крайне редкое явление. Чаще к такому последствию приводит корь, которую путают с краснухой.
Какие могут быть осложнения после краснухи у девочек
Специфическим осложнением этого инфекционного заболевания может быть тромбоцитопеническая пурпура. Она чаще встречается у девочек через несколько дней после появления высыпаний на коже. Характеризуется такое состояние гематурией (примесями крови в моче), геморрагической сыпью (мелкими кровоизлияниями на коже), кровотечением из десен.
Специально для nashidetki.net- Диана Руденко
You have no rights to post comments
Источник: https://nashidetki.net/zdorove-rebenka/oslozhneniya-posle-krasnukhi-u-detej.html
Опасность! Краснуха при беременности!

Краснуха относится к детским болезням, так как наиболее часто ей могут заболеть непривитые дети 2-9 лет. Природа заболевания – острая, вирусная. Возбудитель — Rubella virus, передающийся воздушно-капельным путем.
Безобидная для ребенка краснуха при беременности становится чрезвычайно опасной. В этот период она представляет серьезную угрозу, так как вызывает тяжелые системные пороки плода.
Исторический факт
1960 год стал для Америки роковым испытанием. Население поразила сильнейшая эпидемия. Краснухой переболело более двадцати миллионов жителей США. Настоящий масштаб бедствия нация ощутила только спустя 9 месяцев.
Именно тогда американские врачи поняли, как краснуха при беременности повлияла на детей. У двух миллионов новорожденных, заразившихся вирусом в материнской утробе, наблюдались серьезные психические и физические отклонения.
Симптомы краснухи
После проникновения вируса инкубационный период длится две-три недели. После этого возникают симптомы, напоминающие простуду:
- лихорадка до 38 °C;
- воспаление в горле;
- покраснение глаз;
- признаки интоксикации (тошнота, слабость и др.);
- ломота в суставах;
- болезненность затылочных и шейных лимфоузлов;
- конъюнктивит.
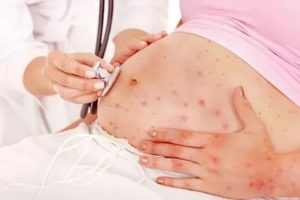
Спустя два дня появляется плоская бледно-розовая сыпь, не выступающая над кожной поверхностью. Ей предшествуют высыпания на небе, постепенно переходящие на область миндалин.
Характер сыпи
Локализованные мелкие пятнышки не более 3-5 мм. У взрослых больных, в том числе беременных, пятна имеют тенденцию к слиянию между собой. Вначале высыпания проявляются на лице, затем стремительно распространяются по всей поверхности тела: на спину, ягодицы, живот, ноги и руки, за исключением ладоней.
Сыпь обычно не сопровождается зудом, держится от двух до четырех дней. В редких случаях до семи дней. Затем исчезает без остаточных следов и шелушения.
Виды краснухи
- Классическая – все перечисленные симптомы и периоды заболевания ярко выражены.
- Стертая форма характеризуется частичными проявлениями. При повышенной температуре и воспалении в горле сыпь может не наблюдаться.
- Бессимптомная, при которой все типичные признаки отсутствуют. Несмотря на это, вирус краснухи оставляет пожизненный иммунитет, так же как и при классическом варианте протекания.
Две последние формы наиболее опасны для окружающих, так как инфицированные люди не подозревают, что представляют источник заражения.
Похожие симптомы имеют некоторые простудные, аллергические заболевания, а также корь и скарлатина. Поставить достоверный диагноз может только инфекционист с учетом данных лабораторной диагностики. Если женщина не перенесла краснуху, она обязательно должна уведомить об этом своего врача, ведущего беременность.
Краснуха при беременности: риски и осложнения
Австралийский доктор Н. Грегг впервые описал аномальные последствия для плода при инфекции краснухой у матери в 1941 г. Коварность краснушного вируса заключается в том, что он с легкостью проходит через плаценту. При этом он неизбежно поражает плод, пагубно влияя на его развитие.
Наиболее опасно, если женщина заражается в первом триместре, на стадии формирования зародыша. Это наиболее неблагоприятный период, так как вирус краснухи повреждает важнейшие системы эмбриона. Наиболее часто встречается тройственное поражение, называемое «триадой Грегга». При этом у новорожденного в 95% случаев наблюдаются сердечные пороки, в 85% — катаракта глаз, в 22% — глухота.
В числе других неблагоприятных последствий для плода:
- изменение формулы крови;
- пороки печени, селезенки;
- врожденные уродства;
- масса тела ниже нормы;
- расстройства нервной системы.
Умственные отклонения проявляются не сразу. Отставание в развитии становится заметным лишь по мере взросления ребенка.
Кроме внутриутробных пороков встречаются и другие осложнения, в частности, невынашивание, замершая беременность. После двадцатой недели ситуация резко меняется. На этом сроке краснуха редко оказывает негативное влияние на малыша.
Вероятные способы инфицирования
Вирус краснухи чрезвычайно заразен, особенно при бытовых контактах в домашних условиях, в детских коллективах. Восприимчивость непривитых людей оценивается в 90%, поэтому при выявлении краснухи объявляется карантин. Человек выделяет вирус за несколько дней до образования сыпи, весь период болезни и еще неделю после выздоровления.
С наибольшей вероятностью люди заражаются при тесном контактировании с инфицированным, например, при совместном проживании в квартире. Максимальная вероятность заболевания отмечается в периоды межсезонья. Примерно раз в 5 лет фиксируются эпидемические вспышки.
Вместе с тем, краснушный вирус высокочувствителен к окружающим воздействиям и быстро погибает при повышении температуры, на солнечном свету, при дезинфекции хлорсодержащими средствами.
В большинстве случаев источником инфекции выступают маленькие дети. Поэтому риск заболеть краснухой увеличивается у беременных, имеющих младших детей или контактирующих с детскими коллективами на работе. Особенно, когда малыш и/или женщина посещают садик, кружки, спортсекции.
Диагностика
После перенесенной краснухи в организме остается пожизненный иммунитет, препятствующий вторичному заражению. Если женщина уже перенесла краснуху или сделала прививку, во время беременности волноваться не о чем.
Если вы не имеете точных сведений о детских болезнях, то нужно сдать кровь на антитела к краснухе. При этом не стоит доверять воспоминаниям родственников. Вирусные болезни в детстве довольно часто сопровождаются сыпью и имеют сходные симптомы. Единственно верным критерием может служить диагноз, зафиксированный в медицинской карте.
В последнее время доктора довольно часто отмечают бессимптомное и смягченное течение краснухи, что затрудняет постановку точных диагнозов. Если в карте нет записи, не исключено, что женщина могла переболеть в стертой форме, без ярко выраженной симптоматики. Существует незначительная вероятность того, что за краснуху по ошибке были приняты симптомы другого заболевания.
Чтобы развеять все сомнения, следует выполнить исследование крови на специфические антитела. Лучше всего сделать это на стадии планирования беременности.
Расшифровка результатов
Положительный результат на титры Ig G говорит о перенесенной ранее краснухе. Это значит, что плод со 100 % гарантией защищен от заражения этой болезнью при беременности.
Вакцинация
Краснуха — управляемая инфекция, распространение которой регулируется плановой вакцинацией. Специфические прививки включены в календарь иммунизации во многих странах. Если в крови не обнаружили Ig G, перед планируемой беременностью в строгом порядке показана прививка от краснухи. Причем делать ее следует не позже трехмесячного периода до зачатия.
Детей обычно вакцинируют тривакциной ММR. Женщинам, не имеющих антител Ig G, вводят специально разработанную моновакцину Рудивакс.
Последующие три месяца рекомендовано предохранение от беременности. По их истечении желательно провести контрольный анализ, чтобы подтвердить наличие иммунитета.
Противопоказания к вакцинации
Запрещено делать прививку от краснухи при следующих состояниях:
- злокачественные процессы;
- иммунодефицитные состояния;
- на фоне приема кортикостероидов;
- аллергия на препарат Неомицин и прочие прививки;
- повышение температуры.
Что делать?
Если беременная, не переболевшая ранее краснухой и не прошедшая вакцинацию, попала в очаг инфекции, ей немедленно нужно обратиться на консультацию к инфекционисту. Доктор выпишет направление на лабораторное исследование титров вируса краснухи.
Антитела Ig M – это специфические маркеры краснухи. Они начинают вырабатываться в крови в момент поражения.
Через две-три недели их концентрация становится предельной, а через два месяца Ig M выводятся из организма. Если в крови обнаружили Ig М, то женщина находится в острой фазе болезни.
Это наиболее неблагоприятный вариант для беременных. Для оценки вероятных рисков следует выяснить, на каком сроке случилось заражение.
При положительном результате на сроке до 17-й недели беременность прерывается. Такая исключительная мера оправдана даже при отсутствии симптомов, так как в любом случае вирус проникнет через плаценту и вызовет тягчайшие последствия для плода.
На 16-28 неделях проводится всестороннее обследование, включающее УЗИ, генетический анализ, забор околоплодных вод. По результатам исследований рассматривается вопрос о наличии аномалий плода и необходимости искусственного прерывания беременности.
Ведение беременных с краснухой
При выявлении заболевания позже 28-й недели женщину ставят на особый медицинский учет. В этой ситуации врачи проводят лечебные мероприятия для поддержания здоровья плода.
Показана терапия иммуноглобулином. Параллельно принимаются меры по предотвращению плацентарной недостаточности, профилактика невынашиваемости. Адекватную медицинскую помощь оказывают, как правило, в условиях стационара. Она помогает предотвратить неблагоприятные последствия и избежать выкидыша.
Врачи учитывают, что краснуха при беременности может спровоцировать осложнение в родах. В частности, существует риск аномальной родовой деятельности. Помимо этого, родившийся ребенок представляет инфекционную опасность для окружающих длительный период после рождения.
Меры предосторожности
Женщине, ждущей ребенка, а также ее детям и родным следует избегать людных мест, особенно, скопления детей. В «черном списке» — поликлиники, детсады, школы, крупные магазины, театры, аттракционы и т. д.
Если краснухой заболел младший ребенок беременной, уход за ним нужно поручить третьим лицам, а лучше всего временно изолировать, чтобы исключить риск заражения.
Ведущие акушеры-гинекологи признают, что перечисленные меры не обеспечивают 100%-ной гарантии безопасности. Поэтому настаивают на обязательном исследовании на титры краснухи перед беременностью. А при неимении иммунных тел — на плановой вакцинации.
После прививки стабильный иммунитет возникает практически в 100% случаев и сохраняется в течение двадцати лет. Материнские антитела передаются новорожденному и защищают его от заражения первые полгода жизни.
Похожие посты
Источник: https://mamsy.ru/blog/opasnost-krasnuha-pri-beremennosti/
Беременность после краснухи

Решение стать родителями — серьезный и ответственный шаг для каждой семьи. Сегодня все большее количество пар предпочитают заранее готовиться к этому событию, ведь грамотное планирование беременности существенно снижает риск развития всевозможных осложнений для здоровья будущей мамы и ее малыша.
Пристальное внимание в этот период стоит уделить выявлению в организме женщины антител к возбудителям целого ряда заболеваний, способных пагубным образом влиять на формирование плода и даже привести к его гибели. Одной из самых грозных опасностей, подстерегающих будущую маму, является краснуха, планирование беременности — надежный способ оградить женщину от тревог, связанных с этим заболеванием.
Краснуха — острая вирусная болезнь
Краснуха — весьма распространенное инфекционное заболевание, отличающееся длительным инкубационным периодом, до 24 дней. Заболеванию наиболее подвержены дети в возрасте до 7 лет. К основным симптомам относятся: умеренные головные боли, заложенность носа, коньюктивит, невысокая (до 38 градусов) температура тела, увеличение лимфоузлов в области шеи.
Основным признаком краснухи являются высыпания на коже, имеющие розовый цвет и, как правило, располагающиеся в области шеи, лица, на спине и ягодицах.
Сыпь наблюдается в течение 1–5 дней, после чего проходит, не оставляя никаких следов на теле. Часто краснуха имеет атипичную форму, то есть проходит без каких-либо видимых симптомов.
Независимо от формы протекания у выздоровевшего вырабатывается иммунитет к данной болезни.Согласно последним медицинским данным заболевание передается двумя путями: воздушно-капельным от больного человека здоровому, а также от матери плоду при беременности.
У детей краснуха в основном имеет довольно мягкое течение, не требующее специального лечения.
У взрослого человека болезнь протекает тяжелее, симптомы более выражены, увеличивается риск осложнений: поражение суставов (артрит) и воспаление головного мозга. Но особенно опасна краснуха для женщин в период беременности.
Чем опасна краснуха?
Риск заражения плода от матери, заболевшей краснухой, снижается с увеличением срока беременности: в начале первого триместра он составляет почти 90%, снижаясь до 10% к 12 неделе. Попадая в организм матери, вирус проходит через плаценту и вызывает тяжелые патологии и уродства плода.
В зависимости от того срока беременности, на котором произошло инфицирование, у ребенка может наблюдаться поражение мозга, органов слуха и зрения, сердечно-сосудистой, мочеполовой и легочной систем, ЖКТ, а также костей и суставов.
Также у новорожденных отмечаются различные внешние нарушения: шесть пальцев на конечностях, так называемая «волчья пасть», неестественные размеры головы, деформация челюсти, ушных раковин.
Кроме того, краснуха во время беременности, особенно на раннем этапе, может быть причиной выкидышей.
Заболевание краснухой на сроке беременности до 16 недель является однозначным показанием для прерывания беременности, на сроке до 28 недель — прерывание беременности рекомендовано при подозрении на инфицирование плода, после 28 недели − женщина находится под особым наблюдением врачей вплоть до родов.
Ввиду высокого риска заражения малыша и тяжести последствий будущим мамам необходимо еще на этапе подготовки к беременности определить наличие у себя иммунитета к этой болезни.
Как подготовиться к беременности?
Наибольшему риску заражения вирусом краснухи подвергаются женщины, принадлежащие следующим категориям:
- многодетные мамы;
- женщины, осуществляющие трудовую деятельность в детских садах, школах и медицинских учреждениях;
- ни разу не прививавшиеся женщины и не переболевшие краснухой;
- будущие мамы, которые имеют низкое содержание антител в организме.
Чтобы не омрачать самый счастливый период своей жизни ненужными волнениями, врачи рекомендуют всем будущим мамочкам сдать анализ крови на торч инфекцииперед беременностью, краснуха входит в их число, как и токсоплазмоз, герпес и цитомегаловирусная инфекция. Данный анализ помогает выявить наличие иммунитета к этим заболеваниям. Если результат диагностики показывает отсутствие в организме антител к вирусу краснухи, женщине в обязательном порядке необходимо пройти вакцинацию.
Правильно проведенная вакцинация практически не имеет осложнений, а иммунитет, который вырабатывается после прививки, сохраняется на срок до 20 лет. Вакцинирование не проводят в следующих случаях:
- наличие у женщины онкологического заболевания;
- прохождение лучевой терапии, а также лечение иммунодепрессантами;
- в период беременности (лучше всего проводить вакцинацию в начале менструального цикла, когда беременность практически исключена);
- аллергические реакции на компоненты вакцины, а также наличие осложнений при предыдущих вакцинациях;
- наличие хронических заболеваний в стадии обострения;
- острые заболевания инфекционного и неинфекционного характера.
Прививку против краснухи необходимо сделать за 3–6 месяцев до момента предполагаемого зачатия.
Следует также отметить, что женщина, перенесшая краснуху в детородном возрасте, не подвергает риску заражения будущего малыша в том случае, если беременность после краснухи наступила не раньше, чем через три месяца. В течение этого периода необходимо с особой тщательностью подходить к вопросу предохранения.
Благодаря этому к нам заглядывают специалисты и дают ответы на наши вопросы!А еще, вы можете задать свой вопрос ниже. Такие как вы или специалисты дадут ответ.Спасибки ;-)Всем здоровых малышей!
Пс. Мальчиков это тоже касается! Просто девочек тут больше 😉
Gnomik.ru ©
Источник: https://www.gnomik.ru/articles/art-beremennost-posle-krasnukhi/
Эксперты рассказали, кому может не потребоваться прививка от коронавируса
МОСКВА, 24 июля. /ТАСС/. Прививка от коронавирусной инфекции может не потребоваться людям, которые уже перенесли болезнь в бессимптомной форме. Таким мнением поделились опрошенные ТАСС врачи-инфекционисты.
«Если мы говорим о вакцине как о защите от нынешней инфекции и тех, кто сейчас переболел коронавирусом, то им вакцинация, скорее всего, уже не понадобится. Хотя надо проверить каждого человека на иммунитет, на наличие именно тех антител, которые защищают от вируса.
Всех, кто переболел, необходимо обследовать, и если у них есть антитела, то вакцинация просто не нужна», — сказала ТАСС доктор медицинских наук, профессор, врач-инфекционист, заведующая кафедрой вирусологии Российской медицинской академии непрерывного профессионального образования Елена Малинникова.
Речь идет, по ее словам, о любой форме протекания болезни, в том числе бессимптомной. «Все равно наличие вируса подразумевает выработку антител. Кстати, это касается любой инфекции, не только коронавируса. Бывает, что человек не знает, что он переболел инфекциями, и при этом у него все равно вырабатываются антитела. И по этим антителам мы определяем, болел человек или нет», — добавила она.
При этом, по словам врача, есть новые данные о том, что существуют несколько «вариантов» коронавируса, нужны дальнейшие исследования, чтобы понять, против всех ли из них вакцина будет эффективна.
При этом заболевания вакцина вызвать не может, пояснила инфекционист.
Малинникова подчеркнула, что перед вакцинацией проводится анализ на заболевание, а вопрос о прививке решается после отрицательного результата теста.
В мае руководитель Федерального медико-биологического агентства (ФМБА) Вероника Скворцова рассказала, что концентрация антител к коронавирусу в плазме крови, достаточная для ее применения при лечении пациентов, фиксируется только у 25% переболевших новой инфекцией.
Осторожность в применении
Главный врач медицинского центра «Лидер медицины», врач-педиатр, инфекционист и вакцинолог Евгений Тимаков полагает, что вакцинация людей, уже перенесших инфекцию, почти лишена побочных эффектов, но в то же время практически бесполезна. «В организме есть антитела, и эти тела просто активируют вакцину в большинстве случаев.
Поэтому детям не делается прививка от кори, краснухи и паротита до года. Потому что мамины антитела могут активировать вакцину, и иммунитет свой личный не вырабатывается. А здесь уже иммунитет личный есть, если в скрытой форме перенесено заболевание, то вакцина просто сохранит клетки памяти и усилит иммунитет», — сказал он ТАСС.
По его словам, если иммунитет не выработался, то вакцина просто простимулирует его выработку. Если же человек не был восприимчив к вирусу и не вырабатывал иммунитет, она не сделает ничего и будет безвредной.
Тем не менее время для массовых прививок от коронавируса при помощи готовой вакцины еще не наступило, считает Тимаков. «Еще не исследовано и неизвестно, [может ли вакцина вызвать иммунную реакцию антител]. Для того, чтобы на такие вопросы отвечать, нужно как минимум три-пять лет исследований, чтобы увидеть, как вакцина ведет себя в отсроченной фазе», — сказал ТАСС инфекционист.По его мнению, к массовому применению вакцины необходимо подходить с осторожностью. «Мы не знаем, какие она может запустить аутоиммунные процессы, влияет ли она на репродуктивную функцию.
Все вопросы отсроченных побочных эффектов мы не знаем.
Группы риска и те люди, которые находятся непосредственно у постели больного, — это один вопрос, но от массовой вакцинации (это мое мнение) я бы воздержался», — добавил эксперт.
О российской вакцине
22 июля министр здравоохранения Михаил Мурашко в интервью телеканалу «Россия-24» сообщил, что Минздрав готовится не только к завершению клинических исследований векторной вакцины от коронавируса, разработанной Национальным исследовательским центром эпидемиологии и микробиологии им. Н.Ф.
Гамалеи Минздрава России, но и к выпуску ее на определенных условиях. В частности, параллельно подготовке будет идти сбор данных о ее эффективности, безопасности и ряде других параметров. Министр также сказал, что свою эффективность и безопасность вакцина подтвердила.
По его мнению, она может получить регистрационное удостоверение уже в первой декаде августа.
Ранее во Всемирной организации здравоохранения (ВОЗ) предупредили о новой волне заболеваемости коронавирусом в Европе. После снятия некоторых ограничений в ряде стран вновь начало расти число случаев заражения коронавирусом, это грозит новым всплеском заболеваемости.
Источник: https://tass.ru/obschestvo/9041735
Какие распространенные причины бесплодия у мужчин, может ли краснуха или сахарный диабет вызвать осложнение

Мужское бесплодие составляет ровно половину всех случаев нарушений со стороны репродуктивной сферы среди семейных пар. Это патологическое состояние можно охарактеризовать количественными или качественными изменениями эякулята.
Существует ряд этиологических факторов этой патологии. Их подразделение основано на механизмах развития процесса и месте его локализации. Выделяют следующие факторы, приводящие к нарушению фертильности:
- варикоцеле;
- поражение тестикул;
- сбои в гипоталамо-гипофизарной деятельности;
- нарушения в работе иммунной системе;
- расстройства полового акта;
- ятрогенные причины;
- некоторые болезни инфекционного генеза;
- соматические заболевания;
- неправильный образ жизни.
Варикоцеле – это расширение вен, относящихся к лозовидному сплетению мошонки с утолщением их сосудистой стенки. Варикоцеле нарушает процесс питания мошонки, а соответственно, и находящихся в ней яичек. Из-за этого происходит:
- резкое повышение температуры в области мошонки;
- развитие гипоксического состояния тестикул;
- прорыв гематотестикулярного барьера, который защищает сперматозоиды от воздействия на них иммунных клеток.
Также существует ряд болезней яичек, которые провоцируют сбои в работе репродуктивных органов:
- крипторхизм (порок развития врожденного характера, при котором у мальчиков не происходит опущения яичка в мошонку в долженствующие сроки);
- перекрут тестикул (приводит к некротическим изменениям в органе и необратимой потере функции);
- воспаление вещества яичка, носящее название орхита;
- травма яичек механического, термического или химического генеза;
- генетические мутации, хромосомные заболевания.
Проблемы, связанные с иммунитетом, приводят к возникновению антиспермальных антител, которые идентифицируют сперматозоиды, как чужеродные для организма клетки и уничтожают их. Это ведет к развитию иммунологического типа бесплодия. Ведущими этиотропными факторами в этом случае являются:
- ухудшение качественных показателей семенной жидкости;
- нарушение образования сперматозоидов;
- утрата мужскими половыми клетками подвижности;
- неспособность сперматозоидов присоединиться к яйцеклетке;
- затруднение прохождения спермы.
Часто мужчина утрачивает способность к зачатию вследствие неспособности провести полноценный сексуальный акт. В этой ситуации качественный состав спермы не страдает, сперматозоиды функционируют, но оплодотворение становится невозможным, так как половые клетки из мужского организма не могут попасть внутрь половых путей женщины.
Прием некоторых лекарственных препаратов приводит к временным проблемам со стороны репродуктивной системы. После отмены средства, фертильность восстанавливается. К таким препаратам относят:
- ингибиторы циклооксигеназы в больших дозировках (например, аспирин);
- кофеин и кофеинсодержащие препараты;
- колхицин;
- некоторые противогрибковые средства (например, кетоконазол);
- циметидин;
- спиронолактон.
Вредные привычки
Образ жизни мужчины оказывает влияние на состояние его репродуктивной системы. Наличие таких вредных привычек, как курение, избыточное употребление алкогольных напитков и наркотическая зависимость, могут быть причиной тяжелой формы бесплодия.
Какие болезни приводят
Существует целый перечень заболеваний, каждое из которых может быть причиной бесплодия. Выделяют следующие:
- сахарный диабет;
- краснуха;
- эпидемический паротит;
- заболевания щитовидной железы;
- болезни, передающиеся половым путем;
- заболевания воспалительного генеза органов мужской репродуктивной системы.
Сахарный диабет
Диабет приводит к бесплодию из-за утолщения стенок сосудов, питающих органы малого таза, что ведет к уменьшению притока крови и развитию гипоксии с последующим возникновением импотенции.
Нейропатия диабетического генеза поражает нервы, отвечающие за осуществление эрекции. При диабете происходит снижение общего уровня гормона тестостерона с последующей его заменой на женский гормон эстроген.
Болезнь разрушает ДНК сперматозоидов.
Краснуха
Краснуха является причиной стерильности, только если мальчик переболел ею в период полового созревания. Вероятность появления последующих проблем с фертильностью увеличивается, если течение краснухи сопровождалось орхитом. Причем чем тяжелее мальчик перенес орхит, тем больше вероятность развития у него бесплодия.
Щитовидка
Гормоны, вырабатываемые в щитовидной железе, воздействуют на течение процесса образования семенной жидкости. Поэтому при нарушении продукции этих гормонов могут возникнуть качественные или количественные нарушения состава спермы.
Эпидемический паротит или свинка
Вирус паротита поражает различные железы. Его патогенное влияние затрагивает и яички. Действие вируса стимулирует развитие орхита. Именно его продолжительное течение и приводит к проблемам с оплодотворением.
Химиотерапия разрушает не только клетки злокачественных опухолей, но и собственные клетки человека.
При введении химиопрепаратов отмечается резкое сокращение числа сперматозоидов и уменьшение уровня их активности. Качественный состав спермы ухудшается. Особенно токсичными считаются такие препараты, как Циклофосфамидон и Цисплатин.
Лечение
Выделяют два вида лечения:
- консервативное (гормональная терапия, прием антибиотиков);
- оперативное (искусственная инсеминация, пункции яичек, коррекция имеющейся хирургической патологии).
Кагоцел
Кагоцел относится к группе противовирусных препаратов. Его широко применяют курсом при ОРВИ или гриппе. Однако важно знать, что его действующее вещество, носящее название госсипол, может приводить к проблемам с мужскими репродуктивными органами. Этот компонент угнетает процесс формирования сперматозоидов.
Формирование бесплодия мужского организма обусловлено множеством факторов. Для того чтобы восстановить фертильность проводят ряд диагностических мероприятий и назначают терапию. Не следует заниматься самолечением, при симптомах бесплодия нужно обратиться к врачу.
Источник: https://formama.online/besplodie/rasprostranennye-prichiny-besplodiya-u-muzhchin/
