Как лечить гормональный цистит
Лечение гормонального цистита у женщин
При нарушении баланса гормонов в организме нередко развивается гормональный цистит у женщин. При цистите страдает слизистая пузыря, что вызывается развитием патогенных и условно-патогенных инфекций. Патология возникает как в репродуктивном возрасте, так и в период климакса или менопаузы.
Причины заболевания
Гормональный дисбаланс в организме приводит к нарушению работы всей мочевыделительной системы. Слизистая без необходимого количества гормонов не в состоянии очищаться, поэтому на тканях пузыря развиваются воспаления, вызванные бактериями, вирусами или грибками.
Наиболее часто гормональный цистит у женщин бывает по таким причинам:
- патологический рост условно-патогенной микрофлоры;
- несоблюдение правил гигиены при половом акте;
- нарушение санитарных норм в критические дни;
- проблемы с иммунитетом;
- прием противозачаточной контрацепции.
При дисбалансе, гормоны продуцируются организмом в недостаточном или избыточном количестве, что позволяет микроорганизмам размножаться, вызывая воспаление. У некоторых женщин строение мочеполовой системы несколько отличается от общепринятых норм, что делает эту группу людей более уязвимыми ко всем видам цистита.
Редкие или наиболее частые подмывания, особенно с гигиеническими средствами, создают условия для роста патогенной микрофлоры. Иногда цистит может иметь нейрогенную природу.
Среди пациенток наиболее восприимчивы к гормональной форме цистита следующие категории.
- Молодые девушки после недавнего менархе. В подростковом возрасте гормональный фон нестабилен, часто случаются нарушения цикла, что вызывает всевозможные проблемы в мочеполовой сфере, включая цистит.
- Болезни яичников негативно влияют на баланс гормонов, особенно на производстве эстрадиола. В результате случается пересыхание и поражение слизистых оболочек, в мочевыделительных органах формируются кисты, полипы, опухоли – все это провоцирует цистит.
- Климакс и менопауза. В этот период жизни у женщины естественным образом постепенно снижается выработка гормонов яичниками. В постменопаузе от дефицита гормонов страдают многие системы, включая мочеполовые органы.
Симптомы
При заболевании мочевого пузыря отмечаются следующие симптомы.
- Учащение позывов к мочеиспусканию от 40 раз в сутки.
- Снижение порций мочи.
- Ощущение неполного опорожнения.
- Болезненность внизу живота.
- Дискомфорт при посещении туалета.
- Помутнение мочи.
- Изменение цвета мочи.
- Зуд половых органов.
- Жжение при мочеиспускании.
- Болезненность в промежности.
- Ночное мочеиспускание, что приводит к бессоннице.
- Хроническая усталость.
- Постоянная смена настроений.
- Задержки менструаций.
- Сонливость днем.
- Плохая концентрация внимания.
- Снижение памяти.
- Акне, сухость, бледность или дряблость кожи.
В острой стадии отмечается повышение температуры, лихорадка. Сразу ответить на вопрос, чем лечить воспаление, нельзя, нужно провести ряд диагностических мероприятий.
Диагностика и лечения
Для начала врач обязательно назначит общий анализ крови и мочи. Для констатации гормонального нарушения понадобиться сдать кровь на гормоны: эстрогены, пролактин, кортизол и прочие. Для уточнения диагноза может понадобиться УЗИ мочевого пузыря, с помощью которого определяется степень разрушительного воздействия заболевания на орган.
Обычно лечение цистита медикаментозное, в далеко зашедших случаях приходится прибегать к хирургическому вмешательству. Операция проводится при наличии опухоли, или растущей кисты в яичниках.
Как дополнительный вариант применяются народные средства. Терапевтическое лечение используется в двух направлениях.
Препараты нужны для снижения симптоматики воспаления – это поможет достичь ремиссии, без чего цистит переходит в хроническую форму. Препараты нужно принимать в дозировках, назначенных врачом.Даже если симптомы прошли до окончания лечебного курса, нельзя перестать принимать таблетки.
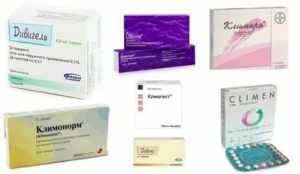
Для нормализации гормонов назначают Прогинову, Эстрофем, Климара, Овипол и пр. аналогичные гормональные препараты.
При восстановлении гормонального фона симптоматика заболевания исчезает, рецидивов больше не случается. Сколько женщине нужно принимать гормоны, решает только лечащий врач.
Самостоятельный прием любых гормонов, опираясь на отзывы знакомых, категорически противопоказан, это нанесет значительный урон организму.
Последние годы все больше используются более мягкие по своему действию фитоэстрогены – препараты на основе лекарственных растений. Они облегчают состояние при гормональной недостаточности, имеют меньше побочных эффектов, чем синтетические гормоны.
Одна заместительная терапия не может справиться с последствиями цистита. Пациентка обязательно получит препараты антибактериального, антивирусного или антигрибкового действия.
Используются не только антибиотики, но и средства растительного происхождения, такие как Монурал. Этот препарат пьется одноразово, перед сном.
Часто однократного приема достаточно, чтобы обезвредить большинство бактерий в пузыре.
Перед назначением антибиотика грамотный врач проведет тест на чувствительность возбудителя к конкретному препарату. Если дней через пять приема антибиотиков состояние пациентки не улучшается, врач назначит другой препарат. Неправильно проведенное лечение приводит к хроническим формам цистита.Чтобы организм сам выводил наружу большое количество патогенных микроорганизмов, пациентке рекомендуют пить более трех литров воды ежедневно. Этой же цели помогает прием чаев на основе подорожника, семян петрушки.
Чтобы снизить едкость мочи, народные целители предлагают пить трижды в день по стакану воды с соком половинки лимона. Аналогично воздействует сок клюквы до еды. Также помогают настойки полевого хвоща. Все народные рецепты можно использовать только после консультации с врачом.
Профилактика гормонального цистита
Важно своевременно обратиться за медицинской помощью, чтобы исключить инфицирование почек, развитие пиелонефрита и недержания мочи. К профилактике относятся следующие меры.
- Соблюдение санитарных норм до и после полового акта.
- Отказ от синтетического белья.
- Избегание переохлаждений организма.
- Отказ от некачественных моющих средств во время подмывания.
- Отказ от тампонов и некачественных прокладок.
- Своевременное лечение гинекологических и урологических патологий.
- Прием по назначению гинеколога или эндокринолога гормонов.
- Отказ от острых специй, копчений и солений. Эти продукты меняют нормальный состав мочи, делая ее более токсичной для стенок пузыря.
- Отказ от спиртных напитков и курения. Пиво особенно негативно воздействует на состояние пузыря.
Гормональный цистит у женщин в период увядания половой функции встречается особенно часто. Гормонов в организме становится меньше, а бактерий – больше, поэтому риск появления цистита увеличивается. Иногда цистит никак не связан с ростом бактерий, в этом случае врач следующим шагом пытается проверить версию про онкологическую природу заболевания.
Источник: https://cistitguru.ru/gormonalnyj-cistit-u-zhenshhin/
Гормональный цистит у женщин
Гормональный цистит – это инфекционное воспаление слизистой оболочки мочевого пузыря, которое вызвано гормональным дисбалансом в организме женщины. Наиболее часто встречается в возрасте 30-45 лет. Ниже разобраны основные причины, симптомы и лечение заболевания.
Причины развития
Первая за частотой причина – физиологические особенности женского организма. Гормональный фон является очень неустойчивым, концентрация половых гормонов в крови постоянно меняется, что зависит от периода менструального цикла. Также колебания уровня эстрогена происходят во время беременности, родов и менопаузы. Поэтому именно тогда и существует риск развития гормонального цистита.
ВАЖНО! Наиболее актуальная причина развития гормонального цистита в наше время – это прием контрацептивов, которые содержат эстрогены. Их широкое распространение способствует тому, что женщины часто самостоятельно покупают и принимают эти препараты.
Кроме того, спровоцировать развитие заболевания могут патологии половой или эндокринной системы, которые сопровождаются повышением секреции гормонов:
- опухоли или кисты яичников;
- аденома гипофиза, которая продуцирует фолликулостимулирующий гормон;
- гиперплазия коры надпочечников;
- цирроз печени с функциональной недостаточностью органа;
- выраженное ожирение.
Дополнительно выделяют факторы, которые могут способствовать развитию гормонального цистита. Сюда относят пожилой возраст женщины (более 65 лет), патологии мочеполовой сферы хронического характера, катетеризация мочевого пузыря, иммунодефицитные состояния, необходимость длительного приема цитостатических препаратов.
Признаки
Гормональный цистит у женщин проявляет себя острой симптоматикой, которая наиболее выражена у пациенток молодого возраста. У пожилых женщин на фоне хронических соматических заболеваний, дегенеративных изменений периферической иннервации часто можно обнаружить всего один-два признака цистита.
Гормональный цистит имеет следующие характерные симптомы:
- болезненные ощущения при микции, ноющего, режущего характера, могут отдавать в перианальную область;
- болезненность при нажатии в нижней части живота;
- изменение цвета и консистенции мочи (приобретение мутного оттенка);
- появление кровяных примесей в моче (при нарушении целостности слизистой оболочки);
- учащенное мочеиспускание (иногда каждые 10-20 минут) – часто может быть единственным симптомом заболевания;
- ощущение неполного опорожнения мочевика;
- повышение температуры тела (обычно к субфебрильным показателям);
- снижение работоспособности, вялость.
Взаимосвязь с гормонами
Приводить к возникновению гормонального цистита у женщин могут эстрогены.
Это группа стероидных гормонов, которые синтезируются в яичниках, надпочечных железах и в небольшом количестве в других периферических тканях (жировой прослойке, коже).
Биологической активностью владеют три их вида – эстриол, эстрон и эстрадиол. В организме они способствуют развитию женских половых органов и признаков. Колебание их концентрации происходит ежемесячными циклами и во время беременности.
Рецепторы к эстрогенам находятся и в стенке мочевого пузыря. Они непосредственно влияют на активность продукции слизи, которая покрывает внутреннюю часть органа. При повышении концентрации эстрогенов, ее синтез уменьшается. Это приводит к тому, что патогенным микроорганизмам становится проще колонизировать слизистую оболочку, и вызывать развитие воспалительного процесса.
Кроме эстрогенов приводить к развитию воспалительного процесса могут глюкокортикоиды. Это стероидные гормоны, которые продуцируются в надпочечных железах. При стойком повышении их концентрации снижается реактивность местного иммунитета. Поэтому у женщин может развиться хронический гормональный цистит, который способен рецидивировать, несмотря на адекватную антибактериальную терапию.
Взаимосвязь месячных с циститом
Существует группа женщин, у которых цистит часто возникает за несколько дней перед или во время месячных. Это связано с особенностями менструального цикла.
Как известно, овуляция происходит приблизительно на 14 день. За несколько суток перед этим в организме резко растет продукция эстрогенов.
Их воздействие на слизистую мочевого пузыря способствует распространению патогенных микроорганизмов.Дополнительно важную роль имеет гигиена в период менструации у женщин. Если к ней относится недостаточно внимательно (например, не менять прокладки или тампоны), то создается среда, которая способствует инфекционному процессу.
Диагностика
При наличии типичной симптоматики цистита необходимо обратиться к квалифицированному врачу. Он проведет расспрос жалоб и симптомов, а также полноценный осмотр женщины. При подозрении на гормональные причины заболевания, обязательно необходима консультация гинеколога. Затем женщину отправляют на сдачу лабораторных анализов:
- общего анализа крови (при цистите наблюдается увеличение количества лейкоцитов, повышение СОЭ);
- общего анализа мочи (в случае воспалительного процесса в мочевике обнаруживается большое число лейкоцитов, увеличение количества белка);
- исследование баланса гормонов (уровень эстрогенов и прогестеронов);
- бакпосев урины с изучением чувствительности патогенного возбудителя к антибактериальным препаратам.
Дополнительно часто возникает необходимость инструментальной диагностики:
- Ультразвукового исследования мочевого пузыря и почек. Показано при хроническом гормональном цистите, а также для исключения мочекаменной болезни и пиелонефрита.
- Ультразвукового исследования матки и яичников. Выполняют, чтобы выяснить возможную причину гормональных нарушений, исключить наличие добро- или злокачественных новообразований, дегенеративных процессов.
- Цистоскопии. Эндоскопическая методика диагностики, которая позволяет исследовать стенки мочевого пузыря и уретры. Проводится при хроническом гормональном цистите. Позволяет провести биопсию слизистой оболочки с последующим цитологическим исследованием.
- Компьютерной или магниторезонансной томографии органов малого таза. Наиболее информативный метод визуализации мочеполовой системы. Выполняется в сложных диагностических ситуациях.
Особенности лечения
Лечение гормонального цистита должно быть комплексным. С одной стороны, необходимо ликвидировать причину нарушения гормонального фона (отменить прием контрацептивов, медикаментозно провести коррекцию уровня гормонов, удалить провоцирующие опухоли). Дополнительно нормализуют массу тела при наличии ожирения. С другой стороны, обязательно назначаются антибактериальные препараты.
Если гормональный цистит диагностирован у женщины впервые, то отдают преимущество фосфомицину («Монурал»). Его принимают однократно по 3 г (один пакетик лекарства). Альтернативой является назначение фурагина («Фурамаг»). Его необходимо пить по 100 мг 3 раза в день. Длительность начального лечения фурагином составляет 3 суток.
При неэффективности первичной терапии гормонального цистита у женщин, проводится бактериологическое обследование мочи с определением чувствительности к основным антибактериальным средствам.
Для повторного курса лечения отдают преимущество или фторхинолонам (ципрофлоксацину, офлоксацину, норфлоксацину, левофлоксацину), или цефалоспоринам (цефтибутену, цефиксиму), или защищенным пенициллинам (амоксициллину с клавулановой кислотой). Терапия длится 7 дней, после чего необходимо клинически и лабораторно оценить ее эффективность.
Следует учитывать, что если хронический цистит у женщины обнаружен в период беременности или лактации, то назначать фторхинолоны или фурагин нельзя, поскольку эти препараты имеют токсическое действие на организм ребенка.
Если гормональный цистит возник на фоне гипопродукции эстрогенов, то необходима заместительная терапия.
Отдается преимущество препаратам, которые искусственно модулируют обычный менструальный цикл («Фемостон», «Климонорм», «Клиноретте»).
В таблетках этих лекарств содержится различное количество эстрогенов и прогестеронов, и они принимаются в указанной на блистере последовательности. Длительность лечения – годы, в определенных случаях пожизненно.
Оперативное лечение
Оперативное лечение показано при аденоме гипофиза. Проводится нейрохирургическое трансназальное вмешательство по удалению опухоли. Иногда его дополняют лучевой терапией или приемом бромкриптина.
Хирургическое вмешательство также требуется при злокачественных новообразованиях яичников или больших кист (диаметром более 1 см) на фоне гиперпродукции эстрогенов.
Профилактика
Профилактические мероприятия для избегания гормонального цистита должны быть следующими:
- Перед выбором контрацептивов обязательно нужно проконсультироваться у гинеколога. Он поможет подобрать наиболее оптимальный препарат с наименьшим количеством побочных эффектов, и сохранить баланс гормонов.
- Тщательно соблюдать правила личной гигиены (особенно в период критических дней, после родов или во время климакса).
- Избегать переохлаждения.
- Эффективно и своевременно лечить заболевания мочеполовой системы другой локализации.
- При высоком риске развития заболевания – профилактический прием антибактериальных препаратов в низких дозировках.
- Если женщину тревожит дизурия, болезненное и частое мочеиспускание, то следует, не теряя времени, обратиться к квалифицированному врачу.
Вывод
Гормональные нарушения в организме женщины (повышение уровней эстрогенов) могут приводить к развитию цистита. Для его лечения используются антибактериальные препараты. Одновременно необходимо устранить причины гормонального сбоя.
Понравилась ли Вам статья?
Источник: https://1labhealth.ru/tsistit/sposobyi-lecheniya/gormonalnyiy-tsistit-u-zhenshhin.html
Симптомы и лечение гормонального цистита у женщин
Воспаление стенок мочевого пузыря при изменении гормонального фона у женщин может возникнуть в любом возрасте.
Состояние является вторичным, так как первопричина кроется в гормональном дисбалансе, развивающемся по разным причинам. Цистит такой формы может спровоцировать развитие пиелонефрита и других заболеваний мочеполовой системы.
Лечение такой патологии должно проводиться под контролем не только урологов, но и гинекологов, эндокринологов.
Гормональный цистит — частая проблема у женщин. Он провоцирует выраженный дискомфорт, может возникать как у молодых девушек, так и у женщин в менопаузе. Вылечить цистит гормональной природы всегда тяжелее, чем бактериальный, потому что эта болезнь имеет более сложный механизм возникновения.
Появление гормонального цистита напрямую связано с уровнем эстрогенов в организме женщины, так как именно они являются своего рода защитниками. Снижение количества женских половых гормонов или значимые колебания их уровня приводят к различным проблемам, в том числе к воспалению стенок мочевого пузыря гормонального генеза.
Как гормоны влияют на развитие цистита у женщин
Главные гормоны в женском организме — это эстрогены. Они вырабатываются корковым веществом надпочечников, но основная часть — яичниками.
Эстрогены отвечают за вторичные половые признаки, возможность женщины к зачатию ребенка, либидо. А также за состояние кожи, волос и ногтей, фигуру, работу сердечно-сосудистой системы, водно-солевой баланс.
Эти гормоны обеспечивает устойчивость органов мочевыделения к патогенным микробам.
Изменение гормонального фона в организме женщины происходит каждый месяц. Это необходимо для нормального менструального цикла.Количество эстрогенов достигает максимальных значений в середине цикла, когда происходит овуляция. Далее их концентрация постепенно снижается.
Наименьший уровень эстрогенов наблюдается перед началом месячных. Именно это является пусковым механизмом в развитии цистита.
Эстрогены регулируют выделение защитной слизи стенками мочевого пузыря и укрепляют его клеточные мембраны. Колебание их уровня приводит к тому, что слизь секретируется в меньшем количестве. Из-за этого слизистая оболочка мочевого пузыря становится более сухой, незащищенной и, как следствие, восприимчивой к патогенным и условно-патогенным микроорганизмам.
Коротко о гормональном цистите
Заболевание развивается на фоне гормональных нарушений. Такое состояние может быть как физиологическим (менструальный цикл), так и вызвано различными патологиями и приемом медикаментов.
Причины болезни
Цистит из-за смены у женщины гормонального фона может развиваться при следующих патологиях и состояниях:
- Естественное снижение уровня эстрогенов во время менструации и перед ней.
- Недостаточность функции яичников, из-за чего гормоны выделяются в меньшем количестве.
- Заболевания надпочечников, в частности, коркового вещества.
- Нарушение работы гипофиза (недостаточность ФСГ и ЛГ — фолликулостимулирующий и лютеинизирующий гормоны).
- Возрастное снижение уровня эстрогенов (климакс).
- Прием оральных контрацептивов.
Беременность также приводит к уменьшению продукции эстрогенных гормонов.
Взаимосвязь месячных и цистита
Именно во время менструации наблюдается самое низкое количество эстрогенов в организме.
В связи с этим наиболее часто признаки цистита начинают беспокоить в период месячных или за несколько дней до их наступления.
Из-за снижения продукции защитной слизи мочевой пузырь становится более восприимчивым к микрофлоре, которая находится внутри него. А также к тем микроорганизмам, которые могут проникнуть через уретру.
Возможность восходящего инфицирования во время месячных существенно возрастает. Это связано с тем, что женщина вынуждена постоянно использовать гигиенические средства, в которых могут накапливаться бактерии. Особенно подвержены этому те девушки, которые при менструациях не соблюдают должный уровень гигиены и редко меняют прокладки либо тампоны.
Гормональный сбой в сочетании с несоблюдением гигиенических норм приводит к развитию цистита. Этому способствует и анатомическая особенность женской уретры. Она шире и короче, чем у мужчин, вследствие чего инфекция проходит по ней легче и быстрее.
Связь заболевания с климаксом
В норме у каждой женщины с возрастом угнетается секреция эстрогенов. Этот период называется климаксом, или менопаузой. Снижение выработки гормонов происходит постепенно, с выраженными колебаниями и нерегулярными скудными менструациями. В связи с этим мочевой пузырь более подвержен инфицированию.
В постменопаузе, когда уровень эстрогенов стойко снижается, риск развития гормонального цистита гораздо выше.
Для предотвращения возникновения патологии необходимо подбирать соответствующую заместительную терапию.
Проблемы из-за гормонального фона
Нарушить баланс эстрогенов и гестагенов у женщины могут такие патологии:
- Фолликулярные кисты в яичниках.
- Доброкачественные новообразования матки.
- Эндометриоз.
- Эндокринные заболевания. Важную роль играет недостаточность гипоталамо-гипофизарной системы, вследствие чего яичники и надпочечники продуцируют эстроген в малом количестве.
- Наследственные патологии. Эстрогенным дефицитом сопровождаются такие болезни, как синдром Шерешевского-Тернера и «суперженщины».
Болезнь из-за таблеток
Нередко развивается цистит от применения гормональных препаратов. Девушки часто принимают противозачаточные препараты (например, Джес, Диане-35), которые угнетают овуляцию и предупреждают нежеланную беременность. Однако эти лекарства подавляют выработку эстрогенов в организме.
Для мочевого пузыря важны именно эндогенные гормоны, продуцируемые собственно яичниками и надпочечниками. Тех эстрогенов, которые поступают с оральными контрацептивами, недостаточно. Кроме того, система мочевыделения к ним менее чувствительна.
Особенно часто цистит развивается на фоне резкой отмены препаратов, т. к. происходит скачок уровня гормонов.
Кто находится в группе риска
Гормональному циститу подвержены женщины, у которых колебание уровня эстрогенов происходит относительно часто. Обычно у них обнаруживается следующее:
- Наличие любых женских патологий.
- Нарушение выработки остальных гормонов, помимо эстрогенов.
- Юный возраст. В первые 2-3 года после начала месячных происходит установление менструального цикла, которое сопровождается гормональными колебаниями.
- Беременность и ранний послеродовой период. При вынашивании ребенка уровень гормонов всегда значительно меняется. После родов же у каждой женщины должно пройти определенное время для его восстановления, что тоже увеличивает риск развития цистита.
Климакс — также триггер возникновения воспалительных процессов в мочевом пузыре.
Клиническое проявление болезни
Симптомы цистита гормонального происхождения не отличаются от таковых при бактериальном. Для него характерны следующие признаки:
- Частые императивные позывы к мочеиспусканию.
- Болезненность, жжение и затруднения при выделении мочи, особенно в конце.
- Малые порции мочи при каждом мочеиспускании.
- Чувство неполного опустошения мочевого пузыря.
- Возможен неприятный запах и помутнение мочи.
- Болезненность в случае нажатия на область проекции мочевого пузыря.
- В ряде случаев повышение температуры (не более 38 0С).
- Недержание мочи (больше свойственно женщинам в постменопаузе).
- Общее недомогание.
Женщины после 50 лет могут жаловаться лишь на частое мочеиспускание, редко с болями. Как правило, это является единственным симптомом.
Методы лечения
Цистит необходимо лечить комплексно, воздействуя на все звенья воспалительного процесса. Для этого используют как лекарственные препараты, так и народные средства.
Медикаменты
Прежде всего необходимо подобрать антибиотики, которые уничтожат возбудителя цистита. Наиболее часто назначают Монурал в виде порошка. О нем самое большое количество положительных отзывов. Обычно он помогает после первого применения. Если лекарство не эффективно, необходима смена антибиотика.
Для снятия болевых ощущений можно принять спазмолитики, такие как Но-шпа или Папаверин. Чтобы уменьшить воспалительный процесс в мочевом пузыре, используют нестероидные противовоспалительные препараты (Ибупрофен), которые параллельно снижают температуру, если она есть. Для восстановления уровня гормонов необходимо подобрать правильную гормональную терапию у гинеколога.
Все лекарства должны назначаться только лечащим врачом.
Народные средства
Наряду с препаратами рекомендуется пить большое количество жидкости. Хорошим болеутоляющим и антисептическим эффектом обладает сок из клюквы. Стакан этого напитка нужно выпивать перед едой на протяжении недели.
Также помогает чай из почек тополя, семян петрушки, цветков липы, травы кипрея и листьев подорожника. Необходимо смешать по 1 ч. л. каждого из компонентов, залить их кипятком и оставить на 30 минут. Стакан травяного чая нужно пить перед едой 3 раза в день.
Последствия запущенного заболевания
Если цистит не лечить своевременно, он может привести к таким осложнениям:
- Интерстициальный цистит. Хроническое воспаление в стенке мочевого пузыря приводит к тому, что мышечная ткань в ее составе постепенно замещается соединительной. В результате мочевой пузырь не может полноценно сокращаться и удерживать мочу.
- Пузырно-мочеточниковый рефлюкс. Происходит заброс мочи из мочевого пузыря в мочеточники и далее в почки, т. е. восходящее распространение инфекции.
Пиелонефрит — один из самых тяжелых исходов, при котором поражаются почечные лоханки. Он может привести к хронической почечной недостаточности.
Гормональный цистит у женщин симптомы

Гормональный цистит представляет собой одну из форм воспаления мочевого пузыря. Болезнь преимущественно поражает женщин. У представителей мужского населения и подростков ее выявляют в несколько раз реже.
Характеристика гормональной формы цистита
При постановке соответствующего диагноза пациентов интересует – что такое гормональный цистит. Для заболевания типичны цикличное течение, симптомы, усиливающиеся в процессе повышения или уменьшения уровня гормонов в крови.
Специалисты выделяют несколько причин, вызывающих неприятную болезнь:
- ослабление иммунитета;
- переохлаждения организма;
- наличие хронических заболеваний мочеполовой сферы;
- неполноценное функционирование щитовидной железы;
- сбои в работе надпочечников;
- подверженность аллергии;
- нерегулярную личную гигиену.
Традиционно заболевание ассоциируют с нарушенным гормональным фоном. Распространены такие причины гормонального цистита как менопауза, беременность, патологические менструации, продолжительные стрессы.
Гормональный цистит способен угнетать иммунную систему и повышать уязвимость мочеполовой сферы к поражению инфекциями.
Факторы риска
Болезнь чаще обнаруживается у пациенток с кистой яичников, женщин, находящихся на этапе менопаузы, девушек с формирующимся менструальным циклом, рожениц. У лиц, перенесших заболевание ранее, гормональная разновидность патологии протекает с периодическими рецидивами.
Симптоматика болезни
Если развивается гормональный цистит, симптомы проявляются:
- частыми позывами к опорожнению мочевого пузыря;
- жжением, резями при мочеиспускании;
- выделением малых количеств урины;
- чувством неполного опустошения мочевого пузыря;
- болевыми ощущениями в промежности;
- недержанием мочи;
- тяжестью в нижней части живота;
- дискомфортом во влагалище.
В некоторых случаях болезнь провоцирует общую слабость, субфебрильную температуру тела (в пределах 37,5 градусов). Нередко моча меняет нормальный цвет, становится мутной, неприятно пахнущей.
Диагностика заболевания
Для постановки диагноза потребуется сдать специальные анализы крови и мочи. Исследование биоматериала служит выявлению взаимосвязи заболевания с уровнем гормонов в организме.
Изучение крови пациентки, проходящей диагностику при гормональном цистите, направлено на уточнение содержания тестостерона, прогестерона, эстрогенов, кортизола, фолликулостимулирующего гормона (ФСГ).
Дополнительными диагностическими процедурами при гормональной разновидности цистита становятся УЗИ, цитоскопия. Эти методы, позволяют выявлять важные характеристики патологии, степень негативных изменений в слизистой оболочке мочевого пузыря.
Медикаментозный курс
Чаще всего лечение проходит с применением аптечных препаратов. Если подтвердился диагноз «гормональный цистит», лекарства выбираются из числа медикаментов, описанных далее:
| Антибиотики | АмпициллинМонуралНитроксолинНолицин |
| Спазмолитики | ПенталгинПапаверинНо-шпаДротаверин |
| Гормональные средства | КлимараЭстрофемПрогиноваОвестин |
| Противовоспалительные препараты | НимесулидНайзФаслик |
Дозировки и продолжительность терапевтического курса определяются индивидуально, на основании особенностей протекания болезни и общего состояния больного. Перед назначением антибактериальных средств проводится специальный тест, выявляющий степень чувствительности патогенных микроорганизмов.
При гормональной форме цистита могут назначаться гомеопатические препараты. К продуктам, имеющим натуральное происхождение, минимум противопоказаний и побочных эффектов принадлежат Дигиталис, Эквизетум, Сепия. Помимо приема лекарственных препаратов прибегают к промываниям мочевого пузыря (методом катетеризации с антисептическими растворами).
Показания к оперированию
Операция при цистите назначается, если медикаментозный курс оказался недостаточно эффективным. Хирургическое вмешательство становится необходимым при развитии серьезных осложнений, в случае обнаружения сопутствующих патологий (кисты или опухоли).
Пациента с циститом оперируют под общей анестезией. Если при обследовании выявилось кистозное или опухолевидное образование, последующая гормональная терапия не проводится (в противном случае может начаться активный рост патологического новообразования).
Диета и упражнения
Лечение патологий мочевого пузыря всегда накладывает ограничения на привычный режим питания. Соблюдение диеты при цистите помогает уменьшить раздражение в мочевыделительной системе, ускорить наступление улучшений.
При гормональном цистите потребуется:
- отказаться от жирной, пересоленной, острой пищи;
- избегать употребления копченых, маринованных продуктов, консервов;
- уменьшить количество съедаемых сладостей;
- исключить прием газированных напитков, спиртного (прежде всего пива).
Рекомендуется обогатить рацион свежими фруктами и овощами, кисломолочными продуктами, маложирными видами мяса и рыбы, крупяными кашами.
К выполнению лечебных упражнений разрешается приступать после того, как минует острая фаза болезни. Первые тренировки должны проходить под контролем специалиста. После выздоровления занятия могут продолжаться самостоятельно.
Наиболее эффективны при циститах комплекс Кегеля, дыхательная гимнастика. Избежать рецидива позволяют регулярные занятия скандинавской ходьбой, танцами, йогой.
Последствия болезни, меры профилактики
При отсутствии своевременного лечения заболевание способно перерасти в пиелонефрит, при котором существенно нарушается работа почек. Последствием такого состояния становится интоксикация организма вредными веществами.
Игнорирование болезни также приводит к пузырно-мочеточниковому рефлюксу. При таком нарушении урина не поступает в пузырь, и проникает в почки.
Наиболее тяжелой формой патологии считается интерцистиальный цистит, вызывающий поражение стенок мочевого пузыря, постепенное замещение мышечной ткани соединительной. Патология провоцирует непроизвольное вытекание мочи, тотальное инфицирование организма.
Чтобы избежать заболевания, следует придерживаться рекомендаций специалистов:
- Тщательно соблюдать личную гигиену.
- Избегать случайных половых связей.
- Не допускать переохлаждений.
- Своевременно лечить мочеполовые инфекции.
Нормализации общего состояния мочеполовой системы способствуют рациональное питание, умеренной активный образ жизни, минимизация стрессовых состояний. Пациенткам климактерического возраста, которых может поразить гормональный цистит, рекомендуется принимать препараты эстрогена, назначенные врачом.
Источник: https://www.tvoiguru.ru/patologii-mochepolovoj-sistemy/gormonalnyj-cistit-u-zhenshhin-simptomy/
Гормональный цистит: симптомы и лечение

Изменения гормонального фона в организме женщины влияют на работу многих органов. Мочевыделительная система не является исключением.
Снижение или отсутствие секреции некоторых из половых гормонов способно нарушить очертания фигуры, добавить лишний вес или спровоцировать симптомы гормонального цистита. Существует прямая связь между периодами в жизни женщины и патологией мочевого пузыря.
Своевременно определив ее, можно выявить истинную причину данной формы воспаления и составить эффективную схему лечения.
Влияние эстрогенов
Одними из самых важнейших женских гормонов являются эстрогены. Место наибольшей их выработки – это яичники. Наличие гормонов обеспечивает своевременный рост, развитие половых структур, готовящих женщину стать матерью. Именно эти вещества оказывают непосредственное влияние на следующие процессы в организме:
- Рост и развитие половых органов (матки, влагалища, труб, протоков молочных желез).
- Изменение пигментации (сосков, половых губ);
- Ежемесячное отторжение эндометрия (создавая регулярные кровотечения).
- Формирование вторичных половых признаков по женскому типу (появляются волосы подмышками, на лобке, увеличиваются молочные железы, ширина, форма таза).
- Создание женственных очертаний (распределение жировых клеток на груди, бедрах, ягодицах, коленях).
Помимо влияния на репродуктивную функцию женщины, эстрогены оказывают воздействие на мочевыделительные органы. Они улучшают кровоснабжение стенок влагалища, а заодно и уретры. Повышают их мышечный тонус, укрепляют мембраны мочевого пузыря и мочеиспускательного канала.
Гормоны способны добавлять ткани эластичность, упругость, препятствовать снижению ее проницаемости.
Коротко о гормональном цистите
Цистит характеризуется нарушениями функций собирания и выведения мочи мочевым пузырем вследствие воспаления его стенок. Слизистая оболочка поражается под действием бактериального фактора, а благоприятные условия для этого создает нестабильность гормонального фона.
Отличие гормонального цистита от других форм этого заболевания заключается в том, что он начинается:
- во время менструации;
- перед менопаузой;
- после менопаузы.
В каждый из этих периодов в организме происходит гормональная перестройка. Два последних, характеризуются снижением уровня секреции эстрогенов. Значит, существует прямая взаимосвязь между этими изменениями и возникновением воспаления.
Дисбаланс гормонов, а точнее эстрогенный дефицит, служит причиной, провоцирующей цистит.
Взаимосвязь месячных и цистита
В дни менструального цикла концентрация женских гормонов несколько раз изменяется. Это связано с подготовкой яйцеклетки для возможного оплодотворения, которое должно протекать в благоприятных условиях. Количество эстрогенов увеличивается до момента овуляции (полного созревания) и достигает своего максимального значения.
Если оплодотворение не произошло, в первую половину месячных уровень эстрогенов снижается до минимума, что способствует отторжению наружных слоев матки.
Такое гормональное колебание нарушает внутренний баланс флоры мочевого пузыря.
Этот полый орган не готов к ежемесячным изменениям. Слизистый его слой теряет мышечный тонус, становится восприимчивым, уязвимым к любым воздействиям. Это приводит к неспособности удерживать мочу. Ежедневное наполнение его жидкостью, содержащей бактерии, в таких условиях способствует развитию воспалений.
Если девушка ранее переносила цистит, эта ситуация вызовет его рецидив (повторение).Короткий отрезок мочеиспускательного канала при несоблюдении правил гигиены в период менструации также повысит риск инфицирования мочевого пузыря.
Кто находится в группе риска?
Мы уже выяснили, что данная патология затрагивает исключительно женщин.
Среди них есть те, которые особенно подвержены обострению цистита на фоне гормональных дисбалансов в организме.
К ним относятся:
- Женщины с патологиями яичников (кисты, опухоли, заболевания придаточного аппарата).
- Юные девушки (окончательно не сформированный менструальный цикл, может провоцировать проявления цистита).
- В послеродовом периоде (роды вызвали изменения, и теперь происходит восстановление гормонального баланса).
Угасание функции яичников, которое наступает в период климакса, также снижает уровень эстрогенов.
Женщины в менопаузе и после нее относятся к основной группе потенциальных пациенток, страдающих от цистита.
